Гиперандрогения у женщин
Содержание:
Как лечится гиперандрогения?
Лечение зависит от причины гиперандрогении, степени выраженности, от того, планирует ли пациентка беременность. Лечение направлено на то, чтобы нормализовать менструальный цикл, восстановить способность к деторождению и улучшить внешний вид. Большинству женщин с гиперандрогенией можно помочь! В случае выявленных андроген-секретирующих опухолей – лечение оперативное, удаление опухоли.
Если женщина не планирует беременность, то лечение проводится препаратами, подавляющими избыточную выработку андрогенов. Есть несколько вариантов лечения – оральные контрацептивы, антиандрогены различных групп, дексаметазон при врожденной гиперплазии коры надпочечников, метформин у женщин с доказанной инсулинорезистентностью. Врач подбирает индивидуальную схему лечения. Если женщина планирует беременность, то лечение проводится препаратами, вызывающими овуляцию.
Эффект от лечения развивается постепенно. Медикаментозное лечение можно сочетать с косметическими способами коррекции избыточного оволосения и акне.
Что такое гормоны
Гормоны — это химические посредники-помощники, которые вырабатываются в яичниках, надпочечниках, щитовидной железе, гипофизе и эпифизе. Каждый гормон выполняет свою роль. Они являются «дирижерами» работы внутренних органов, влияя как на самочувствие, так и на внешний вид кожи.
На состоянии кожи сказывается деятельность следующих гормонов.
Эстрогены
Считаются «женскими» гормонами. Они помогают коже и волосам оставаться молодыми.
Эстрогены влияют на толщину и влажность кожи, отвечают за образование морщин. Они увеличивают содержание гликозаминогликанов, например, гиалуроновой кислоты, поддерживающих баланс жидкости и структурную целостность кожных покровов. Эти гормоны также отвечают за выработку коллагена, который поддерживает толщину эпидермиса и позволяет коже оставаться плотной, гладкой и увлажненной.
От колебаний эстрогенов также зависит состояние придатков кожи — волос и ногтей. Например, усиленный рост волос, так радующий многих беременных женщин, объясняется повышением уровня эстрогенов, а резко падающий послеродовой и даже менопаузальный уровень эстрогенов вызывает истончение и выпадение волос. Иногда это приводит к клинически значимому — телогеновому — выпадению волос.
Андрогены
Эти гормоны обычно ассоциируются с мужчинами, но они также есть и у женщин, поэтому эффект от изменения уровня андрогенов испытывают оба пола. Например, из-за повышенного уровня андрогенов у женщин может наблюдаться облысение.
С возрастом, в том числе и после менопаузы, соотношение эстроген-андроген в организме становится несбалансированным, что также приводит к изменениям состояния кожи и волос.
Тестостерон — главный представитель этой группы гормонов, увеличивающий продукцию сальных желез в порах кожи.
Результаты работы тестостерона:
- более грубые волосы;
- более плотная, пористая и жирная кожа;
- более позднее начало проявления признаков старения кожи;
- акне.
Более высокий уровень тестостерона у женщин часто является причиной появления нежелательных волос на лице. В возрасте 15-35 лет, когда андрогены, и, в частности, тестостерон, активно участвуют в производстве кожного сала, женщины также могут испытывать повышенную жирность кожи или явления возрастного акне.

Прогестерон
Этот гормон является посредником в работе других гормонов и помогает регулировать уровень тестостерона и эстрогена.
Прогестерон влияет на кожу в нескольких направлениях:
- контролирует уровень других гормонов;
- уменьшает уровень кортизола и других гормонов стресса, в результате чего действует успокаивающе на нервную систему.
- способствует здоровому сну, что положительно сказывается на состоянии кожи.
Тиреоидный гормон
Щитовидная железа — это маленькая железа в форме бабочки, расположенная прямо над голосовым аппаратом. Она вырабатывает тиреотропный гормон, который влияет на обмен веществ, уровень увлажненности кожи, менструальные циклы, вес и уровень холестерина.
В норме выработка этого гормона должна быть сбалансированной. При его переизбытке кожа может стать красной, воспаленной, приобрести повышенную влажность. При недостатке — сухой, грубой, шершавой и воспаленной вследствие сухости и уменьшения потоотделения.
Дисфункция щитовидной железы также может привести к истончению и выпадению волос.
Кортизол
Вы замечали, как кожа выходит из строя после нескольких бессонных ночей? За это отвечает кортизол, известный как гормон стресса.
Надпочечники вырабатывают кортизол рефлекторно, чтобы помочь организму справиться со стрессом. Однако если высокий уровень кортизола сохраняется в организме в течение длительного времени, на коже появляются акне, красные пятна. Она приобретает неоднородные оттенок и текстуру.
Мелатонин
Мелатонин вырабатывается в эпифизе в темноте, поэтому его еще называют «гормоном ночи».
Это мощный антиоксидант нейтрализует повреждения, вызванные в организме свободными радикалами за сутки, и обращает вспять признаки старения.

МЕНОПАУЗА И СОСТОЯНИЕ ВОЛОС
В период менопаузы яичники прекращают вырабатывать гормоны, которые отвечают за воспроизводство и могут влиять на сексуальное поведение. Снижение уровня циркулирующих эстрогенов влияет на всю цепочку репродуктивной функции женщины – от мозга до кожи. Типичным возрастом наступления менопаузы является диапазон между 45 и 55 годами. Женщины в постменопаузе сталкиваются с такими дерматологическими проблемами, как атрофия, сухость, зуд, потеря упругости кожи и гибкости, повышенная травмируемость кожи, сухость волос и алопеция . В настоящее время принято считать, что эти явления вызваны низким уровнем эстрогенов.
Клинические свидетельства влияния эстрогенов на рост волос были получены в ходе наблюдения последствий беременности, приема гормональных препаратов, влияющих на метаболизм эстрогенов, и менопаузы на состояние волос. В период второй половины беременности доля анагенных волос увеличивается с 85 до 95% , при этом доля волос с большим диаметром стержня также выше, чем у женщин того же возраста, которые не готовятся к материнству. После родов происходит стремительный переход фолликулов из фазы продленного анагена в фазу катагена, а затем телогена, с последующим повышенным выпадением волос, заметным через 1–4 месяца (послеродовой эффлувиум). Повышенное выпадение волос, наблюдаемое у многих женщин в период от 2 недель до 3–4 месяцев после прекращения приема пероральных контрацептивов, напоминает выпадение волос, обычно наблюдаемое после родов. Противозачаточные таблетки или гормональная заместительная терапия прогестагенами, которые обладают андрогенной активностью (норэтистерон, левоноргестрел, тиболон), чаще вызывают общее облысение у генетически предрасположенных женщин. Высказывалось предположение, что при генетической предрасположенности провоцирующим фактором выпадения волос у женщин может выступать соотношение эстрогенов к андрогенам . Этому соответствует и выпадение волос, спровоцированное у предрасположенных женщин лечением ингибиторами ароматазы при раке молочной железы . И наконец, женщины в постменопаузе демонстрируют повышенную склонность к выпадению волос по мужскому типу .
Эстрогены, безусловно, выполняют важную функцию во многих отделах человеческой кожи, в том числе в эпидермисе, дерме, сосудистой сети, волосяном фолликуле, а также в сальных и потовых железах, играющих значительную роль в старении кожи, пигментации, росте волос и выработке кожного себума . Помимо изменения транскрипции генов при помощи реагирующих на эстроген элементов, 17-бета-эстрадиол (Е2) также изменяет метаболизм андрогенов в пилосебационном комплексе, который сам по себе демонстрирует заметную активность ароматазы – ключевого фермента в преобразовании андрогенов в Е2. Таким образом, волосяной фолликул одновременно является мишенью для эстрогенов и их источником. Установлено, что эстрогены влияют на рост волосяного фолликула и цикличность путем связывания с экспрессируемыми локально высокооаффинными рецепторами эстрогена (РЭ). Открытие второго внутриклеточного рецептора эстрогена (ERbeta), выполняющего отличающиеся от классического рецептора эстрогена (ERalpha) клеточные функции, а также идентификация мембранных рецепторов эстрогена в волосяном фолликуле стали теми направлениями, которые подлежат дальнейшему исследованию для понимания механизма действия эстрогена на рост волос .
Как организм синтезирует эстроген
Большая часть эстрогена производится яичниками. Для этого они используют гормоны-предшественники, которые имеют андрогенный эффект. Также небольшое количество эстрогена производится корой надпочечников и жировой тканью у женщин и мужчин. Во время беременности эстроген дополнительно синтезируется плацентой.
Организм производит три типа эстрогена: эстрадиол, эстриол и эстрон. В статье мы поговорим в основном об эстрадиоле, так как он наиболее распространен у женщин до наступления менопаузы.
| Тип эстрогена | Действие |
|---|---|
| Эстрадиол | Основной эстроген у женщин детородного возраста |
| Эстриол | Эстроген, который вырабатывается во время беременности |
| Эстрон | Единственный тип, который организм вырабатывает после менопаузы |
После попадания в кровь часть эстрогена соединяется со связывающем половые гормоны глобулином. Остальная часть остается свободной. Именно она уже поступает к органам и тканям и отвечает за все функции. Получается, глобулин регулирует количество доступного организму эстрогена.
Свободный эстроген проникает в клетки, соединяется с рецепторами и таким образом регулирует производство различных белков и скорость деления клеток, чувствительных к эстрогену.
О причинах гормонального дисбаланса
Как диагностируется гиперандрогения
При диагностике данного состояния важно выявить причину повышения уровня мужских половых гормонов. Гиперандрогения у женщин может развиваться постепенно или внезапно
Постепенное повышение уровня мужских гормонов характерно для нарушений, не связанных с опухолевыми новообразованиями. Гиперандрогения в этом случае может развиваться несколько лет
Гиперандрогения у женщин может развиваться постепенно или внезапно. Постепенное повышение уровня мужских гормонов характерно для нарушений, не связанных с опухолевыми новообразованиями. Гиперандрогения в этом случае может развиваться несколько лет.
Для опухолевых процессов характерно внезапное начало и быстрое прогрессирование клинических симптомов.
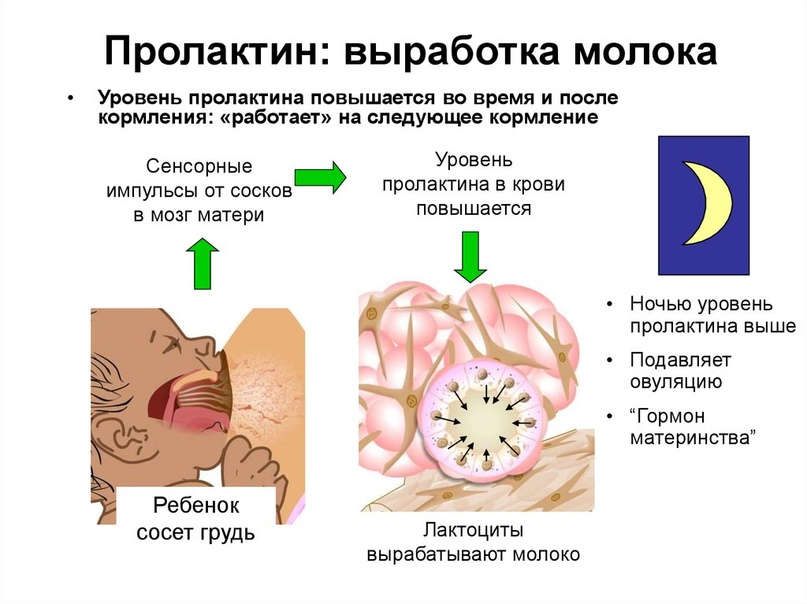
Первостепенно врач собирает анамнез пациентки (историю болезни, условия жизни, перенесенные заболевания), выслушивает жалобы и проводит клинический осмотр. Для более точного установления диагноза может быть назначено лабораторное исследование уровня гормонов: анализ крови на содержание тестостерона, андростендиона, лютеинизирующего гормона, фолликулостимулирующего гормона, прогестерона, пролактина, дегидроэпиандростерона.
Дополнительно могут быть назначены инструментальные методы исследований:
- ультразвуковое исследование органов малого таза (в частности, яичников);
- томография надпочечников.
Показательным диагностическим критерием для синдрома поликистозных яичников является соотношение лютеинизирующего и фолликулостимулирующего гормонов. При этом уровень андрогенов может быть повышен незначительно. На ультразвуковом исследовании определяется увеличение яичников с множественными кистами и уплотненной внешней оболочкой.
Высокий уровень мужских половых гормонов может говорить о том, что гиперандрогения у женщин развивается вследствие андрогенпродуцирующей опухоли яичников (текома, лютеома). Для подтверждения диагноза дополнительно назначают УЗИ и томографию.
ВЛИЯНИЕ ТИРЕОТРОПНЫХ ГОРМОНОВ
Гормоны щитовидной железы оказывают влияние на рост и дифференциацию многих тканей и на общий расход энергии организма, на кругооборот многих субстратов, витаминов и других гормонов. Активность щитовидной железы влияет на потребление кислорода, синтез белка и митоз и поэтому имеет большое значение для формирования и роста волос. В человеческом волосяном фолликуле была продемонстрирована экспрессия бета-1-рецептора гормона щитовидной железы. Было показано, что трийодтиронин существенно повышает выживаемость человеческого волоса in vitro . Влияние активности гормонов щитовидной железы на волосы наиболее заметно при их дефиците или избытке. Шелл (Schell) и соавт. , впервые с помощью проточной цитометрии проанализировав ДНК, продемонстрировали влияние гормонов щитовидной железы на динамику in vivo клеточного цикла человеческих волосяных луковиц волосистой части головы. Клинически воздействие заболеваний щитовидной железы на волосы является неспецифическими, однако ассоциированные симптомы и признаки дефицита или избытка тиреоидных гормонов могут стать источником важных данных для выявления заболеваний щитовидной железы.
Гипотиреоз является результатом дефицита гормонов щитовидной железы. Чаще всего он возникает вследствие хронического аутоиммунного тиреоидита (болезнь Хашимото) или ятрогенной абляции щитовидной железы (лечение натрия йодидом-131 или хирургическая тиреоидэктомия). Гипотиреоз у женщин наблюдается примерно в десять раз чаще, чем у мужчин, и особенно распространен в возрасте от 40 до 60 лет. У пациентов сухая, грубая кожа, в тяжелых случаях состояние может напоминать ихтиоз. Кожа лица припухлая, с повышенным количеством морщин, лицо может иметь «пустое», однообразное выражение. Волосы становятся тусклыми, грубыми и ломкими, может наблюдаться диффузная алопеция с истончением латерального участка бровей. Темпы роста волос замедляются, увеличивается доля телогенных волос. Алопеция характеризуется постепенным началом. У генетически предрасположенных лиц продолжительный гипотиреоз может сопровождаться АГА. Предполагаемый механизм обусловлен увеличением свободных андрогенов в плазме .
Гипертиреоз обусловлен избыточным количеством циркулирующих гормонов щитовидной железы. Самой частой причиной гипертиреоза на сегодняшний день является болезнь Грейвса, предполагаемый уровень распространенности в популяции пациентов в возрасте 60 лет и старше составляет 5,9%. Это заболевание аутоиммунного происхождения, которое гораздо чаще поражает женщин, чем мужчин. Самые распространенные симптомы гипертиреоза являются системными, а не кожными и обусловлены состоянием гиперметаболизма, известным как тиреотоксикоз. Тем не менее диффузное выпадение волос наблюдается в 20–40% случаев, а выпадение подмышечных волос – в 60% . Тяжесть облысения не коррелирует с тяжестью тиреотоксикоза. Сам волос тонкий, мягкий, прямой и, как утверждается, не поддается перманентной завивке.
При этом следует иметь в виду, что причиной выпадения волос могут стать препараты для лечения заболеваний щитовидной железы или лекарства, которые препятствуют тиреоидному метаболизму: карбимазол, тиамазол, метилтиоурацил, пропилтиоурацил, йод, левотироксин, литий и амиодарон .
Гипопаратиреоз наиболее часто наблюдается у гериатрической популяции после непреднамеренного удаления паращитовидных желез во время операции на щитовидной железе или радикального иссечения шеи при онкологических заболеваниях. Пациенты испытывают приступы гипокальциемии с тетанией. Может наблюдаться истончение волос или их полное выпадение. На ногтях зачастую образуются горизонтальные углубления (линии Бо), которые появляются у основания ногтей примерно через три недели после тетанического приступа. Разрушение эмали зубов может неверно истолковываться как несоблюдение гигиены ротовой полости, особенно у пожилых людей .
Симптомы гормонального нарушения

О дефиците у мужчин тестостерона свидетельствуют следующие симптомы:
- Нарушены функции половой системы. Снижено либидо, диагностирована и другие заболевания мочеполовой сферы.
- Усиливается ломкость костей, развивается .
- Появляется ожирение, характерно появление лишних килограммов в зоне живота.
- Нарушается работа сердца, поднимается артериальное давление, ухудшается кровообращение.
- Нервозность, высокая утомляемость, общая разбитость, низкая выносливость.
- Низкая концентрация внимания.
- Бледность и дряблость кожи, повышенное выпадение волос, алопеция.
- Высокий уровень холестерина, формирование сахарного диабета.
- Общее ухудшение здоровье, появление мышечных болей.