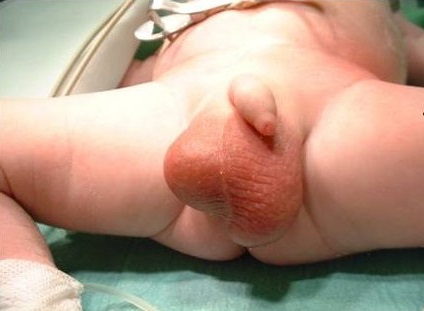
Гидроцеле (водянка яичка)
Содержание:
Причины водянки яичка
Основная причина появления водянки яичка это нарушение баланса между выработкой серозной жидкости листком оболочки, покрывающим яичко и всасыванием этой жидкости оболочкой, выстилающей мошонку. Существует два механизма такого дисбаланса. Можно их назвать условно комминикантным и внутренним. Коммуникантный механизм подразумевает сообщение между полостью мошонки и брюшной полостью. Внутренний механизм развития водянки подразумевает усиление выработки или торомжение всасывания жидкости внутри мошонки. При коммуниантном механизме вследствие сообщения брюшной полости через паховый канал жидкость поступает в мошонку во время натуживания. Причем этот процесс усиливается днем, а ночью во время сна жидкость из мошонки может оттекать опять в брюшную полость. Незаращение пахового канала встречается чаще всего у детей. В случае внуренних причин водянка образуется при воспалении яичка или придатка яичка. Так как процесс воспаления всегда сопровождается отеком и усилением проницаемости сосудов, то избыточное количество жидкости выделяется в полость мошонки и затем не может быть адекватно поглощено. Водянка может развиваться и при опухолях яичка.Иногда водянка яичка развивается после операций по удалению варикоцеле или при других операциях на мошонке. Дело в том, что частично в поглощении жидкости из мошонки участвуют лимфатические сосуды. Повреждение лимфатических сосудов ведет к нарушению всасывания жидкости. Подобные изменения происходят и при паразитарной инвазии –филяриозе. Это заболевание часто встречается в Азии и Африке.
К чему может привести водянка яичек, если ее не оперировать?
— сдавление яичка или обоих яичек с нарушением сперматогенеза и развитием мужского бесплодия;
— сдавление яичек жидкостью, развитие нарушения кровообращения в яичке и его постепенная, полная атрофия;
— снижение потенции и эректильная дисфункция;
— ускоренное, быстрое семяизвержение или преждевременная эякуляция;
— возникновение некрозов и омертвления тканей яичек на фоне сдавления жидкостью с последующим удалением яичка или обоих яичек;
— эстетитеский деффект — увеличение объема мошонки, которая становится видна через одежду.
При своевременном обращении к врачу исход заболевания в большинстве случаев благоприятный. Однако, следует помнить, что у лиц молодого возраста при больших размерах водянки и длительном сдавлении яичка жидкостью может развиться гипотрофия яичка и нарушение сперматогенеза.
Причины и виды нистагма
Физиологический нистагм может вызываться быстро движущимися перед глазами предметами; раздражением лабиринта (гальваническим током, холодом, теплом, вращением тела вокруг горизонтальной оси); быстрой утомляемостью глазных мышц.
Физиологический нистагм глаз является нормальным явлением и выполняет функцию сохранения зрения.
Патологический нистагм обусловливается действием центральных и местных факторов. К местным относят приобретенное или врожденное нарушение зрения, связанное с атрофией зрительного нерва, дистрофией сетчатки, альбинизмом, помутнением оптических сред, приводящих к нарушению зрительной фиксации. Центральными факторами развития нистагма выступают поражения мозжечка, гипофиза, продолговатого мозга, моста мозга, заболевания внутреннего уха, отравления наркотическими веществами и лекарственными препаратами.
По механизму развития выделяется несколько видов нистагма, из которых более значимыми в клинической практике являются вестибулярный и оптокинетический.
Вестибулярный нистагм глаз связан с раздражением вестибулярного анализатора, а оптокинетический – оптического аппарата глаза.
Вестибулярный нистагм может вызываться искусственно или возникать спонтанно.
Спонтанный нистагм – это симптом наличия патологических процессов в головном мозге или в лабиринте внутреннего уха.
Нистагм может быть вертикальным, горизонтальным, диагональным, вращательным и конвергирующим. По направлению нистагма можно сделать вывод о характере центральных нарушений. Горизонтальный нистагм говорит о поражении средних отделов ромбовидной ямки, лабиринта; конвергирующий указывает на поражение среднего мозга; диагональный и вертикальный – на поражение верхних отделов ромбовидной ямки; вращательный нистагм – нижних.
Амплитуда движений глаз говорит о степени нарушений, произошедших в вестибулярном анализаторе. Преобладание горизонтального нистагма является свидетельством одностороннего поражения лабиринта или центральной нервной системы (тромбоз лабиринтной артерии, односторонний гнойный лабиринтит, опухоль преддверно-улиткового нерва, трещина пирамиды височной кости).
Если спонтанный нистагм преобладает в одном глазу, то это говорит о поражении ствола мозга, отводящего или глазодвигательного нерва, заднего продольного пучка. Удлинение медленной фазы спонтанного вестибулярного нистагма, которое сочетается с плавающими движениями глаз, является симптомом тяжелого поражения области мозгового ствола (острый период инсульта, травматические кровоизлияния в головной мозг, острая стадия менингоэнцефалита, опухоль головного мозга с резким повышением внутричерепного давления).
Искусственный нистагм можно наблюдать у здоровых людей. Выделяют искусственно вызванный нистагм калорический, прессорный, вращательный, послевращательный.
Калорический наблюдается при охлаждении и согревании области лабиринта. В норме он проявляется через 25-30 с.
Вращательный и послевращательный виды нистагма возникают при вращении в кресле Барани. В норме послевращательный нистагм появляется сразу же после вращения, его длительность составляет 20-30 с.
Прессорный нистагм вызывается надавливанием на козелок ушной раковины.
По характеру движений нистагм может быть:
- Маятникообразным (равная амплитуда колебаний);
- Толчкообразным (разная амплитуда колебаний);
- Смешанным (проявляются и маятникообразные, и толчкообразные движения).
Выделяют также латентный нистагм глаз, который обусловливается инфантильной эзотропией и характеризуется такими признаками, как:
- Отсутствие нистагма при открытых глазах;
- Горизонтальный нистагм при приоткрывании одного глаза;
- Увеличение амплитуды нистагма при прикрытии одного глаза.
Выделяют и другие виды нистагма:
- Врожденный (по причине недоразвития вестибулярной системы);
- Профессиональный (дрожательный нистагм у шахтеров);
- Произвольный (у лиц, которые могут воздействовать на мышцы, не поддающиеся произвольному сокращению);
- Установочный и фиксационный (при крайнем отведении взгляда, при утомлении глазных мышц).
Лечение водянки яичка: результаты операции
После операции мошонка принимает нормальные размеры. Водяночная жидкость больше не скапливается. Если водянка существовала несколько лет, оболочки яичка становятся твердыми, и поэтому некоторое время могут наблюдаться уплотнения на стороне операции. Такие уплотнения проходят за несколько месяцев.
Иногда после операции происходит увеличение размеров мошонки на стороне вмешательства. Это связано с отеком тканей, который полностью проходит на 1-2 недели.
Эффективность операции очень высокая.
Под спойлером — результат нашего пациента после оперативного лечения. Фото сделаны до операции и после полного заживления.
Нажимая на спойлер, я подтверждаю, что мне исполнилось 18 лет.
Показать результаты лечения гидроцеле у мужчин
Фото до и после лечения водянки яичка: через 1 месяц после операции пластика оболочек яичка.
Послеоперационный рубец не заметен, т.к. проходит по естественному срединному шву мошонки.
На форуме вы можете посмотреть фото до и после лечения водянки яичка у наших пациентов.
Что такое водянка яичка?
Водянка яичка, иначе гидроцеле или водянка оболочек яичка представляет собой накопление жидкости в оболочках яичка, которое приводит к увеличению мошонки, и иногда припухлости в паховой области.
Встречается изолированная водянка оболочек яичка, когда жидкость окружает яичко и не может перетекать в другие полости, и сообщающаяся водянка.
Сообщающееся гидроцеле отличается тем, что водяночная жидкость может перетекать в брюшную полость и обратно через особый проток — вагинальный отросток брюшины. Водянка яичка нередко сочетается с паховой грыжей.
Лимфоцеле — близкое к водянке яичка понятие, означающее скопление в оболочках яичка лимфы, возникающее при повреждении или сдавлении лимфатических сосудов яичка. Обычно лимфоцеле сопровождается застоем лимфы в яичке и его оболочках – лимфостазом.
Признаки водянки яичка:
o яичко или сразу оба яичка увеличиваются в объеме, яичко при этом обычно прощупать не удается, кожа мошонки разглаживается, но свободно собирается в складки;
o появляется тупая ноющая боль в области мошонки или одного из яичек (приобретенная хроническая водянка, как правило, не вызывает болевых ощущений);
o при нажатии на увеличенное яичко выражен симптом флюктуации (как бы выпячивание оболочек яичка с противоположной стороны от места надавливания);
o может повышаться температура тела;
o при большом скоплении жидкости затруднена двигательная активность и ношение нижнего белья;
o истонченная стенка яичка при большом количестве скопившейся жидкости может прорваться в ткани мошонки и вызвать как болевой синдром, так и разлитое увеличение мошонки.
Диагностика водянки оболочек яичка (гидроцеле)
Чтобы установить правильный диагноз необходимо произвести ряд исследований, которые включают в себя:
o Осмотр и пальпацию (ощупывание) наружных половых органов;
o Диафаноскопия (просвечивание мошонки специальным источником света). При этом если в мошонке содержится серозная жидкость (что встречается, обычно, при водянке яичка), то свет, проходящий через припухлость, бывает равномерным. Если же в основе припухлости лежит не жидкость, а, например, органы (кишечник, прядь сальника и т.д.), то свет не проходит через припухлость;
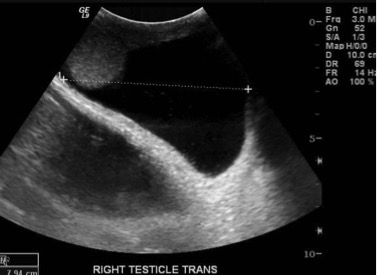
o Ультразвуковое исследование органов мошонки для исключения грыжи. УЗИ позволяет точно определить объем жидкости, наличие в мошонке органов из брюшной полости, а также структуру яичка;
o В некоторых случаях могут потребоваться дополнительные методы исследования для исключения или подтверждения других заболеваний.
Патологическая анатомия
Морфол, изменения при Г. свидетельствуют о воспалении, выражающемся в дистрофических изменениях клеток оболочек яичка, артериите, флебите, перифлебите. При остром Г. серозная оболочка может быть гиперемированной, с расширенными сосудами.
Хрон. Г. чаще характеризуется утолщением оболочки, ее неровностью. Водяночная полость обычно грушевидной формы, а иногда при частичном срастании листков приобретает вид песочных часов (hydrocele biloculare). На висцеральном листке оболочки обнаруживают разрастание грануляционной ткани. По ходу сосудов видны лимфоидные инфильтраты. Мезотелий легко слущивается. Влагалищная оболочка состоит из гиалинизированных, грубых коллагеновых волокон. Количество жидкости варьирует от нескольких миллилитров до 1—3 л, а в казуистических случаях достигает 23—26 л. Водяночная жидкость прозрачная, янтарно-желтого цвета, слегка опалесцирует. Удельный вес ее 1,012—1,028, содержание белка 4—5%, реакция нейтральная. Под микроскопом в ней обнаруживают отдельные лимфоциты, мезотелиальные клетки, кристаллы холестерина; при гематоцеле — эритроциты, волокна фибрина и свертки, иногда с обызвествлением. При нагноении жидкости (pyocele), что наблюдается редко, она становится мутной, в ней появляются полинуклеарные лейкоциты. При посеве жидкости выявляют различную микрофлору: кишечную палочку, кокки с малой вирулентностью. Хим. содержание — протеины, натрий, хлориды, холестерол.
ВИДЫ И СИМПТОМЫ ВОДЯНКИ ЯИЧЕК
Водянка яичек бывает приобретенной или врожденной. Врожденная патология обуславливается сбоем при формировании полового органа при нарушении нормальной циркуляции питательных веществ и жидкости между стенками яичка и кровеносными сосудами. Приобретенная водянка в яичек возникает после перенесенной травмы или как осложнение после перенесенных некоторых заболеваний. Как показывает практика, водянка может возникнуть даже после незначительной травмы, на которую мужчина не обращает внимания.
Хроническая водянка отличается от острой тем, что ее практически невозможно обнаружить больному. Ведь она не создает дискомфорта на протяжении нескольких лет, пока не образуется припухлость. Ее можно обнаружить только после специального обследования или при возникновении затруднения при мочеиспускании, различных половых расстройствах, возникновении большой опухоли в районе яичка. Острая водянка проявляется на фоне других заболеваний, таких как гонорея, туберкулез и несет за собой резкие боли в районе яичка, расстройство мочеиспускания.
В зависимости от типа болезни и ее протекания, водянка на яичках симптомы может иметь различные. Если болезнь протекает остро, то пациента мучают частые спонтанные боли в районе мошонки, которые могут отдавать на правое подреберье. Кроме самих болей, при осмотре обнаруживается припухлость, характерное покраснение кожных покровов. При прощупывании можно ощутить твердое образование, которое может быть довольно горячим, яичко смещено вниз и назад.
Диагностика
Ранняя диагностика – залог быстрого и эффективного выздоровления при расширении вен яичка. Опытному квалифицированному специалисту не составит труда поставить диагноз и выявить особенности течения заболевания. Для этого могут использоваться следующие методы:
- Осмотр и пальпация. На первичном приеме врач визуально обследует мошонку и пальпирует (ощупывает) яички. На 2-й и 3-й стадии патологии рассмотреть увеличенные гроздевидные узлы можно даже невооруженным глазом. Пальпаторно патологические изменения определяется по наличию извилистых мягких вен гроздевидного сплетения и уменьшению одного яичка (при одностороннем варикоцеле).
- УЗИ почек и органов мошонки. В ряде случаев расширение вен возникает при новообразовании в почках и забрюшинном пространстве (опухоль давит на яичко, мешая нормальному кровотоку в венах). Для того, чтобы исключить возможную патологию, необходимо проведение ультразвуковой диагностики.
- Спермограмма (качественное и количественное исследование эякулята). Пациентам, достигшим 18 лет, дополнительно рекомендуется пройти спермограмму для оценки количества сперматозоидов и их активности, чтобы составить фертильный прогноз.
- МРТ и КТ. При подозрении на развитие вторичного варикоцеле (на фоне других заболеваний) для выявления непосредственной причины венозного расширения в трудных диагностических случаях иногда требуется пройти МРТ или КТ исследования.
Полученные в ходе исследований данные помогут специалисту определить степень заболевания и особенности его течения, а также предположить возможную причину развития патологии для ее дальнейшего устранения.
Диагностика
Фото: melanomanewstoday.com
К какому врачу следует обратиться для диагностирования водянки яичка?
Если у мальчика или мужчины наблюдаются признаки водянки яичка, ему необходимо незамедлительно обратиться за помощью к врачу – урологу. Перед тем как провести хирургическое вмешательство, связанное с мошонкой, пациента отправляют на консультацию к терапевту. Водянка, или как врачи называют этот недуг – гидроцеле, является следствием сильного отёка. Осмотр также проводят врачи кардиологи, гепатологи, нефрологи и эндокринологи, которые формируют окончательный диагноз и назначают послеоперационное лечение. В отдельных случаях понадобится дополнительная консультация врача-инфекциониста. Если гидроцеле имеет некоторое воздействие на кровеносные сосуды, располагающиеся на поверхности яичек, то показан осмотр у сосудистого хирурга. Для того чтобы мужчине было намного проще жить после хирургического вмешательства, ему понадобятся консультации у сексологов и андрологов.
Диагностика водянки яичка
Сам процесс диагностирования данной болезни у врачей никогда не вызывал особых затруднений. Как уже было сказано, диагностикой этой проблемы у мужчин занимаются врачи урологи и хирурги. Диагностирования основывается на жалобах пациента и анамнезе заболевания. У заболевшего уточняется информация о том, имелась ли до этого травма паха или острые и хронические заболевания, связанные с наружными половыми органами. Были ли хирургические вмешательства в области мошонки. Имея всю эту информацию, врач сможет точно определить диагноз, после чего будет проведено полноценное медицинское обследование.
Первым, на что врач обратит внимание, будет сильно увеличенная в размерах мошонка, либо полностью весь орган. Насколько сильно будет увеличен орган, зависит от таких факторов, как время течения болезни и её возможные причины
В процесс ощупывания врач определяет грушевидную форму яичек, которые по консистенции являются плотными, эластичными и флюктуирующими. Если образование в яичках по форме напоминает песочные часы, это свидетельствует о том, что жидкость из яичек перетекает через паховый канал. Кожа в этом случае обычно остаётся такой же, как и обычно, её можно спокойно сложить в несколько складок. Процедура пальпации не будет доставлять неприятных ощущений пациенту, если речь идёт о хронической форме болезни. А вот у острой формы гидроцеле в различных областях ощупывания будут различные по степени болевые ощущения.
Если жидкости в оболочках мало, яичко возможно ощупать в нижней части мошонки. В случае черезмерной степени увеличения мошонки в размерах яичко невозможно прощупать, либо же оно малодоступно.
Процедуры для диагностирования водянки яичка
Для того чтобы подтвердить данный диагноз, используются две процедуры: УЗИ водянки яичка и диафаноскопия.
Диафаноскопия является самым быстрым способом определения и использует естественные свойства света. Если между слоями находится жидкость, свет, проходящий сквозь мошонку, будет равномерным, а вот если внутри мошонки грыжа, свет пройти уже не сможет.
УЗИ мошонки позволяет выявить заболевание с более высокой надежностью. С его помощью можно определить объём жидкости внутри и возможную причину гидроцеле (будь то опухоль или инфекционное воспаление). Этот способ может отличить водянку от варикоцеле, грыжы, орхита, эпидидимита и опухоли семенного канатика.
В случае затруднений при выявлении причин, приведших к подобного рода образованию, используется пункция водянки яичка. Производится прокол, и из мошонки отбирается проба жидкости для последующего анализа и диагностирования.
Лечение водянки яичка (гидроцеле, кисты придатка яичка, сперматоцеле, кисты семенного канатика, фуникулоцеле)
| ЛЕЧЕНИЕ водянки яичка, лечение сперматоцеле, лечение фуникулоцеле в нашей Клинике БЕЗ АНТИБИОТИКОВ. Есть РЕЗУЛЬТАТЫ, есть ОПЫТ, есть пути ДОСТИЖЕНИЯ! |
При выявлении водянки яичка, кисты придатка яичка, сперматоцеле, кисты семенного канатика, фуникулоцеле до рождения или периодах новорожденности и младенчества лечение в большинстве случаев не требуется.
С возрастом ребенка, как правило к концу 1 года жизни, возможно постепенное САМОПРОИЗВОЛЬНОЕ уменьшение и ИСЧЕЗНОВЕНИЕ водянки яичника, кисты придатка яичника, сперматоцеле, кисты семенного канатика, фуникулоцеле.
Хирургическое лечение кисты семенного канатика проводится у детей старше 1 года, обычно в возрасте 1,5-2 лет.
|
В лечении водянки яичка, и кисты придатка яичка быстрый ЭФФЕКТ оказывают , и и с мазями из растительного сырья и лечебной грязи. |
Лечение водянки яичка, гидроцеле в будни и праздники, БЕЗ ВЫХОДНЫХ:
понедельник-пятница с 8:00 до 20:00,
суббота, воскресенье, праздничные дни с 8:00 до 17:00 по московскому времени.
|
ЗАПИСЬ на лечение водянки яичка по телефону 8(800) 500-52-74 (звонок по России бесплатный). Записаться на ЛЕЧЕНИЕ сперматоцеле через интернет можно здесь. Купите КУРСОВКУ по телефону +7 (928) 022-05-32 или здесь. |
Уважение и терпимость к различным привычкам и вероисповеданию наших Пациентов позволяет Нам достигать комфортности и высокой эффективности лечения.
Вы можете РАССЧИТЫВАТЬ на наш всемерный отклик и ПОДДЕРЖКУ при возникновении любых пожеланий и сомнений.
- О Клинике
- Коллектив Клиники
- Отзывы о лечении в нашей Клинике
- Отзывы о лечении водянки яичка в нашей Клинике
- Стоимость консультации уролога с целью «Провериться на ВСЁ»
- ПРОЖИВАНИЕ в Пятигорске по разумной цене
Лечение водянки яичка у подростков и взрослых
У подростков и взрослых лечение гидроцеле осуществляется только оперативными методами:
- Операция Винкельмана – резекция влагалищной оболочки;
- Операция Бергмана – иссечение и резекция влагалищной оболочки;
- Операция Лорда, менее травматичная по сравнению с первыми двумя вариантами.
Хирургические операции по всем трем методикам проводится амбулаторно, под местной анестезией. В неосложненной форме вмешательство длится всего 30 минут. Рецидивов заболевания после операции обычно не бывает. Постоперационные осложнения могут быть в виде воспаления яичка, отека мошонки, кровотечения или гематомы. Лечение осложнений проводится противовоспалительными препаратами и антибиотиками.
Современный метод хирургического лечения водянки яичка – эндоскопическая операция. Положительные стороны данного метода: малотравматичность и непродолжительность операции, практически полное отсутствие осложнений, минимальные сроки послеоперационной реабилитации, эстетичность результата хирургического вмешательства.
Есть еще одна методика лечения гидроцеле – склеротерапия. Ее суть заключается в эвакуации жидкости из оболочек яичка и введение в туда склерозирующих веществ: спирта или бетадина. Они вызывают неинфекционное воспаление оболочек яичка и последующее сращение их между собой. Метод дает минимальный процент рецидивов.
Водянка яичка не угрожает жизни больного. Но ее последствия могут нанести мужскому здоровью непоправимый вред:
- нарушение сперматогенеза и развитие бесплодия;
- предшествует развитию онкологических заболеваний органов мошонки.
Менее опасные последствия гидроцеле – присоединение воспалительного процесса в яичке (орхита), нарушение кровоснабжения яичка и снижение вследствие этого его функции (снижение потенции, эректильная дисфункция). Кроме того, водянка доставляет мужчинам физиологический и эстетический дискомфорт.
В любом случае, раннее обращение к врачу-урологу при наличии симптомов гидроцеле – это вовремя начатое лечение и восстановление функций яичка.
Запишитесь на прием к гинекологу по телефону +7 (812) 528-88-65, закажите обратный звонок или заполните форму записи на странице!
Почему возникают пупочные грыжи?
Пупочная грыжа у новорожденных может носить наследственный характер. Считается, что вероятность возникновения данного заболевания у детей на 70% обуславливается тем, было ли оно у родителей. Однако существуют и другие причины:
- Слабость мышц пупочного кольца;
- Дефект передней брюшной стенки;
- Слабость соединительной ткани;
- Давление внутри брюшины (колики, запоры, сильный продолжительный плач, сильный кашель);
- Рахит;
- Рождение раньше срока (недоношенность).
Существует распространенное толкование причины пупочной грыжи у детей, как неправильные действия акушерки при обрезании пуповины. Однако это лишено смыла. Отсечение пуповины и накладывание пупочной скобки никак не влияют на размер пупочного кольца. Симптомы, говорящие о наличии у новорожденных грыжи, появляются по описанным выше причинам.
Большие грыжи у младенцев в значительной степени беспокоят родителей. Чаще всего выпячиваются фрагменты кишечника. Тогда можно заметить, как он сокращается и по нему происходит пищеварение. Однако для малыша проявляющиеся симптомы не создают дискомфорта. Можно заметить, что у младенцев с грыжами хуже настроение, они более плаксивы. Однако причиной этого, скорее всего, являются сопутствующие колики или вздутие живота.
Пупочные грыжи у новорожденных являются патологией, которая способна проходить сама по мере взросления ребенка. Другими словами, до 4-5 лет хирургическое удаление данного дефекта не требуется. Если же соблюдать консервативное лечение, то грыжа у детей способна пройти уже к достижению возраста полугода-1 года.
Лечение консервативными методами включает в себя:
- Выкладывание новорожденных на животик за 10-15 минут до каждого кормления. Это не только лечение, но и предупреждение возникновения грыжи у детей.
- Массаж живота. Проводить массаж может массажист дома или в детской поликлинике, а после обучения и сама мама.
- Лечебная физкультура. Проводится в поликлинике под руководством врача ЛФК.
- Наложение повязки, роль которой играет пластырь. Рекомендовать пластырь в качестве метода, входящего в лечение, может только педиатр или хирург. Самостоятельно или по совету подруг делать это запрещается, несмотря на то, что пластырь продается в любой аптеке.
Отдельно хотелось бы остановиться на методе, при котором на пупочную грыжу накладывается пластырь. Делать это можно двумя способами: с формированием складки и без формирования складки. Лечение пластырем при формировании складки осуществляется в 3 этапа по 10 дней. На границе каждого этапа проверяется состояние пупочной грыжи.
Если консервативное лечение не помогло, можно задумываться об операции. На такую меру идут в случае, если:
- Размер пупочной грыжи больше 2 см;
- Возраст детей больше 5 лет.
Также срочное оперативное вмешательство происходит при ущемлении пупочной грыжи. Для детей оно может быть опасно кишечной непроходимостью или отмиранием передавленного фрагмента кишки. Ущемление имеет следующие симптомы, характеризующие состояние грыжи:
- Болезненность;
- Жесткость, плотность;
- Невозможность вправить.
Профилактика
У новорожденных детей пупочная грыжа, как правило, возникает в первый месяц жизни. Хотя она может проявиться и до достижения малышом года. Чтобы снизить вероятность возникновения этой патологии и не проводить впоследствии лечение, следует заниматься профилактикой пупочной грыжи у новорожденных. В первую очередь она включает в себя устранение причин, способных вызвать патологию.
Давление органов брюшной полости вызывают запоры, колики и сильный плач. Следует ограждать детей от этого. Проблема запоров и колик решается правильной диетой. Говоря о новорожденных детях, находящихся на грудном вскармливании, стоит отметить, что вся ответственность за рацион лежит на маме. Для искусственников следует правильно подбирать смесь.
Если проблема колик и запора не решается при помощи корректировки питания, поможет специальный массаж. Вообще массаж является необходимым режимным моментом для всех новорожденных детей. Для профилактики возникновения пупочной грыжи можно делать массаж животика, поглаживая его по часовой стрелке.
Если у ребенка возникла пупочная грыжа, следует сразу же обратиться к врачу. Несмотря на то, что в большинстве случаев она проходит самостоятельно и не требует особого лечения, периодически показываться специалисту все-таки нужно. Какой бы метод не посоветовал доктор – гимнастику, массаж или пластырь – нужно следовать его рекомендациям и тогда все будет хорошо.
Как поставить диагноз водянки яичка?
Заболевание протекает обычно с очевидными внешними проявлениями – набухание (увеличение объема) мошонки с одной или с двух сторон. Увеличение мошонки может уменьшаться или исчезать ночью, когда ребенок находится в горизонтальном положении, и вновь появляться при бодрствовании. Это свидетельствует в пользу сообщающейся водянки оболочек яичка. Увеличение мошонки иногда наблюдается также и при напряжении или «надувании» живота.
Субъективные ощущения незначительны. Жалобы отмечаются редко. При остро возникшей, инфицированной или напряженной водянке могут наблюдаться болевые ощущения.
Для установления правильного диагноза используется УЗИ – ультразвуковое исследование паховых каналов и органов мошонки и дуплексное исследование сосудов яичка.
УЗИ нередко позволяет обнаружить проблему с другой стороны – например, невидимую при осмотре паховую грыжу или кисту семенного канатика.
Иногда увеличение мошонки и паховой области то появляется, то исчезает, причем при осмотре врача может отсутствовать. Тогда решить вопрос о диагнозе помогает фотография, выполненная при появлении припухлости в мошонке или паховой области сделанная родителями.