Сперматозоид
Содержание:
Что это такое?
Сперматозоид – это половая клетка мужского организма (гамета). Название клетки происходит от трех древнегреческих слов, означающих «семя», «жизнь», «вид». По сути, в названии и кроется ответ на вопрос о главной функции этих маленьких и очень подвижных клеток. Это размножение, продолжение рода. Спермии зарождаются, зреют и выходят наружу только для того, чтобы оплодотворить женскую яйцеклетку, передать ей свой генетический материал, который вместе с женским станет базовым и определяющим генетическим набором для будущего малыша. Из оплодотворенной яйцеклетки разовьется новый организм – зародыш, эмбрион, а позднее плод.
Если внимательно посмотреть на спермий в микроскоп, станет понятно, что он сам по себе отражает важные и длительные эволюционные процессы. По своей структуре он напоминает общего предка всех живых организмов и грибов – одноклеточное ядерное создание, способное к перемещению за счет хвостика-жгутика. Когда-то давно именно такое существо дало начало жизни в современном ее понимании.
Впервые о существовании особых подвижных клеток человечество узнало в 1677 году благодаря стараниям известного ученого Антони ван Левенгука, который изобрел микроскоп. Он поделился изобретением с товарищем – студентом-медиком Иоганном Гамом, а тот, рассматривая в чудо-устройство все, что попадалось под руку, наткнулся на странные живые клетки в собственном эякуляте. Он поделился этим открытием с Левенгуком, который первым из людей детально изучил и описал «семенных зверьков» (именно такое название он дал сперматозоидам).
Левенгук почти сразу догадался, что функции открытых им с товарищем клеток, – размножение. Об этом он уведомил королевских британских деятелей науки. Но «светила» того времени лишь посмеялись над идеей и заключили, что найденные «живчики» – не что иное, как бесполезные паразиты, а зачатие происходит лишь благодаря жидкости, в которой они плавают. Почти 100 лет к трудам Левенгука относились скептически. Только через век его теорию подтвердили итальянские медики и физики, а затем и российские ученые, которые в XIX веке и дали мужской гамете то название, которое используется по сей день – сперматозоид.

Где образуются сперматозоиды?
Для образования и созревания сперматозоида требуется 72 дня.

В яичках есть целая система крошечных трубок — извитых семенных канальцев. Эти трубки заполнены зародышевыми круглыми клетками, которые под действием тестостерона начинают делиться и превращаться в сперматозоиды прямо внутри стенки такой трубки. Всё это время их питают и защищают клетки Сертоли. Как только у сперматозоида формируется голова и хвост (жгутик), он проходит сквозь клетки Сертоли (гемато-тестикулярный барьер) и попадает в просвет трубки (канальца) и уже по нему начинает движение к придатку (эпидидимис).
В придатках ( а их у мужчины 2 — по одному у каждого яичка) сперматозоиды накапливаются и хранятся в течении почти 5 недель.
Параллельно с этим, предстательная железа и семенные пузырьки производят семенную плазму — беловатую жидкость, с которой смешиваются сперматозоиды и плавают в ней, попадая в семявыносящие протоки непосредственно перед эякуляцией.
Мужчина возбуждается, стимулирует половой член (мастурбация или половой акт), мышцы члена сжимаются и проталкивают эту смесь в уретру. Так мужчина эякулирует спермой — т.е. смесью семенной плазмы и сперматозоидов. В каждой порции спермы может быть до 500 миллионов сперматозоидов.
Внешнее воздействие на сперму
Семенная плазма защищает клетки спермы от внешнего воздействия во время эякуляции. Однако есть много факторов, которые влияют на выживание спермы.
- Воздух. Как только сперма попадает на свежий воздух, ее жизнеспособность сокращается до нескольких минут. При этом объем семенной жидкости влияет на жизнь мужских половых клеток лишь незначительно. Но холод может и продлить срок жизни сперматозоидов. Если сперма охлаждается до очень низких температур (замораживается) в герметичном контейнере сразу после эякуляции, ее можно хранить годами, затем использовав для оплодотворения.
- Вода. Время выживания мужских клеток в воде еще меньше. В жидкой среде они не могут двигаться, потому что вода вызывает разрыв клеточных стенок.
- Кожа. Сперма, вступая в контакт с кожей, умирает через несколько минут. Это происходит из-за того, что семенная плазма, необходимая для жизнедеятельности половых клеток, быстро высыхает. В результате чего сперматозоиды теряют подвижность и активность.
- Ткань. Если эякулят попадает на ткань, содержащиеся в нем сперматозоиды погибают через несколько секунд. Таким образом забеременеть при попадании спермы на нижнее белье или другую одежду практически невозможно.
Методы повышения качества спермы
Кроме устранения воспалительных и эндокринных заболеваний, лечение которых назначает врач (антибиотики и гормоны) для улучшения качества спермы необходимо соблюдать несложные правила:
Температурный режим
Яички являются единственным органом, который находится за пределами брюшной полости. Следовательно, нагревание яичек способствует ухудшению качества спермы: снижается активность сперматозоидов и появляются патологические морфологические формы.
Соответственно, стоит отказаться от частого приема горячей ванны/душа, реже посещать баню и сауну, отказаться от удовольствия понежиться в джакузи.
Кроме того, одежда (нижнее белье и брюки) должна быть свободной, не сдавливать яички и не перегревать их. Рекомендуется отказаться от облегающих трусов, тесных джинсов.
Избегать стрессов
Стрессовые ситуации «бьют» не только по нервам, но и по сперматозоидам. По возможности следует избегать конфликтов, переутомлений, нервного напряжения.
Половая жизнь
Не менее важную роль в качестве спермы играет ритм половой жизни. Слишком редкие половые акты ведут к снижению подвижности сперматозоидов, и, напротив, частые интимные контакты делают сперму «жидкой», то есть содержание в ней сперматозоидов значительно снижается.
Оптимальный ритм сексуальной жизни это 4-6 раз в неделю.
Вес и спорт
Избыточная масса тела – это накопление излишнего подкожно-жирового слоя, который продуцирует эстрогены, что негативно сказывается и на активности сперматозоидов.
Нормализации веса поможет рациональное питание и регулярные (2-3 раза в неделю умеренные физические нагрузки). Особенно полезны физические упражнения, направленные на укрепление мышц тазового дна и брюшного пресса.
Рациональное питание
Необходимо отказаться от полуфабрикатов и продуктов, которые содержат консерванты и усилители вкуса.
В пище должны присутствовать продукты, которые содержат в большом количестве витамины Е, группы В, С, и микроэлементы селен и цинк.
Перечисленные биологически активные вещества благотворно влияют на качество спермы.
В список продуктов следует включить морепродукты, зелень (укроп, петрушка, кинза, сельдерей), морковь, тыкву, чеснок, спаржу, помидоры, гранаты, яблоки, бананы и авокадо.
Также в рацион обязательно должны входить молоко и молочные продукты, говядина и телятина, рыба, орехи в большом количестве, грибы, гречка, овсянка, печень и бобовые.
Вредные привычки
Очень негативно на количество и активность сперматозоидов влияют вредные привычки. Необходимо отказаться от курения и употребления алкоголя (или хотя бы снизить количество), особенно пива, в котором в большом количестве содержатся фитоэстрогены.
И, безусловно, полный отказ от наркотиков. То же самое касается и чрезмерного употребления крепкого чая и натурального кофе. Эти напитки лучше заменить свежевыжатыми соками и минеральной водой.
Экологические факторы
Нормализовать экологию вокруг не под силу одному человеку, но можно минимизировать воздействие вредных факторов. Не следует держать ноутбук на коленях (перегрев яичек), стараться уменьшить контакт с токсическими веществами (лаки, краски, бытовая химия и прочие «вредности»), чаще дышать свежим воздухом.
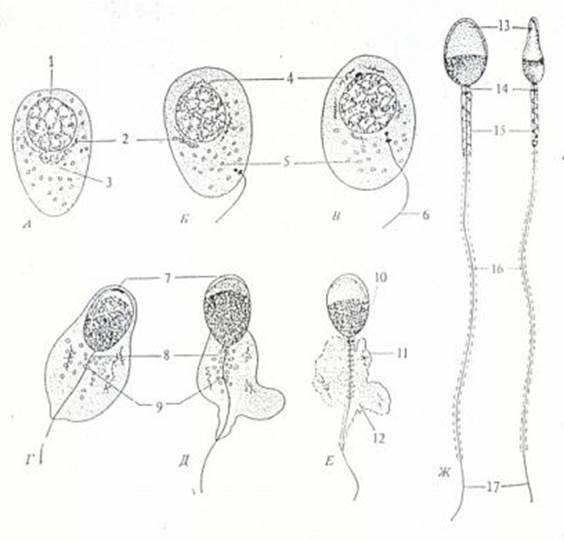
Строение сперматозоида — мужской половой клетки (гаметы)
Думаю все знакомы со схематичным строением сперматозоида:

А так выглядят сперматозоиды на реальном видео под цифровым микроскопом высокого разрешения при последовательном увеличении на экране монитора примерно в 430, 1730 и 2600 раз
Так выглядят сперматозоиды в масштабе с яйцеклеткой на реальном видео ЭКО
Первым, кто увидел как выглядят человеческие сперматозоиды в эякуляте под микроскопом, был голландский ученый Николас Хартсокер. В 1680 году, в возрасте 19 лет, он рассмотрел полученный препарат в окуляр самодельного микроскопа. Испытанное от увиденного отвращение, было настолько сильным, что он на два года оставил в покое свой микроскоп.
Современные технологические возможности зашли так далеко, что люди не только изучили досконально микроскопическое изображение гамет. Они активно вмешиваются в природу таинства рождения новой жизни себе подобных, пытаются не просто влиять на этот процесс, но даже искусственно воссоздать его без участия естественных биологических материалов. Например, уже есть результаты по «выведению» искусственных сперматозоидов из мужских клеток кожи, представляете? Трудно предсказать к чему это всё может привести. Хотя это мало касается нашего сегодняшнего разговора.
Строение сперматозоида хорошо изучено. В основном строении условно обозначили три структурные составляющие –головку, шейку и хвост.

- Головка состоит из клеточного ядра, содержащего половину генома будущего организма ребёнка и акросомы.
- Шейка состоит из поперечной центриоли и девяти «столбов», образованных волокнами, которые продолжаясь в хвосте, имеют наружное расположение.
- Хвост имеет три части – среднюю, основную и кончик. Средняя часть состоит из аксонемы и плотных волокон, которые окружены митохондриями. Основная часть представлена волокнистой оболочкой, соединённой кольцами. Кончик – аксонема, которую окружает небольшое количество цитоплазмы и её мембраны.
Движение и подвижность
Способность двигаться у спермия приобретается за счет наличия хвостика-жгутика. По время движения хвостик интенсивно вращается вокруг своей оси, придавая гамете нужное ускорение. Движется клетка со скорость 0,1 мм в секунду или 30 сантиметров в час. Это невиданная скорость для таких маленьких клеток, именно она позволяет им избежать гибели в кислой среде влагалища и добраться до ампулярной части фаллопиевой трубы (именно там находится вышедшая из фолликула и готовая к оплодотворению яйцеклетка).
Движение начинается за доли секунд до оргазма. Малоподвижные и пока неактивные спермии, вяло ворочая по инерции хвостиками, направляются по семявыводящим путям, подталкиваемые сокращением мышц семенных канальцев, семявыносящего протока. Происходит семяизвержение, в ходе которого пассивные спермии получают солидную дозу сока простаты. Это их заметно бодрит.
А дальше начинается сражение за первенство. Плыть маленьким, но очень упрямым сперматозоидам приходится против течения. Семенная жидкость стремится к выходу из влагалища, а крошечные клетки – по половым путям выше. Куда плыть, каждый спермий «знает» на генетическом уровне. Акросома в головке очень чувствительна к кислотности и «направляет» всю клетку туда, где кислотность ниже, то есть из влагалища в матку, а оттуда в фаллопиевы трубы.
Семенная жидкость помогает только на начальном этапе – она немного снижает кислотность внутри женского влагалища, затем она попросту вытекает, исчерпав свои возможности. Часть гамет погибает еще на старте, часть – при прохождении влагалища, часть – при прохождении цервикального канала шейки матки. До яйцеклетки добирается лишь незначительный процент «пловцов». Обычно это самые сильные, здоровые и подвижные клетки, слабые «сходят с дистанции» раньше.
Чтобы зачатие все-таки состоялось, из общего количества клеток, попавших после семяизвержения во влагалище, до ампулярной части фаллопиевой трубы должно добраться не менее 10 тысяч спермиев. Все они дружно атакуют яйцеклетку, активируя ферменты акросомы. Тот, кто первым сделает брешь в защитной оболочке женской клетки, с большой долей вероятности и оплодотворит ее. Сразу после этого оболочки становятся непроницаемыми для остальных «соискателей» и они через несколько дней погибают.
Ученые выяснили, что в ходе движения сперматозоиды способны на настоящие чудеса, объяснить которые с точки зрения науки пока не удается. Так, мужские гаметы могут не только пробиваться против течения, но и преодолевать препятствия, а также заниматься активным поиском. До сих пор неясно, каким именно образом сперматозоиды находят яйцеклетку в широкой части маточной трубы, но они никогда не используют метод хаотичного брожения (авось, попадется яйцеклетка), все спермии четко плывут только туда, где она расположена, безошибочно определяя направление (правая или левая труба), место дислокации клетки в ампулярной части трубы, а также ее готовность к зачатию.
При патологических формах гамет, если у сперматозоида нарушена структура головки, хвостика, имеется сразу два или три хвостика, клетка не сможет полноценно двигаться, она будет кружиться на месте, пока ее не убьет кислотность во влагалище, или поплывет зигзагами, или же вообще отправится вместе с семенной жидкостью в обратном направлении – к выходу из влагалища.
Нормы спермограммы
Объем
Норма эякулята составляет 3-5 мл. Сниженный (менее 2 мл) свидетельствует либо о нарушении доставки спермы в лабораторию, либо о недостаточности функций половых желез (простаты, семенных пузырьков и прочих). Увеличение количества спермы говорит о наличии воспалительного процесса в половых органах.
Цвет
В норме цвет эякулята беловатый, сероватый или с оттенком желтого. Красная или бурая окраска спермы свидетельствует либо о травме половых органах, либо о камнях в простате или хроническом везикулите (красный оттенок обусловлен примесью эритроцитов).
Кислотность
Норма рН спермы составляет 7,2-7,8 (щелочная). Отклонения в ту или иную сторону говорят о воспалительном процессе половых желез.
Время разжижения
Время разжижения спермы должно не превышать 60 минут. В случае удлинения времени разжижения сперматозоиды в кислой среде влагалища растрачивают свою энергию и теряют активность, что значительно снижает их способность к оплодотворению яйцеклетки. Чаще всего длительное время разжижения наблюдается при хроническом простатите и/или везикулите.
Вязкость спермы
Для определения вязкости эякулята измеряют длину нити, стекающую с конца пипетки. В норме она не более 0,5см.
Удлиненная нить (повышенная вязкость) свидетельствует о хроническом либо простатите, либо везикулите. Густая и вязкая сперма значительно снижает шансы на зачатие, так сперматозоидом трудно передвигаться во влагалище, что еще более усиливает негативное воздействие на них кислой среды.
Количество сперматозоидов в 1 мл эякулята
В норме в 1мл спермы должно содержаться более 20млн. сперматозоидов.
Снижение плотности спермы называется олигозооспермия, что свидетельствует о неэффективной работе яичек (снижение андрогенов, воспалительный процесс яичек, токсическое поражение сперматогенного эпителия яичек в анамнезе, ослабленный иммунитет, нарушение обмена веществ и прочее).
Сниженная концентрация уменьшает шансы на оплодотворение. Увеличение плотности спермы или полизооспермия (более 120 млн. в 1 мл) предшествует олигозооспермии.
Общее количество сперматозоидов
Общее число сперматозоидов в исследуемом эякуляте должно быть более 60млн. Снижение плотности связано с теми же факторами, что и снижение концентрации сперматозоидов в 1 мл спермы.
Подвижность сперматозоидов
От подвижности сперматозоидов зависят шансы на оплодотворение. Выделяют 4 группы спермиев:
- группа А – активные подвижные сперматозоиды с прямолинейным движением;
- группа В – малоподвижные спермии с прямолинейным движением;
- группа С – малоподвижные сперматозоиды, движения которых колебательные или вращательные;
- группа Д – сперматозоиды неподвижны.
В норме должно быть более 25% сперматозоидов из группы А или 50% сперматозоидов из группы А и В.
Сниженная подвижность сперматозоидов носит название астенозоосперия и свидетельствует о воспалительных процессах половых органов, токсических поражений и тепловых воздействий на мужские половые железы (яички).
Морфология
С помощью данного показателя определяется количество нормальных сперматозоидов.
В норме неизмененных сперматозоидов должно быть более 20%. О тератозооспермии говорят, когда количество нормальных спермиев менее 20%.
Влияют на морфологию сперматозоидов токсические и радиационные поражения, воспалительные и инфекционные процессы, а также экология.
Живые сперматозоиды
Данный показатель оценивает процент живых спермиев в эякуляте. Чем он меньше, тем ниже вероятность зачатия. В норме живых сперматозоидов должно быть более 50%.
О некроспермии говорят при снижении описанного показателя, что может быть временным явлением при интоксикации, инфекционном заболевании, стрессе. Постоянная неркоспермия наблюдается при поражении яичек радиацией, токсическими веществами или тепловом воздействии.
Клетки сперматогенеза
Количество слущенных клеток сперматогенного эпителия семенных канальцев должно быть не более 2%.
Агглютинация и агрегация
В норме склеивание сперматозоидов (агглютинация) и скопление спермиев в сгустки отсутствует.
Лейкоциты и эритроциты
В норме в эякуляте эритроциты отсутствуют, а количество лейкоцитов не превышает 3-4 в поле зрения. Если лейкоцитов больше, это указывает на воспалительный процесс в мужских половых органах.
Слизь
В норме слизи в сперме нет или она в небольшом количестве. Обнаружение значительного количества слизи говорит о воспалительном процессе простаты и семенных пузырьков.
Причины
Основной фактор, провоцирующий увеличение вены в яичке – повышение внутрибрюшного давления. Ситуация нередко возникает у спортсменов-тяжелоатлетов, мужчин, занятых тяжелым физическим трудом и людей, которые в силу профессиональной деятельности вынуждены длительное время находится в вертикальном положении.
Помимо этого, к патологии могут привести анатомические, наследственные и другие факторы, такие как:
- Отсутствие эндотелиальных клапанов в венах яичка или их врожденные дефекты.
- Венозная недостаточность из-за дисплазии соединительной ткани.
- Сдавливание вен мошонки грыжей или прямой кишкой (например, при частых запорах).
- Сужение почечной вены.
- Травмирование мошонки.
- Отягощенная наследственность.
Различают одностороннее и двустороннее варикоцеле. Как правило, у мужчин возникает одностороннее, чаще левостороннее (до 80% случаев). Причиной этого является анатомическая особенность, при которой вена яичка с левой стороны впадает не в полую вену, а в вену почки (а она имеет меньший диаметр и более высокое давление). Реже диагностируется правостороннее варикоцеле и лишь в 5% случаев двустороннее.
Болезни яичек: варикоцеле
Варикозное расширение вен семенного канатика, обусловленное дефектами венозных клапанов, частая причина бесплодия. Мошонка имеет множество сосудов, которые отводят кровь от яичка. Если их клапаны не функционируют, возникает застой крови и варикозное расширение вен.
Варикоцеле
Медленный отток крови вызывает повышение температуры мошонки. Перегрев яичка провоцирует изменения в составе сперматозоидов и гормональные нарушения.
Варикозное расширение вен яичка протекает не очень болезненно. В яичке ощущается тяжесть, в паху — тянущая боль. Врач легко распознает заболевание, осматривая яички и выполняя УЗИ.
Варикозные вены бывают разных размеров: от маленьких, едва ощущаемых до больших, выглядящих как гроздь винограда. Единственным эффективным методом избавления от патологии является хирургическое вмешательство (классическое или лапароскопическое).
Болезни яичек: воспаление яичек — орхит
Воспаление яичка встречается редко, но оно очень болезненно. Патология сопровождается опуханием яичек и высокой температурой, достигающей до 40 ° C.
Инфекция возникает двумя путями:
- когда бактерии или вирусы попадают в ядро с кровью из другого очага воспаления в организме;
- возбудители проникают через семявыносящий проток, причиной обычно являются инфекции мочевыводящих путей.
Практически всегда сначала поражается придаток яичка, затем само яичко. Отек продолжается пока не образуется гидроцеле (содержание мошонки увеличивается за счет накопления серозной жидкости).
Орхит
У молодых мужчин частой причиной возникновения орхита является паротитное осложнение — это вирусное заболевание. Симптомы те же, что и при бактериальной инфекции, но лечение проходит без антибиотиков. Через несколько дней воспаление проходит само собой.
Напротив, острый бактериальный орхит лечится антибиотиками. Это необходимо, чтобы избежать абсцесса, который требует хирургического вмешательства.
О чем расскажет врачу спермограмма
При изучении результатов спермограммы врач может прийти к следующим выводам.
-
Отсутствие эякулята рассказывает об аспермии. Эффективное и быстрое оплодотворение возможно, только если в 1 мл спермы мужчины содержится приблизительно 18 млн активных сперматозоидов.
-
Обнаружить олигозооспермию позволяет сокращение в эякуляте числа сперматозоидов (в 1 мл содержится менее 20 млн). Эта патология также препятствует зачатию.
-
О наличии азооспермии говорит отсутствие в эякуляте сперматозоидов. Азооспермия – одна из распространенных причин мужского бесплодия.
-
Криптозооспермия – в эякуляте наблюдаются единичные сперматозоиды после центрифугирования. Это говорит о нарушении здорового состояния спермы, существенно сокращает шансы на зачатие ребенка.
-
Сокращение уровня подвижности сперматозоидов указывает на астенозооспермию у пациента. Одна из причин бесплодия пары по вине мужчины.
-
Свидетельством тератозооспермии служит сокращение концентрации сперматозоидов нормальной морфологии. У аномальных сперматозоидов отсутствует возможность оплодотворения яйцеклетки.
Диагностика аспермии
При постановке диагноза «аспермия» важно выяснить врождённое это заболевание или приобретённое. Для врождённого характерна недоразвитость семявыводящих путей или их отсутствие, а также тестикулярная аспермия – неспособность яичек продуцировать семенную жидкость.. Спермограмма – важный этап диагностирования
Её низкий PH – свидетельство обструктивной аспермии. Если сдать спермограмму невозможно, то на анализ берут посэякуляторную мочу. Наличие в ней сперматозоидов говорит о том, что причина аспермии в ретроградной эякуляции.
Спермограмма – важный этап диагностирования. Её низкий PH – свидетельство обструктивной аспермии. Если сдать спермограмму невозможно, то на анализ берут посэякуляторную мочу. Наличие в ней сперматозоидов говорит о том, что причина аспермии в ретроградной эякуляции.
Анализ на инфекции помогает определить наличие воспалительных заболеваний
Также важно сделать с этой же целью трансректальное УЗИ, при помощи которого выявляются отклонения в структуре простаты, семенных пузырьков, семявыводящих протоках.. Биопсия яичек нужна при секреторной аспермии.
Биопсия яичек нужна при секреторной аспермии.
ММП и емкость
Во время капситации сперматозоиды приобретают способность оплодотворять ооцит. In vitro это происходит при промывании и очистке сперматозоидов. В настоящее время 20% населения нуждаются в вспомогательных репродуктивных технологиях , поэтому они важны для развития нашего общества. 15% бесплодия обусловлено мужским фактором, поэтому было разработано несколько стратегий для восстановления функциональных сперматозоидов. Измерение MMP (Миллион подвижных прогрессивных клеток на миллилитр) является синонимом емкости и является очень полезным параметром, чтобы вместе со спермограммой решить, какое лечение необходимо. Он основан на проценте восстановления. В зависимости от процента мы будем определять качество восстановления подвижных сперматозоидов: оптимальным считается от 15 до 25 миллионов сперматозоидов / мл, от 5 до 15 миллионов считается достаточным, а менее 5 миллионов считается субоптимальным или недостаточным. Что касается полученных нами значений, наряду с результатами спермограммы, будут отображаться различные методы.
Например, если обнаружено более 1,0 × 10 6 прогрессивно подвижных сперматозоидов на миллилитр, будет рекомендован половой акт, а если это не удастся, следующим шагом будет внутриматочная инсеминация, а затем обычное экстракорпоральное оплодотворение .
Имея менее 1,0 × 10 6 прогрессивно подвижных сперматозоидов на миллилитр, мы выполним интрацитоплазматическую инъекцию сперматозоидов . В случае азооспермии (отсутствие сперматозоидов в эякуляте) мы проведем биопсию яичек, чтобы проверить, есть ли в семенниках сперматозоиды или сперматозоиды не производятся.
Что может означать затрудненное мочеиспускание?
- Простатит — учащенное, болезненное, затрудненное мочеиспускание. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности (острый простатит).
- Аденома простаты (доброкачественная гиперплазия предстательной железы) — одно из самых распространенных заболеваний у мужчин пожилого и старческого возраста. Симптомы делятся наобструктивные: затрудненное мочеиспускание, вялой струей, ощущение неполного опорожнения мочевого пузыря; и ирритативные: учащенное мочеиспускание днем и ночью, повелительные позывы на мочеиспускание.
- Стриктура уретры — при данной патологии ирритативная симптоматика может быть не столь выраженной. С целью исключения или подтверждения данного заболевания выполняется ретроградная уретроцистография и микционная цистоуретрография.
- Склероз шейки мочевого — пузыря характеризуется наличием у пациента в анамнезе открытой или эндоскопической операцией на нижних мочевых путях по поводу аденомы простаты. Иногда может являться исходом хронического простатита.
- Камни мочевого пузыря — в зависимости от их размеров клиническая картина может либо отсутствовать, либо проявляться в виде частых позывов, боли при мочеиспускании, нарушении мочеиспускании в виде закладывании струи мочи.
- Рак простаты — на ранних стадиях практически не проявляется, но на более поздних стадиях помимо затруднённого мочеиспускания возникает гематурия (появление крови в моче) и боль.
При появлении вышеописанных симптомов (учащенное, затрудненное мочеиспускание и др.) следует обратиться за консультативной помощью к урологу.
Боль при мочеиспускании
Почти каждый человек хотя бы один раз в жизни испытывает боль при мочеиспускании. Данная проблема более характерна для женщин в виду особенностей анатомического строения нижних мочевых путей. Однако, нередко боль при мочеиспускании испытытвают и мужчины.