Что такое инсулин?
Содержание:
Сахарный диабет 2 типа — беспомощность инсулина
Сахарный диабет 2 типа (СД2) — многофакторное заболевание, в развитии которого играют роль как генетические факторы, так и образ жизни. На него приходится 90% случаев заболевания сахарным диабетом.
СД2 развивается из-за низкой чувствительности клеток к инсулину, на фоне которой нормальное количество инсулина становится недостаточным. Если сахарный диабет 1 типа начинается после гибели бета-клеток, то при сахарном диабете 2 типа клетки островков Ларгенганса продолжают функционировать, по крайней мере на момент манифестации.
Они продолжают производить инсулин, который так же поступает к клеткам, однако домофон–рецептор перестает на него реагировать. Глюкоза не может попасть в клетку и скапливается у «двери». Такое состояние называется устойчивостью к инсулину или инсулинорезистентностью.
Основная причина заболевания — ожирение. Примерно у трети людей с избыточным весом развивается сахарный диабет 2 типа. К другим факторам, которые повышают риск, относится малоподвижный образ жизни, диета с большой долей жиров и простых углеводов, скопление жировой ткани в области живота, наследственная предрасположенность, возраст.
Классические симптомы сахарного диабета 2 типа похожи на симптомы СД1 — та же хроническая усталость, жажда и обильное мочеиспускание, снижение веса, не связанное с образом жизни, помутнение зрения.
Ранние симптомы, которые также встречаются при сахарном диабете 2 типа:
- Медленное заживление ран и порезов;
- Онемение, покалывание или боль в руках и ногах;
- Кожные инфекции;
- Потемнения кожи в области подмышек, шеи и паха.
Наличие одного из этих признаков — повод обратиться к врачу.
СД2 может развиваться годами и оставаться незамеченным. Чтобы как можно раньше обнаружить признаки сахарного диабета, можно заполнять специальные опросники, а после 40 лет — проходить ежегодное скрининговое обследование.
Профилактическая проверка рекомендуется людям, у которых лишний вес сочетается с одним из следующих факторов:
- Диагноз сахарный диабет 2 типа у родственника;
- Сердечно-сосудистые заболевания в истории болезни;
- Повышенный уровень холестерина в крови;
- Высокое артериальное давление;
- Малоподвижный образ жизни;
- Гестационный диабет во время беременности или роды крупного ребенка (более 3600 г).
В отличие от сахарного диабета 1 типа, риском СД2 можно управлять. Правильное питание, нормальный вес и 150 минут упражнений в неделю снижают риск сахарного диабета 2 типа даже при генетической предрасположенности.
Рекомендуется также сократить время, проведенное в положении сидя. Если у вас сидячая работа — делайте короткие перерывы с разминкой в течение дня, а в обед можно устроить прогулку.
Сахарный диабет 2 типа нельзя полностью вылечить, можно только замедлить его развитие и контролировать осложнения. На ранних стадиях достаточно изменить образ жизни, чтобы обратить ситуацию в свою сторону. Иногда врач может назначить препараты, которые улучшают чувствительность к инсулину и откладывают развитие заболевания.
В следующей части мы подробнее расскажем, как на риск развития сахарного диабета 2 типа влияет генетика и микробиота кишечника.
Механизм инсулинового ответа в норме и при сахарном диабете
Существуют два типа сахарного диабета:
-
Инсулинозависимый
-
Инсулинонезависимый
Первый тип развивается чаще всего у детей, второй – у взрослых. Инсулинозависимый сахарный диабет, или диабет 1-го типа, является агрессивным аутоиммунным процессом, при котором разрушается ткань поджелудочной железы. Инсулинонезависимый сахарный диабет – болезнь образа жизни, профилактикой которой является ЗОЖ.
В развитии более распространённого сахарного диабета 2-го типа играют роль следующие факторы:
- Наследственность (врождённые особенности генов, регулирующих секрецию инсулина);
- Избыточное нерациональное питание, особенно в сочетании с отсутствием физических нагрузок;
- Нарушения пищевого поведения, злоупотребление сладостями;
- Ожирение.
Инсулиновый ответ при обоих типах сахарного диабета будет отличаться от нормы.
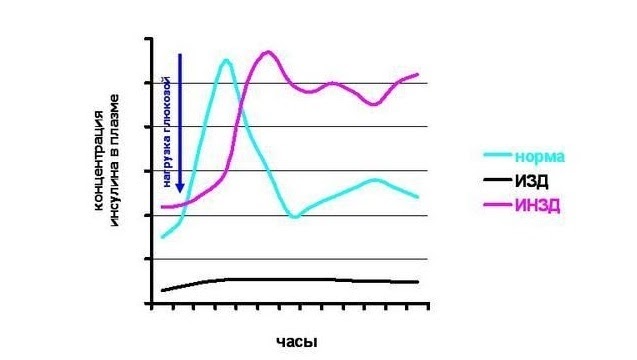
При сахарном диабете 2-го типа (инсулинонезависимом) выброс инсулина в кровь запаздывает, а затем медленнее снижается. Поэтому у больных диабетом есть риск развития как гипергликемической (много сахара в крови), так и гипогликемической комы (мало сахара в крови).
При аутоиммунном инсулинозависимом диабете выброс инсулина в кровь ничтожно мал, поэтому пациенты вынуждены вводить инсулин при помощи инъекций, чётко рассчитывая дозу в соответствии со съеденной порцией.
Нобелевская премия
В 1923г Нобелевский Комитет присудил премию в области физиологии и медицины Бантингу и Маклеоду, это произошло всего через 18 месяцев после первого доклада о препарате на собрании Ассоциации Американских Врачей (Association of American Physicians). Это решение обострило и без того непростые отношения между учеными, т.к. Бантинг считал, что вклад Маклеода в изобретение инсулина весьма преувеличен, по мнению Бантинга премия должна была быть разделена между ним и его ассистентом Бестом. Чтобы восстановить справедливость Бантинг разделил свою часть премии с Бестом, а Маклеод с биохимиком Коллипом8.
Патент на создание инсулина, принадлежавший Бантингу, Бесту и Коллипу, ученые продали за 3 доллара Университету Торонто. В августе 1922 г. было заключено соглашение о сотрудничестве с фармацевтической компанией Eli Lilly и Со, которая помогла наладить производство лекарства в промышленных масштабах.
С момента изобретения инсулина прошло уже более 90 лет. Совершенствуются препараты этого гормона, с 1982 г. пациенты получали уже человеческий инсулин, а в 90-х годах появились аналоги человеческого инсулина – препараты с различной продолжительностью действия, однако мы должны помнить о людях, стоявших у истоков создания этого препарата, ежедневно спасающего жизнь миллионам людей.
Список литературы
- IDF diabetes atlas 7th Edition. Available at: http://www.diabetesatlas.org/.
- Bliss M. The history of insulin. Diabetes Care 1993;16 Suppl 3:4-7. Available at: http://www.ncbi.nlm.nih.gov/pubmed/8299476.
- Bliss M. The discovery of insulin: the inside story. Publ. Am. Inst. Hist. Pharm. 1997;16:93-9. Available at: http://www.ncbi.nlm.nih.gov/pubmed/11619903.
- Karamitsos DT. The story of insulin discovery. Diabetes Res. Clin. Pract. 2011;93 Suppl 1:S2-8. doi:10.1016/S0168-8227(11)70007-9.
- Banting Notebook: 1920-21. Fisher Rare Book Library, University of Toronto, Toronto, Canada.
- Stylianou C, Kelnar C. The introduction of successful treatment of diabetes mellitus with insulin. J. R. Soc. Med. 2009;102(7):298-303. doi:10.1258/jrsm.2009.09k035.
- Rosenfeld L. Insulin: discovery and controversy. Clin. Chem. 2002;48(12):2270-88. Available at: http://www.ncbi.nlm.nih.gov/pubmed/12446492.
- de Herder WW. Heroes in endocrinology: Nobel Prizes. Endocr. Connect. 2014;3(3):R94-R104. doi:10.1530/EC-14-0070.
Естественные способы повысить гормон роста
Соматотропин, самостоятельно вырабатываемый организмом, жизненно важен для нормального физического роста детей и оказывает влияние на состояние здоровья и благополучия любого человека.
Как было сказано выше, гормон роста:
-
помогает сжигать жиры и наращивать мышечную массу,
-
способствует образованию белков,
-
повышает основной обмен веществ,
-
регулирует количество воды в организме,
-
уплотняет кости,
-
улучшает когнитивные функции,
-
влияет на увеличение количества соединений между нейронами в мозге,
-
позволяет человеку чувствовать себя более собранным и продуктивным.
В организме соматотропин вырабатывается гипофизом — железой, размером с виноградину у основания мозга за переносицей. В течение суток уровень гормона в крови меняется волнообразно, с пиком концентрации, как правило, в ночное время.
Повысить уровень гормона роста естественным образом можно за счет правильного режима сна, физических упражнений и диеты. Однако прежде чем вносить существенные изменения в свои физические или диетические привычки, следует обязательно проконсультироваться с врачом.
Вот несколько действенных способов увеличить естественную выработку ГР в организме:
Препараты инсулина
Для медицинских целей Инсулин получают из поджелудочной железы крупного рогатого скота, свиней и китов. Активность И. определяют биол, путем (по способности понижать содержание сахара в крови у здоровых кроликов). За единицу действия (ЕД), или интернациональную единицу (ИЕ), принимают активность 0,04082 мг кристаллического инсулина (стандарта). И. легко соединяется с двухвалентными металлами, особенно с цинком, кобальтом, кадмием, и может образовывать комплексы с полипептидами, в частности с протамином. Это свойство было использовано при создании препаратов И. пролонгированного действия.
По длительности действия различают три типа препаратов И. Препаратом короткого действия (ок. 6 час.) является инсулин отечественного производства (И. крупного рогатого скота и свиней). Препарат средней продолжительности действия (10—12 час.) — суспензия цинк-инсулина аморфного — отечественный препарат, аналогичный зарубежному препарату семиленте. К препаратам длительного действия относятся протамин-цинк-инсулин для инъекций (16—20 час. действия), суспензия инсулин-протамина (18— 24 час.), суспензия цинк-инсулина (до 24 час.), суспензия цинк-инсулина кристаллического (до 30—36 час. действия).
Фармакологическую характеристику наиболее употребляемых препаратов И. и формы их выпуска — см. Гормональные препараты, таблица.
Показания и противопоказания
И. является специфическим противодиабетическим средством и применяется в основном при сахарном диабете; абсолютным показанием является наличие кетоацидоза и диабетической комы. Выбор препарата и его дозировка зависят от формы и тяжести течения болезни, возраста и общего состояния больного. Подбор доз и лечение И. проводится под контролем содержания сахара в крови и в моче и наблюдением за состоянием больного. Передозировка И. грозит резким падением содержания сахара в крови, гипогликемической комой. Конкретные показания к применению тех или иных препаратов И. при сахарном диабете у взрослых и детей — см. Диабет сахарный, лечение.
Препараты И. применяются для лечения некоторых психических болезней. В СССР инсулиношоковое лечение шизофрении было применено в 1936 г. А. С. Кронфельдом и Э. Я. Штернбергом. С появлением нейролептиков лечение И. стало методом выбора — см. Шизофрения.
В небольших дозах И. иногда назначают при общем истощении, фурункулезе, рвоте беременных, гепатитах и др.
Все препараты И. пролонгированного действия вводят только под кожу (или внутримышечно). Внутривенно (напр., при диабетической коме) можно вводить только р-р инсулина кристаллического для инъекций. Нельзя вводить суспензии цинк-инсулина (и другие препараты И. пролонгированного действия) в одном шприце с р-ром инсулина для инъекций; в случае необходимости вводят р-р инсулина для инъекций отдельным шприцем.
Противопоказание — аллергия к Инсулину; относительные противопоказания — заболевания, протекающие с гипогликемией
Необходима осторожность при лечении И. больных, у которых наблюдаются коронарная недостаточность и нарушения мозгового кровообращения.
Библиография: Биохимия гормонов и гормональной регуляции, под ред. Н. А. Юдаева, с. 93, М., 1976; Ньюсхолм Э.И Старт К. Регуляция метаболизма, пер. с англ., с. 387 и др., М., 1977; Проблемы медицинской энзимологии, под ред. G. Р. Мардашева, с. 40, М., 1970, библиогр.; Руководство по клинической эндокринологии, под ред. В. Г. Баранова, Л., 1977; Сахарный диабет, под ред. В. Р. Клячко, с. 130, М., 1974; Старосельцева Л. К. Различные формы инсулина в организме и их биологическое значение, в кн.: Совр. вопр, эндокрин., под ред. H. А. Юдаева, в. 4, с. 123, М., 1972; Юдаев Н. А. Биохимия гормональной регуляции обмена веществ, Вестн. АН СССР, № 11, с. 29, 1974; Banting F. G., а. Вest С. H. Internal secretion of pancreas, J. Lab. clin. Med., v. 7, p. 251, 1922; Cerasi E. a. Luft R. Diabetes mellitus — a disorder of cellular information transmission, Horm. metaboi. Res., v. 4, p. 246, 1970, bibliogr.; Insulin, ed. by R. Luft, Gentofte, 1976; Steiner D. F. a, o. Proinsulin and the biosynthesis of insulin, Recent Progr. Hormone Res., v. 25, p. 207, 1969, bibliogr.
Превращение инсулина в организме
При выходе в русло крови часть И. образует комплексы с белками плазмы крови — так наз. связанный инсулин, другая часть остается в форме свободного инсулина. Л. К. Старосельцева и сотр. (1972) установили, что существуют две формы связанного И.: одна форма — комплекс И. с трансферрином, другая — комплекс И. с одним из компонентов альфа-глобулинов сыворотки крови. Свободный и связанный И. отличны друг от друга по биол., иммунным и физ.-хим. свойствам, а также по влиянию на жировую и мышечную ткани, которые являются органами-мишенями и называются инсулинчувствительным и тканями. Свободный И. реагирует с антителами к кристаллическому П., стимулирует поглощение глюкозы мышечной и в какой-то степени жировой тканью. Связанный И. не реагирует с антителами к кристаллическому П., стимулирует поглощение глюкозы жировой тканью и практически не влияет на этот процесс в мышечной ткани. Связанный И. отличается от свободного скоростью метаболизма, поведением в электрофоретическом поле, при гельфильтрации и диализе.
При экстракции сыворотки крови солянокислым этанолом было получено вещество, по биол, эффектам подобное И. Однако это вещество не реагировало с антителами, полученными к кристаллическому Инсулину, и поэтому было названо «неподавляемая инсулиноподобная активность плазмы», или «инсулиноподобное вещество». Изучению инсулиноподобной активности придается большое значение; «неподавляемая инсулиноподобная активность плазмы» многими авторами рассматривается как одна из форм И. Благодаря процессам связывания И. с белками сыворотки крови обеспечивается его доставка к тканям. Кроме того, связанный И. является как бы формой хранения гормона в крови и создает резерв активного И. в русле крови. Определенное соотношение свободного и связанного И. обеспечивает нормальную жизнедеятельность организма.
Количество И., циркулирующего в русле крови, определяется не только скоростью секреции, но и скоростью его метаболизма в периферических тканях и органах. Наиболее активно процессы метаболизма И. протекают в печени. Существует несколько предположений о механизме этих процессов в печени; установлено, что имеются два этапа — восстановление дисульфидных мостиков в молекуле инсулина и протеолиз с образованием биологически неактивных пептидных фрагментов и аминокислот. Существует несколько инсулининактивирующих и инсулиндеградирующих ферментных систем, участвующих в метаболизме И. К ним относятся инсулининактивирующая ферментная система и инсулиндеградирующая ферментная система, к-рая представлена тремя типами протеолитических ферментов. В результате действия протеиндисульфидной редуктазы происходит восстановление — S— S-мостиков и образование А- и B-цепей И. с последующим протеолизом их до отдельных пептидов и аминокислот. Помимо печени, метаболизм И. происходит в мышечной и жировой тканях, почках, плаценте. Скорость процессов метаболизма может служить контролем за уровнем активного И. и играет большую роль в патогенезе сахарного диабета. Период биол, полураспада И. человека — ок. 30 мин.
Применение инсулина при беременности
Рискам развития сахарного диабета на фоне беременности, равно как и ведению беременности у женщины с уже подтвержденным диагнозом, уделяется особое внимание. К общим рекомендациям относят:
ведение беременности специалистами из разных областей медицины (акушер-гинеколог, эндокринолог, диетолог, возможно прочие);
соблюдение специально разработанной диеты — калорийность суточного рациона рассчитывается в 30-35 ккал/кг идеальной массы тела (в среднем 1800-2400 ккал); 40-45% калорийности отводится на углеводы, 20-30% — на белки и 30% — на жиры; важно исключить легкоусвояемые углеводы, принимать пищу 5-6 раз в день с 2-3-часовыми интервалами; прибавка массы тела не должна превышать 10 кг, а при наличии ожирения — 7 кг;
соблюдение режима физической активности, избегание чрезмерных физических и эмоциональных усилий;
посещение женской гинеколога и эндокринолога дважды в неделю в первой половине беременности и еженедельно во второй;
проведение УЗИ на 15-20 неделе для исключения грубых пороков развития, на 20-23 неделе для исключения пороков сердца, на 28-32 неделе для раннего выявления макросомии, задержки внутриутробного развития плода, оценки объема околоплодных вод, в канун родов для исключения макросомии плода и решения вопроса о тактике ведения родов;
определение уровня альфа-фетопротеина в сыворотке крови на 15-20 неделе, периодическое определение уровня гликолизированного гемоглобина, повторная офтальмоскопия в третьем триместре для решения вопроса о возможности физиологического ведения родов.
Выбору сахароснижающих препаратов для назначения беременным отводится особое внимание. Пероральные сахароснижающие препараты не рекомендованы, а потому инсулин оказывается единственным сахароснижающим средством в данной ситуации
На сегодняшний день инсулин лизпро по риску применения во время беременности относят к классу В, а инсулин аспарт и инсулин гларгин — к классу С; их использование во время беременности остается темой для обсуждений.
Гестационный сахарный диабет изначально является поводом для компенсирующей диетотерапии и лишь при неэффективности диетических мероприятий назначается инсулинотерапия, идеальный — интенсивная схема.
При наличии у беременной сахарного диабета в анамнезе (любого типа) интенсивная инсулинотерапия является методом выбора, поскольку способна предотвратить неблагоприятное воздействие гипергликемии на организм матери и ребенка. Традиционно введение инсулина осуществляют с помощью инсулиновых шприцев (используют флаконы с концентрацией инсулина 100 ЕД/мл).
Адекватно составленная инсулинотерапия женщине в период беременности позволяет предотвратить развитие осложнений и у нее, и у плода. Цель таковой — максимально приблизить обмен глюкозы к нормальному и не допустить при этом гипергликемии, кетоацидоза или тяжелой гипогликемии.
Поддержание уровня глюкозы в крови обеспечивается посредством применения человеческого инсулина. Начальную дозу инсулина рассчитывают с учетом массы тела женщины и срока беременности. Так, в I триместре она может быть равна 0,6 ЕД/кг, во II триместре — 0,7 ЕД/кг и в III триместре — 0,8 ЕД/кг. Для беременных с низкой массой тела начальные суточные дозировки препарата могут составлять 0,4; 0,5 и 0,6 ЕД/кг соответственно триместрам.
Обычно 2/3 общей суточной дозы инсулина вводят перед завтраком, 1/3 — перед ужином. Примерно треть утренней дозы приходится на инсулин короткого действия, 2/3 — на инсулин средней длительности действия.
В период родовой деятельности показано применение дробных дозировок инсулина с параллельным контролем гликемии, коррекцией ее уровня 5%-ым раствором глюкозы внутривенно. В день родов начальная доза инсулина может составлять ¼ от суточной с последующим внутривенным введением по 2-3 ЕД/ч вместе с 100-150мл 5%-ого раствора глюкозы и параллельным контролем гликемии. После родов дозу инсулина вдвое-втрое уменьшают.
При оперативном родоразрешении в день операции больную не кормят и ей не вводят инсулин. Во время операции при гликемии менее 8 ммоль/л инсулин не вводят, а при гликемии более 8 ммоль/л коррекцию производят простым инсулином короткого действия. На 4-5-е сутки после операции больную переводят на препараты пролонгированного действия.
Инсулиноподобный фактор роста-1 и метаболизм углеводов
- ИФР-1 повышает захват глюкозы в периферических тканях.
- Экзогенный ИФР-1 снижает уровень глюкозы в плазме крови и у здоровых людей, и у пациентов с СД 1 и 2 типа, а также в общем у людей, резистентных к инсулину
- В исследованиях показано, что при резистентности к инулину повышается количество гибридных рецепторов к инсулину/ИФР-1 в мышечной и жировой тканях
- Высокие дозы ИФР-1 обычно приводят к гипогликемии,
- Несмотря на снижение концентрации циркулирующего в крови инсулина.
- В группе мышей с инактивированными генами рецептора инсулина было показано снижение глюкозы в крови при помощи ИФР-1.
- Что свидетельствует о том, что ИФР-1 действует не только через гибридные рецепторы инсулина на метаболизм углеводов, но и через свои специфические рецепторы.
- Позже было пересмотрено действие ИФР-1 на мышцы и установлено прямое влияние на поглощение глюкозы.
- У мышей с инактивированными генами ИФР-1 в печени развивалась резистентность к инсулину.
- В этих условиях происходило повышение концентрации глюкозы и существенное снижение инсулин-индуцированного аутофосфорилирования рецептора к инсулину и ИРС в скелетных мышцах
- После экзогенного введения ИФР-1 всё восстановилось.
- Можно сделать вывод, что печёночная экспрессия ИФР-1 играет ключевую роль в сигнальном каскаде инсулина в скелетных мышцах и поглощении ими глюкозы
- У мышей с инактивированными генами ИФР-1 в печени развивалась резистентность к инсулину.
- При отсутствии гибридных рецепторов и инактивации рецепторов к ИФР-1 в мышцах возникала резистентность к инсулину и СД 2 типа в раннем возрасте.
- Также, вероятно ИФР-1 влияет на глюконеогенез в почках.
- Кроме того, экспрессия рецепторов ИФР-1 была обнаружена и в печени,
- ИФР-1 снижает уровень гормона роста в плазме крови благодаря отрицательной обратной связи.
- Это ведёт к снижению влияния гормона роста на функции печени, в том числе улучшая чувствительность к инсулину.
- Как и в жировой ткани, так и в печени гормон роста инициирует синтез субъединицыPI3K -p85,
- что ведёт к суппрессии активности p110
- Таким образом, ИФР-1 может косвенно влиять на метаболизм углеводов через
- снижение концентрации гормона роста в плазме крови,
- повышение активности инсулина.
- В постпрандиальный период уровень ИФР-1 в крови увеличивается.
- Свободный ИФР-1 способствует:
- окислению жирный кислот в мышцах,
- подавлению гормона роста,
- стимуляции транспорта глюкозы в мышечную ткань,
- подавлению глюконеогенеза в почках.
- ИФР-1-связывающие белки также играю роль в метаболизме углеводов с помощью влияния на ИФР-1.
- ИФР-1-связывающие белки взаимодействуют с ядерным рецептором RXR-α.
- Тот, в свою очередь, реагирует с PPAR-γ,
- ИФР-1-связывающие белки взаимодействуют с ядерным рецептором RXR-α.
- Повышенная экспрессия ИФР-1-связывающих белков ассоциирована с резистентностью к инсулину.
- В исследовании на мышах с неполной секрецией ИФР-1 было показано снижение экспрессии генов, участвующих в метаболизме глюкозы:
- фосфоенолпируваткарбоксилазы-1,
- глюкозо-6-фосфатазы,
- пируватдегидрогеназыкиназы изофермента-4,
- АТФ-цитратлиазы.
- Что приводило к гипергликемии.
- Эти изменения были купированы заместительной терапией низкими дозами ИФР-1 в течении 10 дней.
- Известно, что инсулин повышает экспрессию данных генов.
- Результаты исследования показывают противоположные инсулину эффекты дефицита ИФР-1.
- Свойства ИФР-1 в данном случае не “инсулиноподобны”, а антагонистичны.
- Кроме того, пируватдегидрогеназыкиназы изофермент-4 кодирует пируватдегидрогеназныйкомплекс (ПДК).
- ПДК является новой мишенью при лечении метаболического синдрома с помощью поддержания стабильного содержания АТФ в клетке.
- Это происходит благодаря эффективному использования свободных жирных кислот и глюкозы с помощью ПДК.
- В исследовании на мышах с неполной секрецией ИФР-1 было показано снижение экспрессии генов, участвующих в метаболизме глюкозы:
Клинические проявления
Симптомы инсулином обусловлены гипогликемией, которая стимулирует секрецию катехоламинов — адреналина и норадреналина, и влечет за собой дефицит глюкозы в головном мозге, что равносильно снижению потребления кислорода нервными клетками .
Клиническая картина включает две группы симптомов — острой и хронической гипогликемии. Период острой гипогликемии развивается в результате срыва механизмов адаптации центральной нервной и эндокринной систем. Основные симптомы этого периода: слабость, потливость, чувство голода, тошнота, рвота, раздражительность, ухудшение зрения, помутнение в глазах, онемение губ и языка, сердцебиение, мышечная дрожь, боли в области сердца, судорожные подергивания мышц и даже настоящие судороги. Недостаток глюкозы в головном мозге (нейрогликопения) обусловливает психическое возбуждение, галлюцинации, бред, ретроградную амнезию, агрессивность, негативизм, дезориентацию в лицах, во времени, в пространстве, болтливость, нецензурность выражений. Происходит как бы выключение коры головного мозга, «буйство подкорки». Далеко зашедшая гипогликемия приводит к развитию гипогликемической комы. Наиболее часто острая гипогликемия развивается рано утром (в связи с ночным периодом голодания), больной или «не может проснуться», или просыпается с трудом, при этом обнаруживается вышеизложенная клиника. Глубокая кома может привести к необратимым изменениям ЦНС (децеребрации) и смерти.
Период хронической гипогликемии (межприступный период) характеризуется симптомами хронического повреждения ЦНС: головные боли, снижение памяти, умственной работоспособности, постоянное чувство голода (больные часто едят, особенно много употребляют углеводов и прибавляют в весе), патологические рефлексы Бабинского, неадекватное поведение .
Барьеры для осуществления инсулинотерапии и неудовлетворенные потребности: упор на гипогликемию
Остаётся несколько барьеров для внедрения инсулина и оптимального его использования в клинической практике, как на уровне больного, так и на уровне врача. Наиболее распространенные причины для отказа от начала инсулинотерапии у больных СД 2-го типа это:
- страх гипогликемии,
- увеличение веса,
- дискомфорт, связанный с необходимостью регулярного анализа крови,
- боль от инъекций,
- мнение, что инсулинотерапия является сложным и трудоемким процессом.
На приверженность инсулинотерапии, однако, большее влияние оказывают такие факторы, как структура медицинского страхования и занятость.
Страх гипогликемии воздействует не только на решение о начале инсулинотерапии, но он может также поставить под угрозу адекватность гликемического контроля.
Сообщалось, что большинство врачей лечило бы пациентов в более агрессивной манере без адекватного контроля уровня глюкозы, если бы не опасения по поводу гипогликемии.
Бремя гипогликемии у пациентов с СД, получающих инсулинотерапию
Гипогликемия — существенный побочный эффект терапии СД, так как она
ухудшает качество жизни пациентов.
Обсервационные исследования показывают, что
- гипогликемия встречается у 42.89 случаев/пациента-год при СД 1 типа,
- 16.36 случаев/пациента-год у получающих инсулинотерапию пациентов с СД 2 типа.
Частота тяжелой гипогликемии составляет примерно
- 1.15 случаев/пациента-год и может достигать 3.2 случаев/пациента-год при СД 1-го типа;
- 0.7 случаев/пациента-год у получающих инсулинотерапию пациентов с СД 2 типа.
Ночные гипогликемии, которые происходят во время сна, особенно опасны, так как пациенты вряд ли распознают симптомы или проснутся во время такого эпизода.
- В рамках исследования DCCT было сообщено о 43 и 55 % всех гипогликемических и тяжелых гипогликемических случаях, соответственно, которые произошли во время сна.
- Большой интернет-опрос, проведенный в США среди 7.239 участников с СД 2-го типа (28.7 % на инсулинотерапии), показал, что гипогликемия
- препятствовала социальной активности,
- вызывала больше прогулов работы,
- снижение общей производительности труда,
- негативно сказывалась на общем качестве жизни.
- Другое исследование, выполненное в США и Европе, свидетельствует о том, что даже нетяжелые гипогликемические состояния оказывают сильное влияние на производительность труда
- с потерями, составляющими от U$ 15.26 до U$ 93.47
- с уменьшением рабочего времени от 8.3 до 15,9 ч в месяц.
- Дальнейшие исследования показали, что пациенты с подтвержденными случаями гипогликемии имели значительное ухудшение качества жизни, большие нарушение настроения и меньшую удовлетворенность работой.
- Были также конкретно изучены последствия развития ночной гипогликемии. В опрос вошли пациенты с СД, набранные в США, Канаде и 7 европейских странах, которые пережили нетяжелые ночные гипогликемии в предыдущем месяце.
- Другой опрос, включавший 8286 пациентов из 5 стран (США, Канада, Германия, Швеция и Объединённое Королевство), показал, что качество жизни с ночными гипогликемиями хуже, чем с дневными.
- Другие исследования также сообщили о пагубных последствиях ночной гипогликемии на качество жизни, включая влияние на членов семьи и сопутствующие факторы.
- Возможная связь гипогликемии с неврологической недостаточностью также вызывает тревогу.
Частота гипогликемических эпизодов может приводить к тому, что пациенты начинают избегать приёма лекарств, со значительным сокращением или даже отменой дозы инсулина после случая гипогликемии, что негативно отражается на гликемическом контроле.
Расшифровка
При получении протокола исследования не следует использовать его для установления диагноза и самостоятельного лечения. Содержание инсулина в крови не всегда является достаточным критерием для установления болезни. При некоторых физиологических состояниях уровень инсулина меняет свои значения в сторону увеличения (при беременности) или в сторону понижения (сильном переутомлении). Расшифровывать анализ должен врач-эндокринолог. Норма инсулина в крови варьируется у разных возрастных групп.
Таблица №1
Нормативные показатели инсулина в разных возрастных группах
| Категории пациентов | Референсные значения |
| У взрослых пациентов с нормальной работой железы | в пределах 3-26 мкЕд/мл |
| У ребенка | от 3 до 19 мкЕд/мл |
|
У подростков в пубертатный период (период полового созревания) |
2,7-10,4 мкЕд/мл (иногда может увеличиваться на одну единицу/кг тела) |
| У беременных женщин | 6-28 мкЕд/мл |
| У пациентов в пожилом возрасте (после 60 лет) | 6-35 мкЕд/мл |
Правильно поставить диагноз, связанный с нарушением работы поджелудочной железы, позволят результаты исследования инсулина и глюкозы. Для инсулинозависимого диабета типично низкое количество инсулина из-за гибели бета-клеток, вырабатывающих гормон. При заболевании 2-го типа, когда уровень инсулина более норматива, усвоение глюкозы не происходит. Такой вид болезни носит название «инсулинонезависимый». Исследование крови на гормон не является главным показателем в выявлении диабета. Назначение исследований глюкозы, инсулинорезистентности крови должным образом раскроют картину заболевания.
Таблица №2
Расшифровка исследований крови при различных заболеваниях
| Уровень инсулина | Уровень глюкозы | Заболевания |
| Менее нормы | Более нормы | Инсулинозависимый диабет |
| Более нормы | Более нормы | Диабет 2 типа или ожирение 1 степени |
| Более норматива |
Менее норматива (в 2 раза) |
Доброкачественная эндокринная опухоль поджелудочной железы |
Показатель резистентности, иначе его называют «невосприимчивость», показывает уязвимость клеток к инсулину. Чтобы результат анализа был правильным, подготовиться к нему следует так же, как при биохимических исследованиях. Данный способ включает одновременное исследование инсулина и глюкозы натощак.
В качестве нагрузки на поджелудочную железу предлагают выпить глюкозу в объеме 75 мл. По истечении 2 часов проводятся те же исследования. В норме до нагрузки количество глюкозы составляет от 5,6 до 6,1 ммоль/л.
Расшифровывается исследование следующим образом:
- нормальное значение глюкозы – менее 7,8 ммоль/л;
- если уровень глюкозы варьируется от 7,8 до 11,1 ммоль/л, это означает нарушение устойчивости к глюкозе (состояние преддиабета);
- показатель выше 11,1 ммоль/л говорит о наличии у больного сахарной болезни.
- показатель до приема глюкозы колеблется от 3 до 17 мкМЕ/мл;
- уровень гормона после нагрузки (спустя 2 часа) – 17,8-173 мкМЕ/мл. Отклонение от этих показателей обозначает нарушение углеводного и липидного обмена.
Низкий показатель
Пониженное содержание гормона встречается при таких заболеваниях, как:
- диабет 1-го типа;
- острый панкреатит;
- панкреонекроз (осложнение панкреатита, протекающего с некрозом ткани органа);
- диабетическая кома (резкий подъем глюкозы в крови);
- гипопитуитаризм.
Ряд медикаментов могут понижать уровень инсулина. К ним относятся:
- Этанол;
- Фуросемид;
- бета-адреноблокаторы;
- Этакриновая кислота.
Высокий инсулин
Повышение инсулина в анализе крови свойственно при:
- инсулинонезависимом диабете;
- заболеваниях печени;
- болезни, протекающей с уменьшением выработки гормонов гипофиза (акромегалия);
- тиреотоксикозе;
- синдроме Кушинга (нейроэндокринное заболевание, сопровождающееся избыточной секрецией гормонов коры надпочечников);
- кистах у женщин;
- лечении инсулином или препаратами, снижающими уровень сахара в крови;
- миотонической дистрофии (болезнь Штейнерта);
- инсулиноме (опухоль поджелудочной железы).
Повышение уровня инсулина часто наблюдается у пациентов с избыточным весом. Помимо этого, гиперинсулинемия наблюдается при интенсивной тренировке, эмоциональных перегрузках.