Острый риносинусит
Содержание:
Меры предосторожности
При лечении фронтита следует учитывать основные факторы:
Состояние здоровья пациента, сопутствующие заболевания. Это поможет врачу назначить эффективное и максимально безвредное лечение, которое не причинит вреда другим системам организма.
Наличие аллергии или повышенной чувствительности к веществам. Это касается как медикаментозной терапии, так и лечения народными средствами. Любой компонент любого лекарственного средства может теоретически спровоцировать аллергическую реакцию
Поэтому людям, склонным к аллергии, следует применять препараты и народные рецепты с осторожностью, после консультации с врачом.
Возраст пациента
При том, что терапия у взрослых и детей сложа, следует принимать во внимание особенности развития детского организма для того, чтобы правильно подобрать препарат и дозировку (в инструкции обычно подробно расписан прием препаратов в зависимости от возраста).
Причины и механизмы возникновения болезни
Среди основных предпосылок, вызывающих воспаление, можно выделить:
- перенесённые вирусные заболевания;
- больные зубы (кариес, пульпит);
- аллергические реакции;
- искривлённая носовая перегородка;
- новообразования и анатомические особенности носовой полости, мешающие нормальному дыханию через нос (например, при разросшихся аденоидах у детей, кисты, полипы);
- наличие очага хронической инфекции в организме;
- травмы носа.
Наиболее распространённая причина появления воспалительного процесса — попадание в пазухи инфекции. Острая форма возникает, как правило, под воздействием вирусов. Источником хронического воспаления чаще выступают бактерии (стафилококк, стрептококк и другие).
На втором месте можно выделить болезни носоглотки. Если больной страдает от частых насморков, слизистая оболочка находится в постоянном отёчном состоянии, это мешает выходу слизи. В итоге она накапливается и превращается в благоприятную среду для размножения бактерий, и как следствие, возникает воспаление пазух.
Люди, часто страдающие воспалительными заболеваниями глотки, также имеют в организме постоянный источник инфекции, поэтому у людей с хроническим тонзиллитом всегда велика возможность заболеть гайморитом.
При искривлённой перегородке воздух не может беспрепятственно циркулировать в носовой полости, соответственно и затруднён выход слизи, что также служит частой причиной появления воспалительного процесса. Решить проблему позволяет хирургическая операция по исправлению перегородки.
Близость гайморовых пазух к верхней челюсти обусловило возможность проникновения инфекции из зубов. Такие воспаления называются одонтогенными. Чтобы их избежать, необходимо тщательно следить за гигиеной полости рта и вовремя лечить проблемные зубы.
Воздействие аллергенов на организм приводит к продолжительному насморку, отёчности слизистой оболочки носа и сужению каналов, выводящих образуемую слизь. В результате она накапливается, и возникает воспаление.
При отсутствии должного лечения острой формы, она перерастает в хроническую с характерными гнойными выделениями из носа. Чтобы этого избежать, необходимо проводить терапию на самой ранней стадии.
Симптомы синусита
Острый синусит

Типичными для острого синусита являются следующие симптомы:
- простуда;
- лицевые боли;
- ощущение давления в лице;
- заложенность носа;
- ограниченное восприятие запаха и вкуса;
- головные боли.
При остром параназальном синусите симптомы первоначально напоминают простуду: начинается с повышенного выделения слизи из носа, которая длится в течение нескольких дней.
Однако для острого синусита наиболее важны два других симптома: боль и ощущение давления в лице. Лицевая боль колющая, жгучая или пульсирующая. Для острого синусита характерно усиление боли когда вы:
- быстро сгибаетесь;
- встаете с места;
- прыгаете на одной ноге.
Острый синусит может влиять на все придаточные пазухи — отдельно или одновременно. Болезненные симптомы, связанные с острым синуситом, особенно заметны в отношении инфицированного синуса. Покрывающие или подстилающие оболочку нервы чувствительны к постукиванию и внешнему давлению.
| Пазуха | Где болит |
|---|---|
| Верхнечелюстные пазухи | на щеке |
| Лобные пазухи | на лбу |
| Решетчатая | над носом, между глазами |
| Клиновидная пазуха | затылок, голова в центре |
Выделения при остром синусите из носа, как правило, гнойные, желто-зеленоватые и вязкие. Выделяются как с носа, так и с горла.
Секреция и набухание в слизистой оболочке острого синусового воспаления вызывают другие симптомы: нос настолько вздувается, что больные не могут нормально дышать носом, не воспринимают запахи должным образом, а вкус пищи менее интенсивный. Кроме того, острый синусит может вызвать общие симптомы, такие как лихорадка.
В дополнение к этим основным признакам, острый синусит может вызвать дополнительные симптомы. Примерами так называемых вторичных симптомов острого синусита являются:
- головная боль;
- усталость;
- зубная боль;
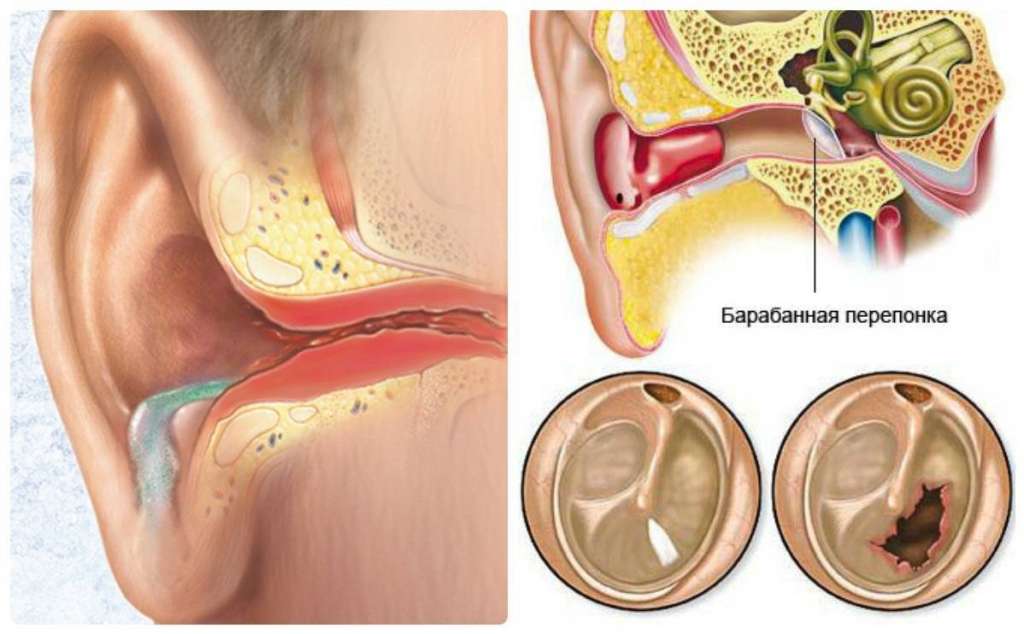
- кашель;
- боль в ухе.
Хронический синусит
Хронический синусит может протекать в серозной форме с полипами и в виде хронического нагноения придаточных пазух носа. В основном хроническая форма заболевания поражает:
- верхнечелюстные пазухи (хронический гайморит);
- ячейки решетчатой пазухи (этмоидит).
Как правило, хронический синусит в дополнение к продолжительности его симптомов имеет еще одну отличительную особенность от острой формы: как правило, хронический синусит протекает сравнительно меньшей болью, а иногда боли полностью отсутствуют.
Часто в результате хронического синусита дыхание носом затрудненное, односторонне, постоянно возникают слизистые или гнойные выделения, особенно в носоглотке (хронический гнойный ринит). Присутствуют симптомы обонятельного расстройства, особенно при формировании полипов.
Профилактика
Специфической профилактики фронтита не существует.
Рекомендуется своевременно обращаться к врачу при затяжных насморках и частых простудных заболеваниях, протекающих с выраженными симптомами со стороны верхних дыхательных путей. Не допускать самолечения, особенно с применением антибактериальных препаратов и иммуностимуляторов.
В качестве мер профилактики первичных и рецидивирующих фронтитов хорошо показывают себя комплексы физиопроцедур, которые проводятся несколько раз в году в условиях дневного стационара, профилактория, санатория. Некоторые процедуры (магнитотерапию, теплолечение, светотерапию) можно проводить дома самостоятельно при наличии соответствующих медицинских аппаратов.
Симптомы
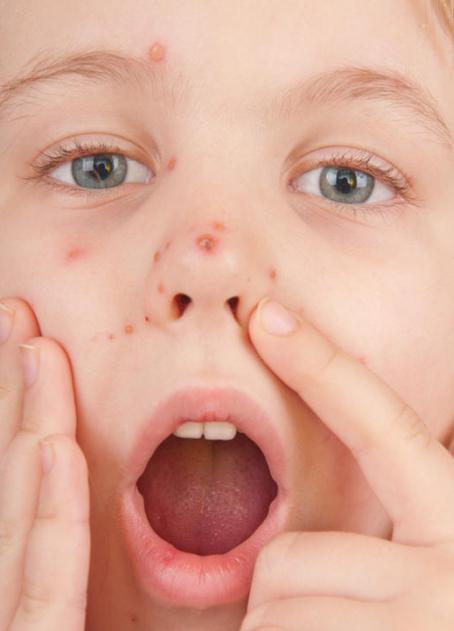
Основополагающие признаки возникновения фронтита у детей:
- Ноющая боль в области, где расположены брови. При надавливании на это место возникает дискомфорт.
- Наблюдается заложенность носа при отсутствии насморка.
- Головные боли (особенно в лобной части), которые усиливаются во время резких движений головы.
- Высокая температура тела.
- Выделение из носовых каналов (желтая или зеленая слизь), неприятных запах.
- Ребенок не чувствует запахи.
- Ухудшение самочувствия, бледность лица, затрудненное носовое дыхание, отечность вокруг глаз.
- Потеря аппетита.
- Кашель, который еще больше усиливается в лежачем положении (в ночное время).
- Беспокойный сон.
Важно! Последствия могут быть довольно серьезными. Поэтому нужно вовремя начать лечение, если у ребенка не дышит нос, и не останавливаться на полпути
К каким докторам следует обращаться если у Вас Фронтит (острый фронтальный синусит):
Отоларинголог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Фронтита (острого фронтального синусита), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы гнойного острого гайморита
Для острого гайморита характерно одностороннее поражение пазухи, в редких случаях воспаляются гайморовы пазухи с обеих сторон.
В основном бывает левостороннее поражение или правостороннее. Такие симптомы схожи с признаками одонтогенного синусита.
Признаки гнойного гайморита:
- усиленные боли при наклоне и повороте головы;
- неприятные ощущения в области глазницы;
- отхождение гноя зеленоватого цвета;
- отечность века и щеки с пораженной стороны;
- интенсивная боль отдающая в зубы, висок, лоб;
При гнойном гайморите, скапливается столько гноя и слизи, что очищение полости методом сморкания становиться невозможным.
Обзор
Синусит — воспаление слизистой оболочки придаточных пазух носа, возникшее в результате инфицирования вирусами или бактериями. Синусит обычно проходит в течение 2-3 недель.
Придаточные пазухи носа (синусы) — маленькие, наполненные воздухом полости. У человека четыре пары придаточных пазух носа, которые располагаются:
- в лобной кости;
- в центре лица, позади носа;
- позади глаз;
- за скуловыми костями.
Придаточные пазухи носа сообщаются с полостью носа. Они помогают контролировать температуру и влажность воздуха, который поступает в легкие при дыхании. Обычно эти пазухи вырабатывают слизь, которая по маленьким каналам стекает в нос.
При воспалении слизистая носа набухает и эти каналы могут суживаться, что вызывает застой содержимого синусов. Чаще всего поражаются пазухи, располагающиеся за скуловыми костями — гайморовы пазухи. Они самые крупные.
Острый синусит обычно возникает у людей после перенесенной простуды или гриппа. Это сопровождается появлением заложенности носа или выделениями из носовых ходов, повышением температуры до 38°C или выше, болью в области лица и головной болью.
Хронический синусит — воспаление пазух носа, которое длится более 3 месяцев. Точные причины перехода острого синусита в хронический не известны. Это состояние встречается гораздо реже. Симптомы хронического синусита выражены меньше. Обычно беспокоит заложенность носа или гнойные выделения из носовых ходов, головная боль, чувствительность лица в проекции расположения зараженной пазухи, неприятный запах в носу и изо рта. Повышение температуры небольшое или отсутствует.
Профилактика
Придерживайтесь следующих действий, чтобы уменьшить риск хронического риносинусита:
- избегайте инфицирования верхних дыхательных путей;
- уменьшите контакт с людьми, страдающими респираторными заболеваниями (простуда, ОРВИ);
- если симптомы простуды затянулись (7 и более дней) — не затягивайте поход к врачу;
- управляйте своей аллергией. Работайте с врачом над тем, чтобы держать симптомы под контролем;
- избегайте табачного дыма, загрязненного воздуха, вовремя заменяйте фильтры в автомобиле, производите своевременную очистку кондиционера;
- увлажняйте воздух в доме при низкой влажности;
- избегайте переохлаждений.
Профилактические меры
Мы рекомендуем вам:
- повышать сопротивляемость организма и его защитные свойства,
- до конца вылечивать вирусные заболевания,
- регулярно посещать специалистов и проходить профилактические осмотры.
Это позволит выявить признаки фронтита на самой ранней стадии.
Важно отдавать предпочтение активному и здоровому образу жизни, проводя закаливающие процедуры. Специалисты рекомендуют увеличить в рационе объем потребляемых свежих овощей и фруктов, пропивать периодически курсы витаминов и избегать переохлаждения организма
Специалисты рекомендуют увеличить в рационе объем потребляемых свежих овощей и фруктов, пропивать периодически курсы витаминов и избегать переохлаждения организма.
Намного проще соблюдать несложные правила профилактики, чем потом осуществлять лечение, опасаясь возникновения тяжелых осложнений.
Причины фронтита
Основа развития острого фронтита – задержка в полости пазухи избытка слизи. На количество и дренаж содержимого влияют несколько факторов:
- вирусная инфекция – самая частая причина любого синусита, увеличивающая выработку слизи для самоочищения носовой полости от патогенов;
- бактериальная инфекция, которая присоединяется в результате угнетения транспортной функции ресничек эпителия, которые покрыты большим количеством слизи и не могут полностью вывести наружу микроорганизмы;
- носовые полипы, блокирующие пазуху, снижающие ее вентиляцию и способствующие задержке слизи;
- деформация носовой перегородки, ухудшающая циркуляцию воздуха в одной из лобных пазух.
Инфекцию вызывают разнообразные вирусы – грипп, аденовирус, риновирус и другие. Из бактерий чаще всего встречаются гемофильная палочка, пневмококк, моракселла, кишечная палочка, золотистый стафилококк, гемолитический стрептококк. Нередко имеются грибки и анаэробные бактерии, и очень часто микрофлора в пораженной пазухе смешанная.
Появление симптомов фронтита регистрируется у людей с такими факторами риска патологии:
- частые простудные заболевания, слабая иммунная система;
- аллергические болезни, в частности, аллергический ринит и бронхиальная астма;
- курение;
- увеличение глоточной миндалины – аденоиды;
- инородное тело носа, например, мелкая пуговица, попавшая в ноздрю ребенка незаметно от родителей;
- сопутствующие грибковые инфекции, например, кандидоз.
Лечение одонтогенного гайморита
Одонтогенный гайморит – это достаточно серьезное заболевание, которое не лечится народными методами. Его лечение должно осуществляться строго под контролем врача.
- Первым делом при лечении следует немедленно уничтожить источник инфекции – инородные тела или пломбировочный материал. После этого следует провести санацию ротовой полости и вылечить зуб, который стал причиной гайморита;
- После этого следует удалить из пазухи гной, однако чаще всего это делается прямо вместе с эндоскопической диагностикой. Процедура осуществляется под местным обезболиванием в амбулаторных условиях, и практически сразу после нее пациента уже отпускают домой;
- В некоторых случаях удаление гноя требует общей анестезии. Также общая анестезия может потребоваться для удаления из гайморовой пазухи инородных тел. Обычно в таких сложных случаях больного после процедуры на сутки кладут в стационар;
- После того, как причина болезни устранена, необходимо несколько дней принимать сосудосуживающие средства, которые помогут слизистой оболочке рта и носа вернуться в здоровое, нормальное состояние;
- Также после операции нужно каждый день промывать нос специальными лекарственными растворами. Такое лечение должно длиться столько, сколько скажет врач;
- Если заболевание осложнено гнойными выделениями, или отмечаются осложнения, то может быть показан прием антибиотиков;
- На месяц после лечения одонтогенного гайморита следует ограничить физические нагрузки.
Симптомы фронтита
Различают острую и хроническую форму заболевания.
Острый фронтит причиняет больному серьёзное беспокойство. Если лечение фронтита осуществлялось недолжным образом, заболевание может перейти в хроническую форму. Симптоматика хронического фронтита более сглажена.
Симптомы острого фронтита
При остром фронтите характерны следующие симптомы:
- боль в области лба. Обычно резкие боли начинаются в 10-12 часов утра и постепенно стихают к 15-16 часам дня. Это связано с переменой положения. Боль возникает с некоторой задержкой как реакция на переход в положение стоя после ночного сна.
- Затруднение носового дыхания, выделения из носа слизистого или гнойного характера.
- Может подниматься температура – до 38-39°C.
- Иногда наблюдается припухлость и отечность лба и верхнего века на стороне поражённой пазухи.
- В тяжелых случаях могут быть боль в глазах, слезотечение, светобоязнь.
Симптомы хронического фронтита
При хроническом фронтите могут наблюдаться следующие симптомы:
- боль. Вне периода обострения боль при хроническом фронтите не отличается интенсивностью. Характерной является тупая давящая боль в области лба на стороне пораженной пазухи. Боль усиливается к вечеру, после физического напряжения, а также при длительном наклоне головы. Однако отсутствие выраженной боли ещё не означает полного выздоровления, боль может отсутствовать, если нет препятствий для оттока выделений из пазухи, однако очаг воспаления в пазухе при этом может сохраняться;
- выделения из носа. Обычно патологическое содержимое из лобовой пазухи отхаркивается в виде мокроты утром, при переходе больного в вертикальное положение;
- затруднение носового дыхания. В некоторых случаях отмечается снижение обоняния.
Причины хронического воспаления
Главной причиной развития хронического воспаления верхнечелюстных пазух является нарушение их нормального дренажа. Это происходит из-за длительного инфекционного или неинфекционного отека (аллергия, медикаментозный отек) в области гаймороназального соустья или нарушения мукоцилиарного клиренса. Также фоном для формирования хронического воспаления служат анатомические препятствия в носу, которые нарушают нормальный дренаж (искривление перегородки, увеличение средних носовых раковин).
Итого, основные причины хронического синусита:
- длительный аллергический отек слизистой полости носа;
- частые респираторные инфекции;
- деформации перегородки;
- гипертрофия средних носовых раковин;
- длительный отек неаллергического характера (медикаментозный ринит);
- хронический воспалительный процесс в области верхних зубов (периодонтит, одонтогенные кисты);
- инородные тела (пломбировочный материал, материал для синуслифтинга, корни зубов и др.);
- новообразования в полости носа или околоносовых пазух;
- другие заболевания: муковисцидоз, гастроэзофагеальный рефлюкс, ВИЧ инфекция, иммуннодефицитные состояния.
Диагностика и лечение синусита
Синусит является опасным заболеванием в плане развития возможных осложнений со стороны окружающих тканей. Среди таковых:
- остеомиелит;
- отит;
- конъюнктивит;
- неврит зрительного нерва;
- тромбоз сосудов головного мозга;
- периостит глазницы;
- флегмона орбиты.
Таким образом, крайне важно правильно диагностировать и составить соответствующее лечение. Для диагностики заболевания применяются методы рентгенографии, ультразвука
Чтобы исключить возможность осложнений, проводятся и головного мозга. Терапевтические указания в отношении синусита должны быть составлены исключительно врачом отоларингологом. Ни в коем случае не следует заниматься самолечением. Среди используемых методов лечения аллергического синусита наиболее распространены:
- исключение контакта с аллергеном;
- применение антибиотиков;
- применение иммуностимуляторов и антигистаминных препаратов;
- местные сосудосуживающие препараты;
- манипуляции, направленные на освобождение пазух от экссудата (выполняются исключительно врачом-специалистом);
- физиотерапия (по назначению врача).
Диагностика синуситов
Диагноз «синусит» ставится на основании жалоб пациента, его физикального осмотра и проведения ряда исследований. Первое, с чего лор-врач начнёт консультацию, — это опрос пациента на предмет жалоб и сбор его анамнеза жизни и здоровья. Как протекает болезнь? Когда появились первые симптомы? Предшествовали ли появлению симптомов простуда или переохлаждение? Нет ли проблем с зубами верхней челюсти? Услышав всю необходимую информацию, доктор переходит к непосредственному осмотру больного.
Лор-врач прощупывает области расположения околоносовых пазух (если пазухи воспалены, при нажатии на них пациент испытывает дискомфорт) и шейные лимфоузлы (они могут быть увеличены). Внешний осмотр помогает увидеть отёчность век, припухлость тканей в области поражённых пазух, слезотечение. Далее доктор переходит к осмотру лор-органов – риноскопии (осмотру носа), фарингоскопии (осмотру глотки). Риноскопия позволяет увидеть состояние слизистой оболочки носа, наличие выделений в носу, носовую перегородку, размер нижних носовых раковин.
Более детально изучить полость носа и оценить состояние соустий пазух позволяет эндоскопическое исследование, которое проводится с помощью эндоскопа.
Диагностировать воспалительный процесс в околоносовых пазухах помогает процедура синуссканирования, которая проводится с помощью прибора синусскана. Это разновидность ультразвукового исследования. Его часто применяют вместо рентгенологического исследования, например, при беременности или детям. В отличие от рентгена при синуссканировании пациент не подвергается облучению, а значит, этот метод более безопасен и может использоваться в случаях, когда рентген противопоказан.
Рентгенологическое исследование часто проводится при диагностике синусита. Рентгеновский снимок показывает, скопились ли в пазухах воспалительная жидкость или гной.
В трудных случаях, когда возникают сложности с постановкой диагноза, пациент направляется на компьютерную томографию (КТ).
При диагностике синуситов показаны ряд лабораторных анализов, которые позволяют сделать вывод о наличии в организме воспалительных процессов и определить тип возбудителя заболевания: общий анализ крови, общий анализ мочи, цитологическое исследование выделяемого из носовой полости, мазок из полости носа.
Иногда в целях диагностики проводится пункция пазухи («прокол»). В ходе пункции доктор извлекает из пазухи патогенное содержимое и отправляет его на анализ для определения микрофлоры и её чувствительности к антибиотикам.
2.Причины
В этиологии острых фронтитов, – как и других синуситов, – ведущим фактором выступают рино-, адено-, корона- и другие вирусы, вызывающие острые респираторные инфекции. Хронические фронтиты чаще связаны с бактериальными возбудителями (стрептококки, стафилококки и др.). Грибковые и протозойные инфекции обнаруживаются реже других и отличаются персистирующим (упорным) характером.
Опять же, практически любой синусит, – и фронтиты в том числе, – начинается на фоне сокращения или закупорки дренажно-вентиляционного сообщения с носовыми проходами. Такая обструкция или обтурация может быть обусловлена отеком слизистой, врожденными особенностями анатомического строения или приобретенной патологией (искривление носовой перегородки, гипертрофия тканей, доброкачественные опухоли и гиперплазии, травматическая деформация решетчатого лабиринта и пр.).
С учетом сказанного, нетрудно выделить и дополнительные факторы риска:
- острые и хронические инфекционно-воспалительные процессы в носоглотке, полости рта, – особенно в верхнечелюстных зубах и периодонтальных тканях, – а также в гортани, дыхательных путях и прочих смежных с фронтальным синусом зонах;
- ослабление иммунной системы на фоне и в сочетании с частыми переохлаждениями, производственными вредностями, хроническими соматическими и эндокринно-метаболическими заболеваниями, и пр.;
- челюстно-лицевые травмы;
- курение.
Виды
Острый фронтит может протекать в двух формах – катаральной и гнойной. В первом случае слизистая оболочка сильно отекает и пропитывается жидкостью – экссудатом. Она заполняет основную часть пазухи, вытесняя воздух. Реснички, покрывающие поверхность эпителия, при этом исчезают. Вокруг сосудов скапливаются иммунные клетки.
Катаральный фронтит, в противоположность гнойному, не сопровождается поражением всей толщи слизистой оболочки. Гнойная форма вызывает поражение всех слоев слизистой и вовлечение надкостницы. Ткани пропитываются иммунными клетками, большинство из которых составляют лейкоциты. Захватывая патогенные микроорганизмы, они погибают, образуя гной.
При поражении надкостницы развивается хронический фронтит. Он может протекать в экссудативной, продуктивной, альтеративной и смешанной форме. О хроническом варианте патологии говорят, если проявления фронтита не стихают в течение 4-х недель. Предрасполагают к хронизации процесса:
- неправильное или непродолжительное лечение острого воспаления в пазухе;
- постоянное нарушение свободной проходимости канала между пазухой и носоглоткой;
- увеличение, разрастание раковин стенки носа или изменение формы носовой перегородки.
Если хронический фронтит имеет черты экссудативного воспаления, у пациента преобладают выделения слизистого или слизисто-гнойного характера; такой вариант встречается и при аллергическом процессе. Продуктивный вариант включает в себя гиперпластические образования (разрастания тканей) и полипы. При альтерации развивается атрофия стенок пазухи либо остеомиелит, не исключено развитие внутричерепных осложнений.