Цервицит, эндоцервицит, экзоцервицит
Содержание:
Разные методы — разные результаты. Почему?
Почему часто в разных лабораториях выявляют разных инфекции? Например, в одной обнаружили микоплазму, а в двух других уреаплазму. Приведем пример из практики. Недавно к нам обратилась пациентка с подозрением на хламидиоз, для подтверждения диагноза ей было предложено сдать соответствующий анализ. Наш результат оказался отрицательным. На следующий день она снова пришла на прием и извлекла из сумочки еще два результата анализов, сделанных в двух разных лабораториях, один — положительный, другой — отрицательный. Как к этому относиться? К сожалению, достоверность даже самых современных методов может быть не стопроцентной. Почему же случаются расхождения в результатах анализов? Причин много: человеческий фактор, условия хранения взятого мазка и последующей транспортировки, квалифицированность лаборантов, надежность используемых реактивов. Если вы чувствуете, что с вами происходит что-то неладное, а лабораторные исследования не выявляют никаких отклонений, попробуйте сделать анализ различными методами и обратитесь к врачу-гинекологу или (для мужчин), которые сможет, опираясь на клиническую картину и полученный результат, диагностировать заболевание и провести соответствующее лечение. И не забывайте про своего партнера!
Лечение заболевания
Если у женщины обнаружен цервицит, то обязательно надо провести его лечение. Как долго потребуется лечение патологии зависит от того, какие причины спровоцировали ее появление. Каждой женщине подбирается индивидуальная терапия, направленная на борьбу с воспалением и восстановление пораженных тканей.
Как лечится заболевание, если причиной стала инфекция, скажет врач.
Если это грибковая инфекция – то будут назначены противомикотические препараты.
При развитии патогенных бактерий назначаются антибактериальные средства. Чтобы назначить женщине эффективное лечение врач должен провести обследование на наличие инфекций, чувствительности к ним антибиотиков.
При ИППП назначаются препараты, которые действуют на возбудителей половых инфекций
При этом очень важно, чтобы лечение проходили оба половых партнера. Лекарственные средства назначаются внутрь по схеме, а также одновременно проводится местная терапия
Можно ли для этого использовать лекарственные растения? Врачи нередко сочетают назначение аптечных средств с использованием травяных отваров и настоев из них.
При использовании препаратов, действие которых направлено на борьбу с возбудителем, происходит уничтожение и полезной микрофлоры.
Для ее восстановления назначаются препараты, содержащие лакто- и бифидобактерии. А также проводится витаминотерапия для поднятия защитных сил организма.
Как вылечить вирусную инфекцию? Терапию заболеваний, вызванных вирусами, проводят с использованием противовирусных средств и приема иммуномодуляторов. Как врач будет лечить воспаление, зависит от того, какой это процесс: хронический или острый. При заболевании, вызванном гормональным дисбалансом, назначаются гормональные средства.
Их действие направлено на восстановление слизистой оболочки и предупреждение развития атрофических изменений.
При неэффективности медикаментозного лечения проводится хирургическое вмешательство:
- применение жидкого азота
- электрокоагуляции
- лазеротерапии
- радиоволновой терапии
Показаниями к нему являются, например, эрозия шейки матки, остроконечные кондиломы на слизистой гениталий.
Виды
Чтобы успешно вылечить эндоцервицит матки консервативными методами, первым делом важно определить характер, специфику патологического процесса, выявить основной патогенный фактор. Аномальные изменения структуры шейки матки или цервикального канала имеют следующую условную классификацию в зависимости от природы вредоносного возбудителя заболевания:
- Специфический эндоцервицит. Симптомы характерного недуга возникают при патогенной активности возбудителей болезней, передающихся преимущественно половым путем.
- Неспецифический эндоцервицит. Патология прогрессирует по причине повышенной активности кишечной палочки, стрептококков, стафилококков, коринебактерий и других анаэробов, аэробов.
Симптомы эндоцервицита
Заболевание протекает в острой или хронической форме, характер его течения определяется конкретным возбудителем, играет роль и состояние иммунной системы женщины. Острый эндоцервицит шейки матки не имеет специфических симптомов, его проявления легко спутать с признаками других гинекологических болезней:
- выделения слизистого или гнойного характера;
- влагалищный зуд;
- болевые ощущения при половом контакте;
- боли внизу живота.
Следовательно, самодиагностикой заниматься нельзя, обязательно нужно посетить гинеколога. Хронический эндоцервицит вообще не проявляется, однако это не говорит о том, что болезнь отступила.
Методы народной медицины
Рецепты альтернативной медицины дают положительную реакцию при лечении эндоцервицита, являются вспомогательным методом консервативной терапии. Чтобы избежать опасные последствия для организма, требуется предварительно проконсультироваться с гинекологом, совместно определить самые эффективные народные средства. Ниже представлено несколько рецептов, которые помогают вылечить эндоцервицит:
- Соединить половину пузырька настойки прополиса и календулы, добавить 60 г ланолина. Состав перемешать, использовать вагинально в качестве самодельных тампонов на ночь. Курс – 10 дней.
- Выполнять самодельные тампоны, смачивать их облепиховым маслом, вставлять перед сном во влагалище. Курс – 7-10 дней.
- 4 ст. л. высушенной травы зверобоя запарить и настоять в 2 л кипятка. Остудить, настоять, процедить, а использовать в качестве вечернего спринцевания.
Диагностика
Прежде чем будет назначаться эффективное лечение эндоцервицита, необходимо определить зависимость патогенной флоры, характер возбудителя. Для этого одного гинекологического осмотра пациентки не хватает, дополнительно требуется выполнить ряд лабораторных исследований, клинических обследований. Поскольку эндоцервицит может передаваться половым путем, проводится диагностика обоих сексуальных партнеров. Итак, необходимо пройти следующие обследования:
- бак посев из цервикального канала;
- мазок на атипические клетки с эндоцервикса и экзоцервикса;
- расширенная кольпоскопия;
- обследование на наличие возбудителей инфекций;
- УЗИ органов малого таза;
- анализы крови и мочи для выявления воспалительного процесса;
- метод ПЦР для определения патогенной флоры.
Цитограмма
Это основное обследование воспалительного эпителия, проводимое в условиях стационара, которое определяет форму эндоцервицита, степень запущенности характерной патологии. Если ткани цервикального канала или шейки матки патологически уплотнены, болезнь преобладает в хронической форме. Цитограмма при остром эндоцервиците может подтвердить тот факт, что область наружного зева патологически воспалена, покрыта мелкими эрозиями.

Этиопатогенез
Причиной неспецифического эндоцервицита являются условно патогенные микроорганизмы. Кроме того, причиной эндоцервицита может стать инфекция передаваемая половым путем (хламидии, микоплазмы, трихомонады, гонококки).
Сочетание анатомических и физиологических особенностей шейки матки (узкий цервикальный канал, слизистая пробка, содержащая секреторный IgA, лизоцим, интерфероны и другие бактерицидные субстанции) в значительной мере препятствуют проникновению в полость канала и матки патогенной микрофлоры. Недостаток эстрогенов способствует возникновению атрофического кольпита и, как следствие, – неспецифического эндоцервицита и/или цервицита.
Защитные свойства цервикального канала нарушаются при травмах шейки матки во время родов, после проведения абортов или иных инвазивных диагностических манипуляций, в результате чего инфекция беспрепятственно попадает в его полость.
В результате инвазии возбудителя возникает повреждение и десквамация эпителия канала шейки матки, обнажается базальная мембрана, усиливается секреция цервикальных желез. Процесс экссудации приводит к разрыхлению тканей, активации клеточной защиты и процесса пролиферации. Пролиферация способствует регенерации тканей. При замедленной регенерации, что приводит к формированию кист.
Виды УЗИ в гинекологии
УЗИ в гинекологии может выполняться тремя способами. Различают следующие виды:
- трансректальное УЗИ (проводится через прямую кишку у девочек, не живущих половой жизнью);
- трансвагинальное УЗИ (осуществляется с помощью введения датчика во влагалище для точного обследования заболеваний органов малого таза);
- трансабдоминальное (или просто абдоминальное) УЗИ, или просто абдоминальное УЗИ (проводится через стенку живота при обнаружении признаков воспаления органов малого таза или у девушек, не живущих половой жизнью).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
При каких показаниях делают УЗИ органов малого таза у женщин?
- выявление причин бесплодия;
- нарушения менструального цикла;
- оценка патологии матки и яичников;
- боли внизу живота;
- воспалительные заболевания органов малого таза: эндометрит, параметрит, вульвовагинит, сальпингоофарит;
- выделения из влагалища;
- исследование природы опухолей малого таза (рак мочевого пузыря, миома, рак матки);
- воспалительные заболевания мочевыделительной системы (цистит, пиелонефрит, мочекаменная болезнь);
- изучение состояния яичников и матки во время ЭКО;
- хирургические манипуляции на мочевом пузыре, матке, маточных трубах или яичниках;
- осложнения беременности;
- наблюдение за установленной внутриматочной спиралью (см. методы контрацепции).
Какие заболевания и состояния может выявить УЗИ в гинекологии?
- опухолевые процессы в области малого таза;
- перекрут кисты яичника; киста яичника;
- осложнения после беременности и родов;
- патология развития матки и придатков (удвоение маточных труб, недоразвитая «инфантильная» матка, двурогая, седловидная матка);
- полипы эндометрия;
- непроходимость маточных труб (образование спаек и перетяжек);
- наличие жидкости в органах малого таза;
- миома матки;
- воспалительные заболевания органов малого таза, эндометриоз;
- беременность (маточная и внематочная).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
Женское УЗИ поможет определить следующие показатели:
- размеры яичников;
- наличие и разновидность кист яичников (фолликулярные, лютеиновые, эндометриоидные);
- размер и форма матки;
- толщина слизистой оболочки матки (изменяется в зависимости от дня цикла);
- наличие опухолей матки и придатков, их расположение и природа образования (доброкачественные или злокачественные).
Диагностика
При помощи лабораторных исследований диагностировать экзо, эндоцервицит довольно просто.
Обычно используются следующие методы:
- анализ на цитологию;
- микроскопия мазка;
- бакпосев;
- определение рН выделяемой секреции;
- анализ ПЦР и иммуноферментный.
Также показана и кольпоскопия.
К обязательным исследованиям относят:
- микроскопию на флору из уретры, влагалища и цервикального канала;
- обязательно нужно исключить грибки, трихомонады, гонококки, гарднереллы;
- бакпосев проводят, чтобы определить чувствительность возбудителя цервицита к антибиотикам;
- мазок на цитологию, дабы исключить раковые клетки.
Для получения данных о состоянии всего организма проводят дополнительное обследование:
- ОАК;
- ОАМ;
- анализ крови на ВИЧ и сифилис;
- бакпосев на гонококк;
- определяют, нет ли инфекций, передающихся половым путем.
Кольпоскопия позволит обнаружить пораженные участки диаметром от 0,1 до 0,5 см. Они окрашены в желтовато-красный оттенок, а вокруг окружены каймой белого цвета. Такая клиника присуща воспалительному процессу.
Экзоцервицит, эндоцервицит — что это такое, всегда видно при помощи микроскопа. Поверхность шейки обычно имеет утонченные зоны с сосудами, подвергшимися деформации.
Бывает и так, что небольшие очаги сливаются в один огромный. В таком случае будут просвечивать петли сосудов, которые расширились. Кроме того, не исключены кровоточащие сосуды, встречающиеся по одиночке. Наблюдается также гиперемия как диффузная, так и очаговая.
Лабораторные методы:
Микроскопия. Данный метод поможет установить, какие микробы являются виновниками воспаления, а какие принадлежат к группе лактобактерий.
Бакпосев. Чтобы определить, к какому роду и виду относится тот или иной микроорганизм, проводят бактериологическое исследование. Также благодаря данному способу, как уже упоминалось ранее, можно определить чувствительность вируса к антибиотикам.
Цитология. Данный метод позволяет понять, насколько повреждены ткани на клеточном уровне, увидеть их структуру. Когда цитограмма соответствует экзоцервициту или эндоцервициту, специалист должен обязательно искать причину такого состояния. Кроме того, данный анализ поможет определить, насколько эффективным было лечение.
Теперь давайте обсудим особенности кольпоскопии. Расширенная кольпоскопия — это возможность увидеть воспалительный процесс, а также после лечения оценить, насколько терапия была эффективной.
Как известно, влагалищная секреция разнится в зависимости от того, какой микроорганизм попал в половые пути и активно там размножается. Или же это может быть буйствует местная условно-патогенная флора, для которой были созданы благоприятные условия для роста.
При увеличении слизистой доктор обнаружит изменения цилиндрического эпителия в виде красных точек, являющихся верхушками мелких сосудов.
Во время кольпоскопии пробу Шиллера проводят для того, чтобы увидеть, как меняется слизистая под воздействием йода или кислоты. При истинной эрозии можно обнаружить гнойный налет. Экзоцервицит и эндоцервицит выглядят как светлые точечные очаги, находящиеся на фоне коричневых тонов. Или же будут обнаружены йодонегативные зоны округлой формы.
Помимо кольпоскопии проводят также и ультразвуковое обследование органов малого таза, дабы оценить состояние всей репродуктивной системы.
Задача специалиста провести дифференцирование таких диагнозов, как эндоцервицит, экзоцервицит, эктопия, рак шейки матки, а также специфических цервицитов, вызванных туберкулезом, сифилисом, гонореей.
Причины воспаления шейки матки
Слизистая женских половых путей в норме содержит постоянную микрофлору, в состав которой входят, в том числе, кишечная палочка, стрепто- и стафилококки, а также другие микроорганизмы. Многие из них относятся к условно-патогенным, то есть при здоровом состоянии организма они не вызывают никаких проблем, их численность контролируется иммунной системой. Но ослабление иммунитета и некоторые другие причины приводят к тому, что бактерии начинают усиленно размножаться и проникать через защитный барьер, вызывая воспалительный процесс.
Причины возникновения воспаления шейки матки могут быть самыми различными — перечислим наиболее распространенные:
- механические травмы слизистой (во время аборта, обследования, полового сношения), приводящие к повреждению эпителия и проникновению бактерий за защитный барьер;
- гормональный дисбаланс, изменяющий химический состав влагалищной слизи и создающий условия для бесконтрольного размножения микроорганизмов;
- домашние спринцевания лимонной кислотой, йодным раствором и т. д. в целях контрацепции, также изменяющие химический состав защитной слизи;
- половые инфекции, возбудители которых сами вызывают первичное воспаление, усугубляемое воздействием условно-патогенных микробов;
- общее снижение защитных сил организма из-за иных болезней, не связанных с половой сферой, переохлаждения, сильного стресса и других факторов.
Какой бы фактор не послужил “спусковым крючком”, цервицит имеет инфекционную природу
Это важно знать для эффективной борьбы с данной болезнью.
Причины
Основными причинами эндоцервицита являются:
- нарушение нормального биологического соотношения бактериальной флоры влагалища – бактериальные вагинозы;
- условно-патогенные возбудители, безвредные для здоровой женщины, но под действием неблагоприятных факторов способные привести к заболеванию неспецифического вида: стрептококки, стафилококки, кишечная палочка и др.;
- урогенитальные инфекции: трихомониаз, гонорея, кандидамикоз, микоплазмоз, хламидиоз — возбудители специфической формы болезни.
- вирусы: папилломавирус, герпес;
К неблагоприятным факторам, которые способны привести к развитию заболевания, относятся:
- травматические повреждения шейки матки после абортов, родов, лечебных манипуляций на шейке матки;
- эрозивные и диспластические заболевания шейки матки: эрозия, эктропион, эктопия;
- гормональные нарушения;
- опущение стенок влагалища;
- атрофические изменения, связанные с возрастом;
- частые аднекситы, метроэндометриты, циститы;
- снижение иммунитета;
- нерациональное применение противозачаточных методов, особенно барьерных средств: таблетки, свечи, презервативы, многочисленные спринцевания;
- частая смена половых партнеров.
Как лечат цервицит
Лечение эндоцервицита
Лечение эндоцервицита предполагает использование:
- иммуномодулирующих препаратов;
- антибактериальных средств;
- противогрибковых лекарств;
- препаратов для нормализации микрофлоры влагалища.
Каждой пациентке предлагается индивидуальная схема лечения, особенности которой зависят от причины, вызвавшей недуг, выраженности симптомов.
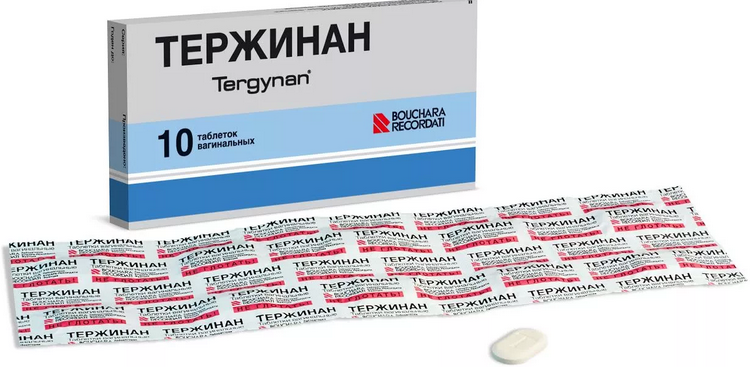
При бактериальном эндоцервиците всегда используются антибиотики в виде вагинальных мазей, суппозиториев или таблеток. Это могут быть: «Гипалгин», «Бетадин», «Тержинан». В ситуациях, когда воспалительный процесс обусловлен грибками, применяются «Микосист», «Дифлюкан», «Флуконазол». Специальные свечи при цервиците – «Вагинорм», «Ацилакт» — позволяют нормализовать влагалищную микрофлору. Если симптомы ярко выражены, может проводиться дополнительная иммунотерапия.
Физиотерапия
Во время лечения эндоцервицита могут использоваться физиопроцедуры. Наилучших результатов помогают достичь:
- Ультразвук (предотвращает образование рубцов и спаек).
- Грязелечения (снимает болевой синдром, оказывает местное бактерицидное действие).
- Криодеструкция (очаги поражения разрушают с помощью холода).
- Магнитотерапия (помогает вводить лекарства непосредственно в очаги воспаления).
Лечение цервицита народными средствами
Согласно отзывам, лечение цервицита может проводиться и с помощью народных рецептов. Оно не всегда позволяет полностью отказаться от основной терапии, рекомендованной врачом, но способствует ускорению процесса выздоровления. Пациентки могут использовать для устранения воспалительного процесса облепиховое масло, настойку из пиона, прополис.
Осложнения эндоцервицита
На протяжении длительного времени цервицит может не проявляться в виде негативной симптоматики. Однако наличие хронической формы патологии неуклонно приводит к нарушению дифференцировки и состоятельности эпителия шеечного канала. Именно эти нарушения являются своеобразной предпосылкой к развитию эрозии шейки матки и дисплазии в будущем.
Наличие продолжительного воспалительного процесса в области цервикального канала приводит к качественному и количественному нарушению состава шеечной слизи, что может стать причиной бесплодия. Также при эндоцервиците может развиваться сужение канала шейки матки и его непроходимость. При отсутствии необходимой тактики лечения эндоцервицит может распространиться на вышележащие структуры и привести к развитию эндометрита и аднексита. Наиболее грозными осложнениями являются эрозии, невозможность женщины выносить ребенка или попросту дать старт беременности.
Эндоцервицит: диагностика
Правильно поставить диагноз может только квалифицированный врач-гинеколог, использующий современные методы диагностики, соответствующее оборудование. В нашем медицинском центре работают серьёзные специалисты, которые проведут комплексный осмотр и назначат обследование по следующей схеме:
- полный анамнез с выявлением характерных жалоб и сопутствующих заболеваний;
- забор мазков из каналов и влагалища;
- забор общих анализов мочи и крови;
- забор анализов крови на гепатиты, ВИЧ-инфекции и сифилис;
- цитология мазка и его бактериологический посев с целью выявления возбудителя заболевания;
- кольпоскопия с целью выявления воспаления и определения размеров поражённой области;
- УЗИ органов малого таза для подтверждения/опровержения сопутствующих заболеваний;
- при хроническом недуге целесообразно назначить биопсию поражённого участка.
Профилактика эндоцервицита
Профилактические мероприятия включают в себя, прежде всего, соблюдение гигиены в период менструаций: отказ от спринцеваний, своевременная смена белья и тампонов и др. Также в этот период следует исключить занятия сексом. Немаловажными являются правильно подобранная контрацепция, а также только один половой партнер
Особое внимание следует уделить профилактике опущений стенок влагалища — для этих целей существуют специальные упражнения для укрепления мышц влагалища, прямой кишки и тазового дна. Для своевременного распознавания и лечения нужно проходить регулярные профилактические осмотры — не реже двух раз в год
Это поможет вовремя выявить болезни, протекающие бессимптомно.
Симптомы эндоцервицита
Клиническая картина заболевания напрямую зависит от стадии процесса и возбудителя, который послужил толчком для развития эндоцервицита.
Острая форма
Острый эндоцервицит протекает ярко, больные предъявляют жалобы на выделения (обычно это гноевидные и мутно-слизистые и густые), зуд и жжение во влагалище. Нередко женщин беспокоят так называемые «беспричинные» боли внизу живота тянущего или ноющего характера.
Если инфекция при остром эндоцервиците поднимается выше, то развивается воспаление матки и/или придатков, что характеризуется усилением болевого синдрома, повышением температуры и развитием интоксикационного синдрома.
Хроническая форма
Хронический эндоцервицит течет либо вяло, либо вообще бессимптомно. Болей, как правило, нет, зуда и жжения тоже
Единственное, на что пациентки могут обратить внимание, так это на постоянные бели странного вида (густоватые, мутные, возможно с примесью крови или с неприятным запахом)
При осмотре в зеркалах видна гипертрофированная и уплотненная шейка матки, нередко развивается псевдоэрозия (постоянные выделения раздражают и травмируют слизистую шейки). Такая картина гинекологического осмотра характерна для хронического эндоцервицита.
Способы биопсии шейки матки
Способов проведения биопсии шейки матки есть несколько. Обычно во время процедуры применяют местный наркоз, но некоторые женщины вполне прекрасно ее переносят и без анестезии. В редких случаях может быть проведена общая анестезия.
Самым распространенным способом считается биопсия, сделанная при помощи скальпеля. Этот способ дает также и самые достоверные результаты. В начале специальными инструментами обнажают шейку матки, потом вводят раствор, который ее окрашивает и выделяет патологические участки. Затем один из этих очагов аккуратно вырезают — это и есть материал для исследования на гистологию.
В настоящее время все большую популярность приобретает биопсия шейки матки, проведенная при помощи лазера или переменного тока. Этот способ считается менее инвазивным, но имеет один недостаток: при нем могут пострадать ткани, взятые на гистологию, что существенно повлияет на результаты анализа. А главное преимущество — нет кровотечения и после биопсии на шейке не образуются швы и спайки. Этот момент очень важен для тех женщин, которым еще предстоит рожать.
Каким именно способом будет сделана биопсия шейки матки, решает лечащий гинеколог. Для этого он учитывает все факторы: возраст женщины, хронические заболевания особенности физиологического состояния, размеры поражения слизистой и пр. В большинстве случаев процедуру проводят прямо в гинекологическом кабинете, но при некоторых видах биопсии может потребоваться пребывание пару дней в стационаре.
Симптомы

Симптоматика этого заболевания довольно скудная. При остром эндоцервиците женщин беспокоят:
- слизистые или гнойные выделения из половых путей, иногда зуд и дискомфортные ощущения;
- кровомазанье, связанное с половым актом;
- скудные кровотечения между менструациями.
Редко женщина испытывает тупые тянущие боли внизу живота. Более яркая клиническая картина может возникать при имеющихся сопутствующих заболеваниях: при уретрите, эндометрите и др., а также при болезни гонорейной этиологии. При хронической форме больную беспокоят лишь слизистые выделения, наличие которых зачастую и вынуждает женщину обратиться к врачу.
Причины развития эндоцервицита и факторы риска
Цервикальный канал изнутри выстлан слизистой оболочкой, пронизанной особыми железами. Они вырабатывают слизь, предотвращающую проникновение микроорганизмов из влагалища в матку. При негативном воздействии факторов риска эта «защита» может становиться более хрупкой, и возникает воспаление цервикального канала.
Что может способствовать развитию эндоцервицита?
- Микроорганизмы из рода вирусов, урогенитальные инфекции, стафилококки, грибы Candida, кишечная палочка, энтерококки и др.
- Механические повреждения шейки матки в ходе выскабливания, зондирования матки.
- Неправильное использование внутриматочных контрацептивов.
- Снижение иммунитета.
- Курение.
- Анальные контакты.
Эндоцервицит: что это такое?
Данная патология развивается исключительно в женском организме. Наиболее благоприятный для этого возраст – от 20 до 40 лет. Эндоцервицит – что это за болезнь?
Патология характеризуется возникновением воспалительного процесса в области шейки матки и в цервикальном канале. В норме в данной области находится так называемая слизистая пробка. Она не позволяет проникать микроорганизмам в полость детородного органа. Как следствие, цервикальный канал остается защищенным.
По причине некоторых обстоятельств целостность данной пробки может быть нарушена. Из-за этого патогенные микроорганизмы и микробы проникают в полость цервикального канала и начинают там размножаться. Зачастую эндоцервицит (что это такое, описано выше) сопровождается развитием инфекции, которая была получена половым путем.
Характер заболевания может носить две формы: острую и хроническую. В первом случае пациентка испытывает явный дискомфорт и жалуется на выраженные симптомы. При хроническом течении болезни проявлений практически нет. Однако такой вид становится наиболее опасным. Он может вызвать осложнения и распространение воспалительного процесса на матку, фаллопиевы трубы и брюшину.
Классификация гонореи у женщин
По тяжести протекания и длительности заболевания, у женщин выделяют свежую (острую, подострую, торпидную), хроническую и латентную гонорею.
Острая гонорея женщин клинически манифестирована лишь в 30 – 50% случаев.
По локализации гонорейная инфекция у женщин разделяется на генитальную и экстрагенитальную.
Генитальная гонорея у женщнн классифицируется по клиническим разновидностям:
1) гонорея нижних отделов мочеполового тракта (гонорейный уретрит, эндоцервицит, бартолинит, вестибулит, вульвит, вагинит);
2) гонорея верхних отделов мочеполового тракта или восходящая гонорея (включает гонококковый эндометрит, сальпингит, оофорит, пельвиоперитонит).
Причины
Перед тем как лечить эндоцервицит, требуется достоверно определить этиологию патологического процесса, оценить реальное состояние пациентки. Диагноз чаще преобладает во взрослом возрасте, а предшествует ему проникновение и наличие болезнетворной инфекции в органах малого таза. Это могут быть стрептококки, стафилококки, коринобактерии, кишечная палочка, грибковая инфекция или бактероиды. Другие причины и предпосылки к развитию эндоцервицита подробно представлены ниже:
- хроническая форма хламидиоза, гонореи, трихомониаза, других венерических заболеваний;
- грибковые поражения мочеполовой сферы женщины;
- травмы шейки матки после аборта, патологических родов;
- наличие внутриматочной спирали;
- воспаление придатков;
- эндометриоз;
- вагинальный дисбактериоз;
- беспорядочная половая жизнь;
- воспаление органов малого таза;
- периоды климакса, менопаузы;
- половой контакт при менструации;
- ослабленный иммунитет;
- опущение матки.

Диагностика
Диагностика эндоцервицита направлена на выяснение причины болезни, спровоцировавшей воспаление шейки матки. Чтобы поставить верный диагноз, гинеколог проводит:
- осмотр шейки матки с использованием зеркал;
- кольпоскопию.
Для лабораторного исследования забирается образец влагалищного содержимого, так как в его состав входит отделяемое из цервикального канала. Чтобы выявить возбудителя болезни, выполняются процедуры:
- бакпосев с идентификацией антибиотика (чтобы назначенное лечение было максимально эффективным);
- мазок на флору;
- цитограмма эндоцервицита (изучение клеточного состава слизистой оболочки шейки матки);
- ПЦР-диагностика (позволяет диагностировать хламидиоз, гонорею, кандидоз, вирус папилломы человека, трихомониаз и др.),
- анализ крови на RW и ВИЧ.
Диагностика эндоцервицита
После сбора жалоб и анамнеза выполняется бимануальное обследование женщины. При осмотре в зеркалах можно выявить нарушения в слизистой оболочке влагалища и состоянии наружного зева шеечного канала. Отделяемое из наружного зева берется для выполнения дальнейшей диагностики.
После проведенного обследования выполняется микроскопия мазка, которая может предоставить информацию о наличии воспалительной реакции (по количеству лейкоцитов, которые обнаруживаются в поле зрения) и наличию патогенной флоры. При осмотре мазка в световом микроскопе можно увидеть различных возбудителей эндоцервицита.
Для проведения более тщательной диагностики используется бактериологический посев для выявления других бактерий и оценки чувствительности к антибактериальной терапии.
Классификация
Заболевание классифицируется, опираясь на общее течение, специфику проявлений, стадию распространенности патологии и тип основного раздражителя, который спровоцировал начало воспалительного процесса. В гинекологии существуют следующие виды этого заболевания:
- острый – проявляется резко, имеет яркую симптоматику и явные изменения, заметные при первичном осмотре у гинеколога;
- хронический – симптомы не выражены. Появляются слабые выделения и легкий отек шейки матки;
- макулезный – воспаленные участки расположены хаотично;
- смешанный – воспаление поражает весь цервикальный канал;
- неспецифический – вызывается болезнетворной микрофлорой.
Самостоятельным заболеванием считается атрофический эндоцервицит, встречающийся у женщин в период климакса. При этом заболевании наблюдается истончение оболочки цервикального канала.
Цитограмма
Цитограмма эндоцервицита, что это
Цитологический анализ взятого материала из шейки матки позволяет оценить структурные изменения в слизистой оболочке, а так же выявить наличие клеток атипии. Кроме того цитологическое исследование позволяет проанализировать реакцию организма на инфекции. Так же при цитологическом исследовании возможно определение типа повреждения и изменения выстилающего эпителия. Для точности результата мазки берутся отдельно из влагалищной части шейки матки и так же из цервикального канала шейки матки.
Цитогрмма соответствует воспалительному процессу (эндоцервициту) в том случае, когда при исследовании будут видны изменения, характеризующие воспаление: дегенеративные, репаративные изменения. Клетки атипии воспалительного характера со специфическими ядрами и цитоплазмы. Для подтверждения диагноза так же необходимо присутствие в анализе признаков плоскоклеточной метаплазии, гиперкератоза, паракератоза.
Цитограмма соответствует эндоцервициту, что значит в цервикальном канале происходит замещение цилиндрического эпителия на плоскоклеточный. Что характерно замещение происходит не только на оболочке, но и в тканях желез. Процесс сопровождается лейкоплакией, появляются атипии, что в дальнейшем может привести к развитию дисплазии различной степени.
Цитограмма соответствует экзо-эндоцервициту, что значит
в результатах анализа будет примерно такая картина:
при описании мазка с влагалищной части шейки матки будет описано наличие или отсутствие многослойного плоского эпителия, и какой его тип реакции, к примеру, 3-4 тип
Важно, чтобы не было признаков атипии. Так же в анализе будет определять слизь, лейкоциты и возможно эритроциты;
при описании мазка из цервикального канала, при эндоцервиците будут определяться клетки эпителия (большое количество), признаки гиперпластических изменений с клетками атипии или без
В большинстве случае диагноз подтверждается, если в цитограмме определяются клетки метеплазированного эпителия. В острой стадии будет большое количество лейкоцитов, возможно и присутствие небольшого количества эритроцитов.
Проведение цитологического анализа является важным диагностическим моментов в классифицировании и дальнейшем лечении патологии шейки матки.
Эхопризнаки эндоцервицита распознать очень сложно