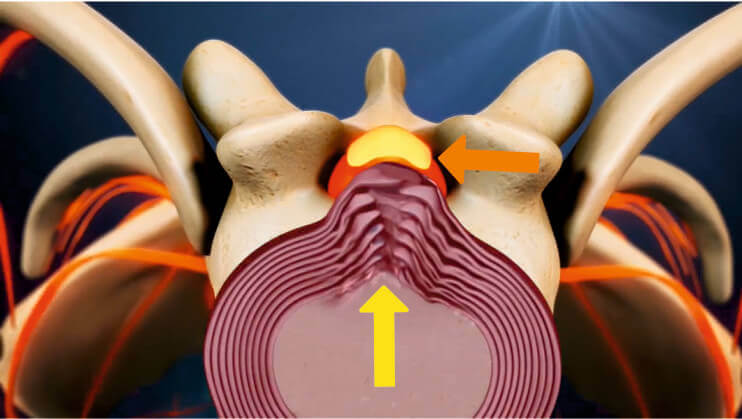
Межпозвоночная грыжа грудного отдела
Содержание:
Подходы к лечению в нашей клинике
Специалисты клиники «Парамита» применяют передовые методики и используют инновационные практики. При этом мы применяем два противоположных подхода: западную и восточную медицину.
Западный подход подразумевает лечение определённого органа и нейтрализует очаг болезни в определённой локации. Восточный подход к ревматоидным патологиям заключается в том, что врач рассматривает организм, как целостную субстанцию. Заболевания при этом выглядят, как нарушение баланса между системами организма.
Совокупность методик приводит к наилучшему результату. Для обследования используются современные методики лабораторных исследований и аппаратные способы. План терапии составляется после оценки всех факторов. Кроме базисного лечения, применяются такие методики:
- фармакопунктура;
- массажи разных видов;
- вакуум-терапия;
- гирудотерапия;
- иглоукалывание;
- мануальная и Су-Джок терапия;
- кинезитерапия и аутогемотерапия
- электропунктура и электросон;
- электрофорез и фотодинамическое лечение.
Использование всех возможностей гарантирует эффективность и быстрое улучшение клинической картины. Даже если речь не идёт о полном выздоровлении, врачи клиники «Парамита» быстро снимают болевой синдром и улучшают состояние больного.
В приоритете минимизация побочных эффектов и устранение болей. Подвижность суставов будет значительно увеличена. Вы сможете выполнять разные операции, не испытывая боли.
Комплексный подход позволяет не только быстро устранить симптомы, но и предотвратить рецидивы. Происходит перезагрузка организма. После лечения вы будете чувствовать себя обновлёнными. Это проявляется в улучшении общего самочувствия и настроения. Именно это, по мнению врачей «Парамиты», и является конечной целью лечения ревматоидных патологий. Лечением пациентов занимаются высококвалифицированные специалисты. Деятельность клиники лицензирована министерством здравоохранения РФ.
Диагностика дорсопатии
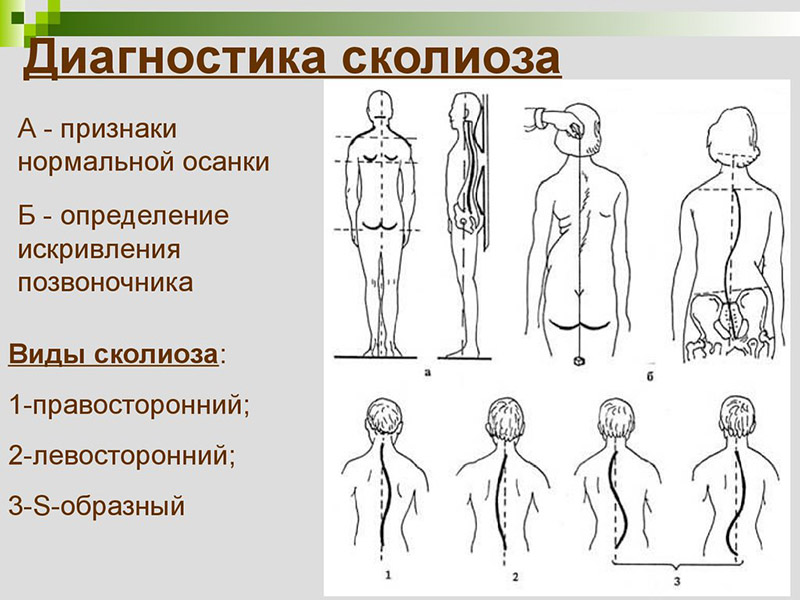
Установление предварительного диагноза осуществляется при первичном осмотре пациента. Осмотр обычно проводит врач-невролог в связи с жалобами больного на местные изменения, которые могут проявляться болевым синдромом, деформацией или ограничением подвижности. Позвоночник исследуют в положении больного стоя, сидя и лежа, как в покое, так и в движении. Уровень поражения позвоночника определяют путем отсчета числа позвонков от определенных анатомических ориентиров или по специальной схеме.
При осмотре спины обращают внимание на осанку, особенности строения туловища, отмечают линию остистых отростков (срединная борозда спины), нижние углы лопаток, гребни подвздошных костей, боковые контуры талии и шеи, положение надплечий, отклонение межъягодичной борозды от вертикали, выявляют выпячивание остистых отростков, обращают внимание на рельеф мышц, расположенных рядом с позвоночником. Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности
При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, т.к. большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса
Ощупывание позвоночника позволяет дополнить данные осмотра (наличие или отсутствие деформации), определить локализацию, степень и характер болезненности. При ощупывании отмечают также напряжение мышц, расположенных рядом с позвоночником, т.к. большинство травм и заболеваний позвоночника сопровождается повышением мышечного тонуса.
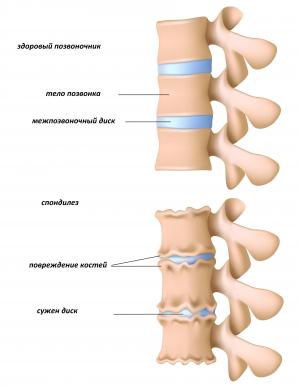
Сгибание позвоночника используется с целью определения амплитуды движений в различных отделах позвоночника.Основную роль в исследовании позвоночника отводят рентгенографии, компьютерной томографии и магнитно-резонансной томографии, с помощью которых определяется уровень поражения, уточняется и конкретизируется диагноз, выявляются скрытые патологии. Данные диагностики позволяют лечащему врачу определить тактику лечения и выбрать наиболее эффективные методы лечения.
Как проявляется дорсопатия пояснично-крестцового отдела позвоночника?
- Тупая боль в поясничной области, которая только увеличивается при ходьбе
- Частые мышечные судороги в нижней части ноги
- Резкая боль и дискомфорт при движениях
- Хромота, связанная с нежеланием человека загружать ногу или же вынужденные позы, связанные с нарушением биомеханики из-за значительного болевого синдрома.
- Боль в ягодицах, которая не исчезает даже после приема лекарств
- Постоянная интенсивная боль, локализованная в большей степени в центре пояснично-крестцового отдела позвоночника
- Усиление боли во время внезапных движений, при напряжении, чихании, кашле
- Усиление болей при стоянии
- Ощущение онемения, боли в ногах
- Мышечная слабость, парез
- Люмбодиния (тупая боль)
- Боль в пояснице, которая иррадиирует в мышцы ягодиц и бедер
- Нарушения деятельности кишечника и мочевого пузыря (возникает при развитии синдрома конского хвоста, и это состояние требует экстренной операции)
Физиотерапия
Физиотерапевтические процедуры назначают, когда основной этап реабилитации завершен. Их действие направлено на улучшение кровообращения и лимфотока в больной спине. Это способствует снятию отека, воспалению, улучшает поставку питательных веществ к больной зоне. Результат – быстрое заживление тканей, восстановление мышц, нервных волокон.
В большинстве случаев врач назначает несколько процедур, которые улучшают действие друг друга. Это:
- Электромиостимуляция – электрическая стимуляция нервов и мышц, направленная на улучшение их работы.
- Ионофорез – ток малой силы и напряжения подается через электроды. Его действие направлено на улучшение состояния гладких мышц, кровеносных сосудов. Также с помощью процедуры можно доставить лекарства в более глубокие слои кожи.
- Магнитотерапия – воздействие на организм с помощью магнитных полей, что способствует улучшению нервных, иммунных, обменных процессов.
- УВЧ – воздействие на организм высокочастотного магнитного поля, что повышает проницаемость кровеносных сосудов. Улучшается проникновение к больной области питательных веществ, иммунных клеток. Это стимулирует рост, развитие и заживление тканей после удаления грыжи.
- Лазеротерапия – воздействие на больную область пучка концентрированного света, что способствует прогреванию мягких тканей, улучшению кровотока, заживлению больного участка.
- Диадинамотерапия – лечение током разной частоты, что оказывает обезболивающий эффект, улучшает обмен веществ, работу нервов и мышц.
Каждый курс физиотерапии состоит из 10-15 сеансов. Лечение можно продолжить после небольшого перерыва, если есть медицинские показания.
Мануальная терапия, массаж
Методы мануальной терапии, прежде всего – массаж, улучшат состояние мышц, нервной ткани. С их помощью можно:
- быстро восстановить объем движений;
- стимулировать регенерацию тканей;
- убрать неврологическую симптоматику, которая часто сохраняется после операции.
Массаж назначают не раньше третьего этапа реабилитации после операции грыжи позвоночника, иначе можно повредить недавно зажившие ткани. Хороший эффект дает сочетание мануальной терапии с другими физиотерапевтическими процедурами. Массаж должен проводить квалифицированный специалист, что подтверждается медицинским дипломом, отзывами, комментариями клиентов.
Корсет и шейный воротник
Корсет и шейный воротник — фиксирующие аксесуары, которые нужно носить после операции по удалению поясничной и шейной грыжи
Если была операция на межпозвоночную грыжу поясничного отдела, реабилитация предусматривает ношение полужесткого корсета. Если грыжа была в верхней части спины, нужен воротник Шанца.
Задача фиксирующих аксесуаров:
- правильно распределить нагрузку, снизив давление на шейный, грудной или поясничный отделы позвоночника;
- защитить спину от перегрузки;
- предупредить резкие движения;
- снизить болевые ощущения;
- быстрее восстановиться после операции.
Корсет и/или воротник надевают, выполняя ЛФК, занимаясь домашней работой. По отзывам, они очень помогают во время пеших прогулок, на работе. Когда врач разрешит ездить в машине за рулем, без корсета также не обойтись.
Надевают корсет и снимают, лежа на спине. Носить надо его не меньше 2 мес. после операции от 3 до 6 часов в сутки, а снимать – только на ночь и перед дневным отдыхом. Если врач разрешил выходить на работу, уточните у него, сколько часов надо быть в корсете. Постоянно носить его нельзя, поскольку слишком сильно ослабнут мышцы спины, что плохо отразится на работе опорно-двигательного аппарата.
Диета
В период реабилитации особое внимание уделяйте диете. Организм извлекает из продуктов питательные вещества, которые идут на построение клеток
Поэтому пища должна быть полезной, легкоусвояемой.
Мясной бульон, хрящи, холодец – природный аналог хондопротекторов, которые укрепляют ткани межпозвоночного диска, не допускают рецидива грыжи. Также продукты должны содержать клетчатку, витамины A, B, C, D, фосфор, марганец, калий, кальций. Именно поэтому включите в меню продукты их содержащие:
- нежирное мясо;
- субпродукты – почки, сердце, печень, мозги;
- яйца;
- орехи;
- бобовые;
- овощи, фрукты;
- мед;
- кисломолочные продукты.
Откажитесь от пищи, которая способствует набору веса, что создает нагрузку на позвоночник. Диетологи не рекомендуют жирные, маринованные, соленые, копченые продукты, советуют ограничить сладости.
В период реабилитации важно соблюдать диету
Классификация
Аллергический артрит развивается по разным причинам и проявляется в различных клинических формах. Самыми распространенными из них являются инфекционно-аллергический, токсико-аллергический, ревматоидный артриты. Большинство из них могут протекать в виде острых, подострых и хронических артритов.
Инфекционно-аллергический артрит
В настоящее время инфекционно-аллергический артрит чаще называют реактивным, так как в его основе лежит аллергическая реакция на определенную инфекцию. У детей аллергический артрит этой формы развивается в основном после перенесенных кишечных инфекций и инфекций верхних дыхательных путей. Болеют чаще женщины и дети, в том числе маленькие, протекает заболевание остро или подостро и в течение 4 – 6 недель и заканчивается полным выздоровлением.
Основные симптомы: поражение асимметричное, появляются боли в суставах, усиливающиеся при движении, припухлость и покраснение околосуставных тканей. У взрослых поражаются мелкие (стоп и кистей) и средние суставы, у детей – чаще крупные (тазобедренный, коленный) и средние (локтевой).
При хламидийной инфекции, с трудом поддающейся выявлению и лечению болезнь может иметь затяжное и даже хроническое течение с постепенным разрушением суставов. У взрослых причиной таких артритов являются половые инфекции, у детей – хламидийные пневмонии.
Токсико-аллергический артрит
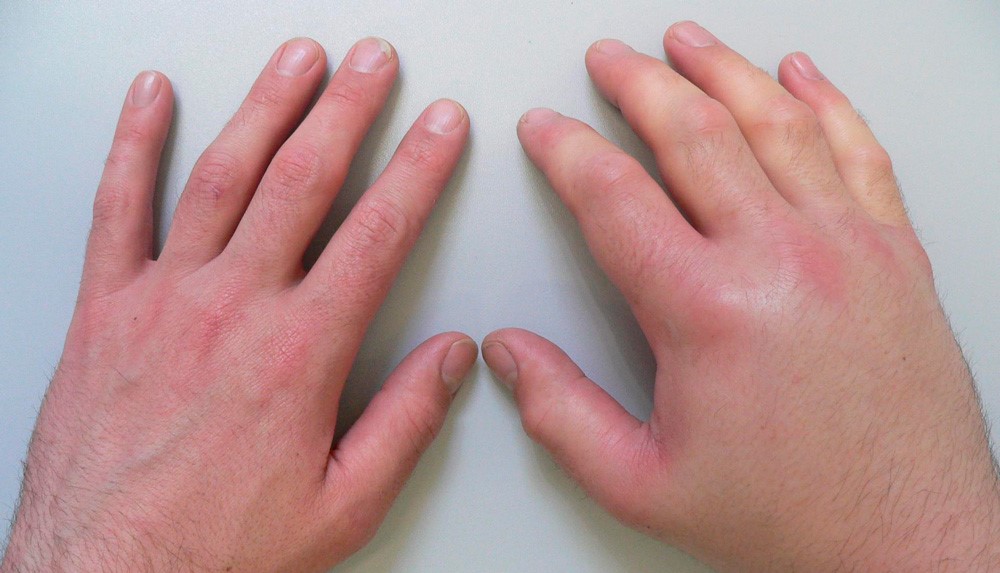 Токсико-аллергический артрит
Токсико-аллергический артрит
Данная форма заболевания возникает при длительном повторном воздействии на организм токсинов, выделяемых инфекцией или образующихся в процессе длительного нарушения обмена веществ на фоне инфекции. Примерами такого поражения могут быть токсико-аллергические воспалительные процессы при туберкулезе (туберкулезный артрит Понсе), гонорее и сепсисе.
Туберкулезный артрит Понсе встречается достаточно редко и развивается при протекающем незаметно туберкулезе. В отличие от инфекционного туберкулезного артрита с поражением суставов туберкулезной палочкой токсико-аллергический процесс развивается при длительной интоксикации организма и воздействии на суставы токсинов. Воспалительный процесс в суставах (часто в колене и локте) иногда имеет доброкачественный характер и проходит на фоне лечения и развитии ремиссии туберкулеза. Но в некоторых случаях он имеет течение, сходное с ревматоидным артритом: поражаются мелкие суставы кистей с последующей их деструкцией, изменением формы и нарушением функции.
Гонорейный артрит также может быть чисто инфекционным и токсико-аллергическим. В последнем случае поражаются 2-3 крупных сустава (почти всегда колено), заболевание протекает остро и при правильно назначенном лечении заканчивается полным выздоровлением. При отсутствии лечения процесс может переходить в хронический с постепенной утратой функции суставов.
При генерализации воспалительного неспецифического инфекционного процесса (сепсисе) поражение суставов может иметь инфекционный (бактериально-метастатический) и токсико-аллергический характер. В последнем случае развивается острый полиартрит с мигрирующим (перемещающимся) поражением суставов, который после проведенного лечения заканчивается полным выздоровлением.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Ревматоидный аллергический артрит
Эту клиническую форму относят к аутоиммунным заболеваниям, тем не менее, аллергия в данном случае играет не последнюю роль. Предрасположенность к заболеванию (в том числе к аллергическим процессам) передается по наследству. Сначала развивается аллергия на перенесенную инфекцию, а потом присоединяется аллергия на собственные ткани больного (аутоиммунный воспалительный процесс).
При ревматоидном артрите поражаются мелкие суставы кистей и стоп с изначально хроническим течением воспаления и медленным его прогрессированием. Постепенно происходит разрушение суставов, их деформация и полная утрата функции.
Артрит требует проведения своевременного лечения, поэтому так важно обращаться к врачу при первых же признаках заболевания.
Причины дорсопатии поясничного крестцового отдела позвоночника
Патологический процесс может быть вызван различными факторами:
- Избыточный вес, особенно в том случае если у человека низкая двигательная активность
- Вредная диета, которая приводит к дистрофическим изменениям в межпозвоночных дисках
- Если есть частые эпизоды переохлаждения
- Ослабленная иммунная система (частые простуды).
- Профессиональная необходимость перетаскивать тяжести
- Неправильный стереотип положения тела во время сна
- Сидячий образ жизни, характерный для сотрудников офисов
- Наличие в истории повреждений позвоночника
- Серьезные заболевания центральной нервной системы, сердца, кровеносных сосудов, расстройства пищеварительной системы
- Осложнения инфекционных заболеваний (сифилис туберкулез) или опухолей (например, метастазы рака)
Причины возникновения дорсалгий
Изучая проблему дорсалгии, очень важно понимать, что ни дорсаго, ни дорсалгия не являются самостоятельными заболеваниями. Они не могут возникать в отсутствие функциональных или органических изменений в костно-мышечной структуре
Таким образом, появление дорсаго или дорсалгии однозначно свидетельствует о наличии достаточно запущенного заболевания опорно-двигательного аппарата. Чаще всего дорсалгии свидетельствуют об остеохондрозе, грыжах межпозвонковых дисков, нарушениях осанки (кифозы, лордозы, сколиозы). Иногда дорсалгия может сигнализировать о тяжелых системных заболеваниях, таких как болезнь Бехтерева или ревматоидный полиартрит.
Механизм развития дорсалгии, в принципе, достаточно прост: функциональные изменения костно-мышечной структуры приводят к деформациям, спазмам, защемлениям нервов — и это проявляется болевым синдромом. Функциональные же изменения, как мы уже говорили выше, обусловлены в первую очередь образом жизни современного человека. Мышечная система организма в современных условиях не получает той нагрузки, для которой она была «спроектирована» в ходе эволюции человека. В ответ на снижение нагрузки организм включает адаптационные процессы, перестает «содержать» ненужный объем мышечной массы и силы. Однако костная структура человека нуждается в определенном мышечном тонусе, чтобы сохранять свое состояние. Снижение мышечного тонуса больше, чем это предусмотрено природой, приводит к повышенному износу костной и хрящевой ткани, возникновению патологических сигналов для центральной нервной системы и попыткам обеспечить достаточный тонус ослабленных мышц. Это приводит к перенапряжению мышц, силы и выносливости которых уже не хватает на выполнение требуемой работы. Возникают различные нарушения тонуса, приводящие к еще большей деформации костной структуры, возникновению и усилению органических изменений. Этот процесс и завершается дорсалгией — болевым симптомом, сигнализирующим о ненормальном состоянии опорно-двигательного аппарата.
Возникновение дорсаго и дорсалгии может быть спровоцировано следующими факторами, характерными для образа жизни современного человека:
- избыточный вес (именно повышенное содержание жировой ткани на фоне недостатка мышечной массы);
- нарушения осанки;
- отсутствие регулярных рациональных физических нагрузок;
- нефизиологичные статические нагрузки (например, долгое нахождение в одной позе при письме или работе за компьютером);
- вибрационные нагрузки (достаточно характерно для водителей автомобилей по современным дорогам);
- чрезмерные единовременные усилия (например, вскопать огород в один присест, перевезти мебель в новую квартиру);
- неравномерные нагрузки (характерно для многих видов спорта, нагружающих одну или несколько групп мышц и оставляющих без внимания остальные);
- слишком мягкий или слишком жесткий матрац (провоцирует нефизиологичные изгибы позвоночника во время сна);
- нервные стрессы;
- многократные, регулярно получаемые микротравмы;
- травмы;
- курение, злоупотребление алкоголем, лекарственными препаратами;
- неправильное питание.
Как видите, большинство из этих факторов можно было бы легко исключить, если бы человек привык думать о своем здоровье и уделять достаточно внимания профилактике заболеваний и планированию своей повседневной жизни. Увы, в большинстве случаев это не так. Поэтому большинство людей сталкиваются с дорсаго хотя бы раз в жизни, а многие из них рано или поздно знакомятся и с дорсалгией
А может быть просто махнуть рукой? При случае проглотить таблетку и забыть? Насколько вообще важно разбираться с этой проблемой, тратить время, силы и деньги на ее решение?
Частые вопросы по заболеванию
Аллергический артрит опасен тем, что может осложниться тяжелыми аллергическими реакциями или дать толчок к развитию аутоиммунного прогрессирующего заболевания с утратой работоспособности
Поэтому так важно своевременное лечение аллергического артрита. Все это лечится, специалисты центра «Парамита» в Москве ждут своих пациентов!
Можно ли получить инвалидность?
Аллергические артриты редко приводят к инвалидности. Исключением является ревматоидный артрит, который часто является причиной инвалидности.
К кому обращаться с таким заболеванием?
К ревматологу. Потребуется также консультации аллерголога.
Каков прогноз заболевания?
Благоприятный. У большинства пациентов наступает полное выздоровление. При отсутствии лечения процесс иногда принимает хронический характер, в этом случае возможно нарушение функции сустава. Но даже при ревматоидном артрите можно остановить прогрессирование заболевания.
Список литературы:
- Алиева Д. М., Акбаров С.В. Клинические варианты реактивного артрита у детей. Научно-практ. ревматология, 2001, №4, с. 74-79.
- Ревматология. Клинические рекомендации под ред. Е.Л. Насонова, М., 2005, с. 86-90.
- J.T., Petty R.E. Textbook of Pediatric Rheumatology. Noronto, W.B. Saunders Company 2001; 819.
- Kingsly G., Sieper J. Third International Workshop on Reactive Arthritis: an overview. Ann Rheum Dis 1996; 55: 564-570.
Симптомы, методы диагностики
Характерные проявления поражения шейного отдела позвоночного столба:
- Головные боли, боли в шее, плечах, руках.
- Головокружения.
- Шум, звон в ушах. Перед глазами мелькают «мушки», цветные пятна.
- Чувство онемения, слабость в руках.
- Напряжение в мышцах шеи, плечевого пояса, ощущение, как будто «на плечах кто-то ездил».
Позвонки в грудном отделе соединены с ребрами, а через них – с грудиной. Грудной отдел обладает меньшей подвижностью по сравнению с шейным и поясничным, и поэтому некоторые патологии встречаются здесь относительно редко. Возможные симптомы грудной дорсопатии:
- Боли в спине.
- Боли в сердце, «во внутренних органах». Это может вводить в заблуждение: больной человек считает, что у него проблемы не с позвоночником, а с сердцем, желудком, другими органами.
- Боль может усиливаться во время глубоких вдохов. Иногда она бывает очень сильной, возникает ощущение, как будто «в грудь вбит кол».
Эволюция сделала человека самым разумным существом на земле, но она имела и некоторые «побочные эффекты». Из-за прямохождения наша поясница испытывает большие нагрузки. К тому же, поясничный отдел позвоночника обладает довольно большой подвижностью. Это повышает риск некоторых видов дорсопатий.
Симптомы, которые встречаются при дорсопатии пояснично-крестцового отдела позвоночника:
- Боли в пояснице – могут отдавать в ягодицу, бедро, голень, стопу.
- Снижение чувствительности, расстройства движений (парезы и параличи) в ногах.
- В тяжелых случаях нарушаются функции тазовых органов. Больной человек частично или полностью утрачивает контроль над мочевым пузырем, прямой кишкой.
Основной признак всех видов дорсопатий – боль. Её снимают при помощи нестероидных противовоспалительных средств, новокаиновых блокад (процедур, во время которых в область поврежденных нервных корешков вводят раствор анестетика), физиопроцедур.
Движения и чувствительность пытаются восстановить в ходе реабилитационного лечения. Оно включает массаж, лечебную физкультуру, механотерапию, физиопроцедуры.
Выше описан лишь ориентировочный список общих направлений лечения. Конечно же, эффективно лечить дорсопатию можно только после того, как выяснена её причина, установлен диагноз. Терапия должна быть направлена не только на симптомы, но и на причину заболевания.
Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, напряжение и болезненность на стороне поражения в мышцах шеи, надплечья, спины и конечностей;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- чувство онемения и ломоты в конечностях, парезы (нарушения чувствительности), слабость в мышцах (вплоть до паралича), со снижением рефлексов и гипотрофиями мышц рук и/или ног;
- спазмы мышц, ограничение подвижности, уменьшение объема движений;
- локальные изменения мягких тканей: сосудистые, дистрофические изменения, нейромио- и нейроостеофиброз.
В зависимости от локализации дорсопатии возможны следующие симптомы:
- при дорсопатии шейного отдела позвоночника: боли в руках, плечах, головные боли. Возможны также жалобы на шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами. В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии).
- при дорсопатии грудного отдела позвоночника: боль в области грудной клетки, в области сердца и других внутренних органов;
- при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- при поражении нервных корешков (грыжи межпозвонковых дисков, остеохондроз, спондилолистез, спондилоартроз): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
По механизму возникновения боли при дорсопатии можно выделить следующие виды болей:
- локальная боль – обычно постоянная, с локализацией в области поражения позвоночника, изменяется в зависимости от положения тела;
- отраженная (проекционная) боль – по характеру близка к локальной, но распространяется по ходу пораженного нерва;
- невропатическая (корешковая) боль – «стреляющая боль», может быть тупой, ноющей, но при движении, а также кашле, чихании значительно усиливается и становится острой («прострел»). Возможны нарушения чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
- некорешковая боль – боли вследствие мышечного спазма, гипертонуса мышц (психогенная боль).
Виды тейпов
Тейпы бывают:
- Неэластичными – классические модели, которые делают из 100% хлопка без клея. Их задача – механическая фиксация и поддержка мышц, связок, сухожилий.
- Эластичными – содержат большой процент хлопка, растягиваются в продольном направлении. Это позволяет увеличить степень сжатия нужного участка.
- Клейкими – хорошо фиксируются на любой поверхности, что позволяет поддерживать суставы и мышцы даже при сильных нагрузках.
- Когезивными – склеиваются лишь с другим тейпом, используются только для подготовки определенного участка к тейпированию.
Ленты могут иметь разную форму и размер, что напрямую зависит от их предназначения, а также от того, на какие участки они будут наклеены. Изделия от разных производителей отличаются по силе натяжения, весу, эластичности. Это создает разные уровни нагрузки на суставы и мышцы, поэтому надо знать, как их применять. Универсальные кинезиотейпы используют для лечения грыжи, растяжек, вывиха.
В продаже можно встретить тейпы разных оттенков. Но лечебный эффект не завит от цвета ленты.