Болит спина
Содержание:
Что вызывает боли в спине
Боль в позвоночнике (и особенно боли в пояснице) частенько называют «расплатой за прямохождение». И хотя эти же слова можно услышать также в отношении варикоза, тяжело переносимой беременности, геморроя и других недугов, действительно, ни один четверолапый друг человека не имеет тех проблем со здоровьем, с какими сталкиваемся мы, двуногие.
Остеохондроз и связанные с ним нарушения (протрузия дисков, ишиалгия, межпозвонковые грыжи, сдавление спинного мозга и т. д.) — одна из самых распространенных причин болей в спине. Во время ходьбы на позвонки и хрящевую ткань оказывается повышенная нагрузка, что приводит к дегенеративно-деструктивным изменениям в них.
Помимо прямохождения, разрушительные изменения в позвоночнике и вызванные ими боли могут быть спровоцированы гиподинамией, травмами, избыточным весом, физическими нагрузками, плохим питанием, а также рядом внутренних патологий (эндокринные расстройства, урологические патологии, гинекологические заболевания, инфекционные процессы, аутоимунные заболевания, онкопатологии и др.).
1
Тракционная терапия в МедикСити
2
Иглорефлексотерпия в МедикСити
3
Остеопатия в МедикСити
Как вылечить боли в пояснице: основные методы терапии
Лечение поясницы зависит от причины болей. То, что помогает в одном случае, может быть неэффективно в другом. Рассмотрим основные виды терапии и способы, как снять боль в домашних условиях.
Консервативное лечение
Консервативная терапия редко назначается самостоятельно. Обычно она дополняет медикаментозную.
К консервативным методикам в первую очередь относятся физиопроцедуры. Это может быть мануальная терапия, классический или лечебный массаж, иглорефлексотерапия. Для снятия мышечных спазмов и восстановления кровотока часто назначается баночный массаж с кровопусканием в определенных точках-триггерах.
Иногда врачи назначают лечение травами, которые улучшают кровообращение в отделе позвоночника, где беспокоят спазмы.
Все популярнее становится кинезитерапия. Это специальная гимнастика, которую нужно делать на декомпрессионных тренажерах. Такие устройства позволяют разгрузить перенапряженные мышцы, сформировать у человека правильные двигательные стереотипы.
Медикаментозные средства
В большинстве случаев боль в спине не угрожает здоровью и ее можно побороть, принимая определенные лекарства, применяя мази.
В первую очередь пациентам показаны нестероидные противовоспалительные таблетки – «Ибупрофен», «Кетопрофен», «Пироксикам», «Нимесулид», «Диклофенак». Это хорошие обезболивающие средства, которые также снимают воспаление.
Также можно делать уколы от боли. Одним из эффективных препаратов для купирования боли является «Баралгин». Это проверенное и хорошее средство, чтобы быстро снять болевой синдром, который вызван спазмом. Препарат выпускается в ампулах, является ненаркотическим обезболивающим и позволяет купировать даже очень сильную боль.
Куда колют «Баралгин»
В условиях стационара препарат может быть введен внутривенно. Так он действует быстрее и эффективнее всего.
Дома его можно колоть внутримышечно – в ягодицу. Визуально разделите ягодицу на четыре сегмента, проведя две линии – по горизонтали и вертикали посередине. Укол нужно делать в правую верхнюю часть (для правой ягодицы). Одним уверенным движением иглу нужно ввести на всю ее длину и далее впрыснуть препарат, нажав на шприц. Лекарство нужно вводить умеренно быстро. Перед уколом обязательно продезинфицируйте кожу, а после – приложите ватку, смоченную в антисептике, примерно на 5 минут.
Важно! Мы не рекомендуем заниматься самолечением. Перед применением любых препаратов обязательно проконсультируйтесь с врачом!. Вернемся к медикаментозным методам лечения
В некоторых случаях для уменьшения отечности и боли назначают гормональные препараты. Они действуют быстрее нестероидных противовоспалительных. Вводят их под врачебным контролем или строго по назначенной схеме. Дома можно делать внутримышечные уколы или принимать прописанный препарат в таблетках. В стационаре обычно ставят капельницы
Вернемся к медикаментозным методам лечения. В некоторых случаях для уменьшения отечности и боли назначают гормональные препараты. Они действуют быстрее нестероидных противовоспалительных. Вводят их под врачебным контролем или строго по назначенной схеме. Дома можно делать внутримышечные уколы или принимать прописанный препарат в таблетках. В стационаре обычно ставят капельницы.
Также гормональные средства используются для лечебных блокад, то есть вводятся прямо в источник боли. Основные препараты этой группы – «Преднизолон» и «Дексаметазон».
Многие рекламные ролики позиционируют мази и гели самыми эффективными средствами борьбы с болью. Однако на самом деле такой метод введения действующего вещества в организм считается самым малоэффективным, потому что большая часть препарата даже не проходит сквозь кожу.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Причины фурункула
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Специалист для консультации
Поскольку заболевание не имеет специфических клинических проявлений, то, какой врач лечит остеохондроз шейного отдела позвоночника, зависит от первичных жалоб и клинической картины, так как диагностика может несколько затянутся. При возникновении нескольких симптомов со стороны позвоночного столба показана консультация одного или нескольких специалистов в рамках помощи пациентам на абулаторно- поликлиническом уровне:
Терапевт или врач общей практики
На начальном этапе производят оценку жалоб и общих лабораторных показателей (общий анализ крови и мочи, биохимический анализ крови) для выявления тяжести заболевания и определения направления дальнейших консультаций. Терапевт не занимается лечением непосредственно самой патологии. Он проводит грубую дифференциальную диагностику – учитываются любые болезни, проявляющееся болью в спине без поправки на позвоночник – и дает направление для дальнейшего обследования (чаще всего к неврологу).
Занимается лечением только легких или среднетяжелых форм остеохондроза. На данном этапе назначаются более детальные исследования (например, рентгенография позвоночного столба) для выявления степени заболевания. Дифференциальная диагностика носит узкоспециализированный характер (остеохондроз, межпозвонковая грыжа). При подтверждении диагноза подбирается схема лечения (хонропротекторы, нестероидные противовоспалительные средства, бисфосфонаты, миорелаксанты).
Консультация специалиста показана при выраженных анатомических и структурных изменениях в тканях. Как правило, консультация этого специалиста назначается с целью определения хирургической тактики лечения. В этом случае допустимо назначение высокоточных диагностических исследований с целью дифференциальной диагностики (КТ, МРТ, костная денситометрия, спондилография). В качестве лечения чаще выступают различные варианты блокад (лидокаиновая или новокаиновая), но также применяются и классические медикаментозные препараты.
Консультация этого специалиста показана при подозрении на наличие такого осложнения остеохондроза, как межпозвонковая грыжа (убедительные данные КТ или МРТ).
Как правило, физиотерапия служит завершающим звеном в лечении патологии. Применяется с целью устранения клинических проявлений остеохондроза (как часть консервативной терапии) либо в послеоперационном периоде с целью ускорения реабилитации.
Врач большее связан с послеоперационным периодом болезни, но может быть необходимым и в отсутствие операции. Лечение включает специальный комплекс упражнений (ЛФК). Подбор строго индивидуальный.
Консультация данного специалиста может быть обусловлена рекомендацией терапевта или невролога. Назначают с целью купирования болевого синдрома (как часть консервативной терапии). К данной группе несколько условно можно отнести вертебролога – специалиста, занимающегося патологиями позвоночника.
Консультация с ним назначается исключительно с целью дифференциальной диагностики с различными формами артрита.
При сомнительной картине МРТ/КТ и нетипичных клинических проявлениях показана консультация онколога с целью исключения доброкачественных и злокачественных заболеваний костной ткани (для окончательного диагноза в сомнительных случаях обычно используют биопсию с последующим гистологическим и цитологическим исследованием).
Представленная схема является условной, поскольку в каждом регионе она подвергается незначительной коррекции.
Кроме этого, в схеме не учитываются специалисты диагностического профиля (например, врачи-рентгенологи). Они описывают лишь признаки заболевания при помощи того или иного обследования без физикального осмотра и общей клинической картины. В лечении принимают участие и специалисты среднего уровня, например, массажист, чьей задачей является снятие рефлекторного спазма мышц с целью уменьшения болевого синдрома.
Итак, к какому врачу обращаться с шейным остеохондрозом? На этапе, когда только предполагается заболевание – к терапевту (врачу общей практики), а в остальных случаях это зависит от целого ряда факторов. Проконсультироваться на этот счет можно тоже с терапевтом, или семейным врачом.
Кто лечит
Боли в области спины – симптом, сопровождающий самые разнообразные заболевания, касающиеся не только позвоночника, поэтому обычно пациенты обращаются за первичной консультацией к терапевту. Врач проведет осмотр, выслушает жалобы пациента и, если возникнет подозрение о заболеваниях позвоночника, направит к одному из следующих узкопрофильных специалистов:
- вертебролог;
- невропатолог;
- ортопед.
Вертебролог зачастую ведет прием только в крупных медицинских центрах. Он специализируется на мануальной терапии и массажах, помогает устранить воспаления, вытягивает позвоночник, купирует болевой синдром, назначает медикаментозное лечение.
Невропатолог устраняет ущемления в спине и избавляет от интенсивных болезненных ощущений, восстанавливает двигательную способность, нормализует кровоснабжение.
Помощь ортопеда понадобится при искривлениях позвоночника различной степени тяжести. Он исправляет сколиоз и кифоз, проводит операции по удалению грыж и устранению костных наростов.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Только врач вылечит геморрой!
Поклонникам самолечения, а также тем, кто надеется, что геморроидальные узлы рассосутся самостоятельно, следует помнить, что без квалифицированной терапии болезнь продолжит прогрессировать и, скорее всего, перейдёт в хроническую форму.
Некоторые больные геморроем, решая к какому врачу обращаться, выбирают всевозможных народных целителей, способных снять болезненные ощущения, не устраняя причину проблемы. За время, потраченное на псевдолечение, болезнь достигает последней, четвертой стадии, при которой выпадение узлов происходит при любом, даже самом слабом, физическом напряжении, а резкая невыносимая боль становится постоянным спутником пациента.
Для того, чтобы этого не произошло, лечитесь только в высококлассных клиниках у дипломированных проктологов, за спиной которых классическое медицинское образование, огромный опыт и колоссальные возможности современной медицины.
А чтобы выбрать лучшую клинику и найти, какой врач лучше всех справится с вашим геморроем – конечно же, стоит прислушаться к отзывам других пациентов и доверить своё здоровье только хорошо зарекомендовавшим себя лечебным учреждениям. Несомненно, сеть клиник «УРО-ПРО» — одно из таких!
Запишитесь на прием
Запишитесь на прием, позвонив по телефону
8 (862) 266-00-72
или заполнив форму online.
Закажите звонок ← Наши специалисты могут перезвонить Вам в удобное для Вас время. Звонок бесплатный!
Диагностика и лечение боли в спине
Пациентам с заболеваниями позвоночного столба необходимо тщательное комплексное обследование. Хорошие современные клиники, к каковым относится «МедикСити», располагают всем необходимым оборудованием, помогающим выявить истинную причину болей.
Консультация специалиста начинается с беседы и осмотра пациента, проверки его рефлексов и мышечной силы, а также оценки симметричности тела. Далее следуют назначения на различные исследования.
В диагностику патологий позвоночника могут входить:
- клинические анализы крови, мочи;
- УЗИ внутренних органов;
- рентген позвоночника;
- компьютерная томография;
- МРТ позвоночника;
- электронейромиография и др.

1
УЗИ
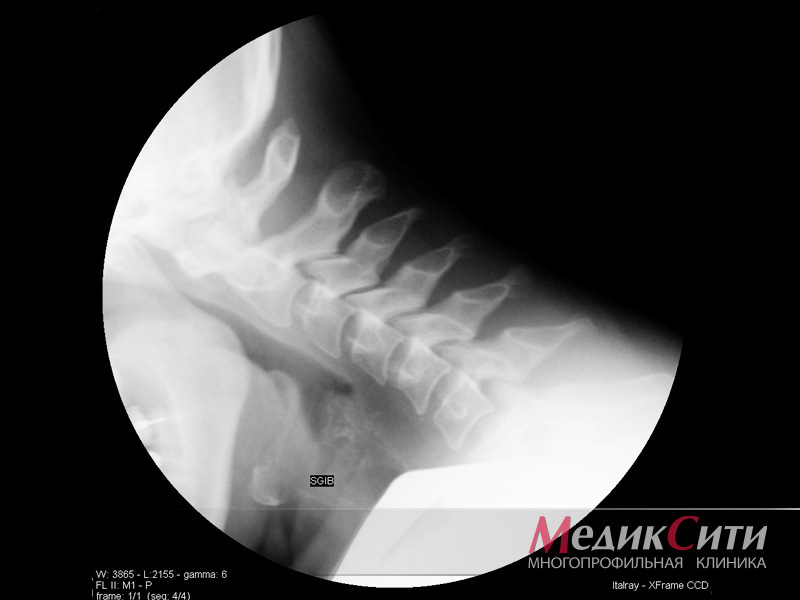
2
Рентген позвоночника

3
МРТ
Выбор тактики лечения позвоночника зависит от вида и стадии заболевания.
Обычно используется комплекс методов:
- иглорефлексотерапия;
- массаж;
- мануальные техники;
- рефлексотерапия;
- лечебная физкультура;
- кинезиотейпирование.
Медикаментозная терапия применяется в острый период — для купирования боли и воспаления.
В особенно тяжелых запущенных случаях, когда консервативные способы не дают необходимого результата, пациенту могут быть предложены хирургические методики лечения болей в спине. Большинство операций сегодня проводится малоинвазивными способами — при помощи лазера и эндоскопических инструментов.
Если вас регулярно мучают головные боли и головокружения, если вы страдаете от острой или тянущей боли в спине — не ждите, призовите на помощь профессионалов! Наши опытные врачи — неврологи, вертебрологи, ортопеды — разберутся в причинах вашего недомогания, снимут боль и проведут необходимое лечение!
Когда при боли в спине обращаться к врачу?
Человек всю жизнь находится в движении. Позвоночник – это главная опора организма. Он находится в постоянной работе. Поэтому, когда появляется боль в спине – это сигнал от организма, что что-то не в порядке. Так что, если у Вас болит спина, это повод обратиться к врачу, ибо это может быть сигналом о развитие какого-либо заболевания. Самые распространённые причины болей – это:
- Подъём и переноска тяжестей
- Долгое пребывание в одном положении – стоя, лёжа или сидя
- Избыточный вес, в результате которого позвоночник испытывает повышенные нагрузки
- Травмы или иные патологии мышц, позвоночника, внутренних органов
- Врождённые или приобретённые деформации
Какие специалисты диагностируют заболевания, провоцирующие боли спины
Терапевт. Первичное обращение к этому специалисту сможет определить первичный диагноз и сузить круг врачей, которых нужно будет посетить для получения консультаций и подтверждения анамнеза. При необходимости он порекомендует явку к пульмонологу, гастроэнтерологу, кардиологу и прочим докторам узких специализаций.
Вертебролог. Специализируется по проблемам позвоночного столба. Перечень его методик диагностирования широк: МРТ, компьютерная томография, УЗИ, рентген. Эти методы позволяют с высокой точностью определить или исключить предполагаемую патологию. Профессионалы с данной специализацией могут эффективно в короткие сроки облегчить состояние при помощи мануальной терапии, физиопроцедур, массажа и нейрохирургии. В штате малых больниц такой специалист не присутствует, поэтому пациент может быть направлен для консультации у вертебролога в многопрофильное учреждение.
Невролог. Может оценить состояние иннервации, мышц спины и позвоночника, а в случае обнаружения проблем назначить медикаментозное лечение или рефлексотерапию для облегчения болезненных ощущений.
Уролог и нефролог. К ним направляют при подозрении на проблемы мочевыводящей системы, которая часто посылает болевые импульсы через нервы нижнего отдела позвоночника. Облегчение в этом случае связано с излечением обнаруженных патологий.
Гинеколог. Часто боли в поясничной области являются результатом хронических или острых гинекологических заболеваний, а иногда являются одним из признаков наступившей беременности. Врач – гинеколог определяет, связаны ли данные явления с половой сферой.
Травматолог. Может обнаружить травмы, которые в ряде случаев остаются незамеченными пациентом и имеют негативные последствия для самочувствия.
Ревматолог. Определяет состояние соединительных тканей спины и выявляет такие заболевания, как артрит, артроз и пр.
Эндокринолог. При нарушениях обменных механизмов кальция образовывается остеопороз костной системы, чему сопутствуют характерные боли, в том числе локализующиеся в спине. Эндокринолог диагностирует эти нарушения и ликвидирует их корректной терапией.
Онколог. Иногда болевые симптомы в спине вызваны наличием доброкачественных или злокачественных образований
Важно не упустить этот симптом на начальных стадиях заболевания, что станет залогом успешного лечения.
Консультации с врачом онлайн
Забота о здоровье это жизненный приоритет у каждого. Общайтесь с врачами онлайн и получайте квалифицированную помощь, не выходя из дома.
Попробовать
Методы лечения фурункула
Ни в коем случае не следует пытаться выдавить фурункул самостоятельно, массировать его и давить на область вокруг фурункула. Инфекция может попасть в кровь и вызвать заражение крови (сепсис). Стоит помнить, что внутри гнойника находятся активные патогенные бактерии. Поэтому фурункул не надо трогать, а если всё же случилось потрогать, необходимо сразу же вымыть руки с мылом.
При одиночном фурункуле небольшого размера возможно лечение в домашних условиях. Обязательно надо обратиться к врачу, если:
- в течении 3-х дней у фурункула не возникает головка и болезненность только нарастает;
- фурункул слишком большой или болезненный;
- фурункул расположен на шее, в ухе, в носу, на лице, в области позвоночника или анального отверстия. Эти зоны наиболее опасны с точки зрения развития осложнений;
- повысилась температура;
- появились расходящиеся от фурункула красные полосы (это симптом воспаления лимфатических сосудов – лимфангита);
- при множественных фурункулах (фурункулёзе). В случае фурункулёза обязательно надо обратиться к врачу, даже при небольших фурункулах;
- фурункул возник на фоне сахарного диабета.
Консультация специалиста
Лечением фурункулов занимается хирург. При возникновении крупных фурункулов проводится хирургическое вскрытие, санация и дренирование раны. Лечение фурункулёза, как правило, комплексное, включающее применение как местных средств, так и общей терапии, необходимой, прежде всего, для повышения иммунитета организма.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку







