Боль в руке и локте
Содержание:
- Внутренние и внешние факторы, вызывающие боль в правом боку
- Это — поджелудочная железа
- Лечение увеличенных лимфоузлов
- Почему болит рука: распространенные причины
- Объективные основания
- Преимущества клиники
- Причины появления болей
- Записаться на прием к врачу гастроэнтерологу можно по телефону
- Диагностические мероприятия
- Возможные диагнозы
- Лечение
- Важные моменты
- Заболевания мочевыделительной системы
- Расшифровка: результаты УЗИ диагностики и заболевания на снимках
- Боль в правом боку внизу живота
- Что находится в этой части тела
- Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- Осложнения
- Возможные диагнозы
- Что еще нужно знать?
Внутренние и внешние факторы, вызывающие боль в правом боку
Существует целый комплекс факторов, способных вызывать болевые ощущения в правом боку. К ним относят:
- Инфекционные и неинфекционные воспалительные процессы во внутренних органах, сосудах или мышцах;
- Недостаточное кровоснабжение внутренних органов и тканей, расположенных в области правого бока – недостаток крови вызывает спазм сосудов, провоцирует недостаточность (ишемию) органа;
- Функциональные расстройства, вызванные несоблюдением правильного рациона питания;
- Нарушение обмена веществ и изменение состава желчи, провоцирующее образование камней и выход желчи в желудок/пищевод.
К внешним факторам можно отнести: механические удары в область бока, растяжения мышц, порезы, ссадины и царапины.
Это — поджелудочная железа
При панкреатите – воспалительном заболевании поджелудочной железы – боль локализуется в зависимости от того, какая часть органа поражена. Если пациент испытывает болевые ощущения только справа, это значит, что воспаление затронуло головку поджелудочной железы. Если болит слева – значит, воспалительный процесс идёт в хвосте железы. Если боль распространяется на всю эпигастральную область, значит, орган охвачен целиком.
При панкреатите боль может быть ярко выраженной постоянной или приступообразной. Может иррадиировать в область сердца.
Появление симптомов – признак запущенности воспалительного процесса. Обычно панкреатит долго себя не проявляет. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Лечение увеличенных лимфоузлов
Определенной схемы лечения не существует, так как увеличенные лимфоузлы являются симптомом конкретного заболевания, и лечить необходимо именно его. Если увеличение стало следствием простуды, особых мер по устранению симптома не требуется. Размер узлов приходит в норму по мере лечения основного заболевания в рамках антибактериальной или противовирусной терапии с применением иммуномодулирующих средств.
Длительно существующий инфекционный процесс, на фоне которого лимфатические узлы набухли и стали визуально заметны, болезненны при пальпации, требует срочного обращения к врачу. В зависимости от этиологии болезни может понадобиться помощь отоларинголога, педиатра, инфекциониста и специалистов других областей. При подозрении злокачественных опухолей необходимо проконсультироваться у врача-онколога.
Почему болит рука: распространенные причины
Наиболее распространенными причинами боли в руке являются:
- растяжение связок;
- эпикондилит или «локоть теннисиста»;
- локтевой бурсит;
- ущемление или сдавление нерва;
- стенокардия.
Растяжение связок руки
Если боль в руке возникла после непривычно активной работы или слишком большой нагрузки накануне, наиболее вероятная её причина — растяжение связок. Это значит, что ткани в руке излишне растянулись и получили микротравмы, однако это состояние быстро проходит и не оставляет последствий. Чтобы ускорить выздоровление не нагружайте руку, делайте холодные компрессы, а при выраженной боли, примите обезболивающее.
Эпикондилит или «локоть теннисиста»
Эпикондилит — воспаление сухожилий мышц руки в области локтевого сустава, связанное с перегрузкой. Чаще всего такое состояние развивается у людей, выполняющих многократное сгибательное и вращательное движение в локте, например, у теннисистов. Обычно боль локализована вокруг костного образования с внешней стороны локтя, которое называется латеральным надмыщелком, тогда говорят о наружном эпикондилите. Боль также может возникнуть с внутренней стороны локтя, эту разновидность заболевания называют «локтем гольфиста» или внутренним эпикондилитом.
Боль, вызванная травматическим эпикондилитом, может длиться несколько недель или месяцев, но рано или поздно обычно проходит. Однако без лечения эпикондилит может переходить в хроническую форму и, исчезнув, возвращаться снова после нагрузки. Поэтому желательно обратиться к врачу. Для лечения эпикондилита используют комплексную программу, включающую охранительный режим (временное исключение нагрузок на сустав, прекращение тренировок), физиотерапию, лечебную физкультуру, прием нестероидных противовоспалительных средств, массаж. В редких случаях прибегают к инъекциям в сустав кортикостероидов. При своевременном лечении «локоть теннисиста» перестает болеть в течение 2-3 недель.
Локтевой бурсит
Многократное однообразное движение руки может привести к скоплению жидкости над локтевым суставом — так называемому локтевому бурситу. Внешне это проявляется увеличением в объеме локтевого сустава, болью в локте. В большинстве случаев локтевой бурсит можно лечить дома, но в некоторых случаях он осложняется воспалением, присоединением инфекцией, и тогда требуются антибиотики. Как правило, боль проходит в течение нескольких недель, но чтобы опухоль окончательно спала, может потребоваться больше времени. Поэтому если болит локоть, и сустав выглядит припухшим, желательно обратиться к врачу.
Ущемление или сдавление нерва
Иногда общий износ суставов и костей позвоночника, происходящий с возрастом, может привести к сдавливанию или защемлению нервов, выходящих из межпозвоночных промежутков. Это сопровождается появлением боли, а иногда покалывания, исходящих из области шеи и распространяющихся в руки. Обычно болит только одна рука. Причина заболевания — шейный спондилез.
Боль в руках при шейном спондилезе проявляется по-разному, но обычно бывают «хорошие дни» и «плохие дни». В большинстве случаев симптомы можно контролировать при помощи продающихся без рецепта препаратов (например, ибупрофена или парацетамола) и физических упражнений.
Стенокардия
Стенокардия — это сердечное заболевание, возникающее при недостаточном притоке крови к мышцам сердца. Обычно стенокардия возникает из-за того, что артерии, подающие кровь к сердцу, теряют эластичность, а их просвет сужается. Для стенокардии характерны ноющие, сжимающее или давящие боли в грудной клетке, которые иногда могут отдавать в левую руку, шею, челюсть или спину. Такая боль обычно возникает при физическом или нервном напряжении и длится, в среднем, всего несколько минут.
Но иногда единственным симптомом стенокардии является боль в левой руке
Поэтому важно обратиться к терапевту или кардиологу, если симптомы возникают после физической нагрузки, а во время отдыха наступает облегчение. Важным диагностическим признаком является исчезновение болей после приема нитратов (нитроглицерина, нитроспрея и др.)
Объективные основания
Зуд – это ощущение, сопровождающееся потребностью почесать кожу. Существует несколько мнений по поводу его возникновения:
- раздражение определенных болевых рецепторов;
- возникает самостоятельно под действием медиаторов – гистамина, серотонина, адреналина, опиоидов и других.
В пользу второй теории говорит то, что зудящие ощущения появляются только в поверхностных слоях дермы и граничащих с ней слизистых, тогда как боль возникает в любой точке тела. К тому же боль и зуд способны проявляться изолированно друг от друга.
Зуд может быть локализованным либо распространяться на все тело. По причине возникновения его делят на:
- проприоцевтивный – появляется вследствие нарушения структуры дермы;
- невропатический – наблюдается при поражении нервной системы;
- нейрогенный – без поражения НС;
- психогенный – нарушения в психической сфере.
Все виды симптома различаются между собой по интенсивности, длительности и месту возникновения.
Зуд кожи тела часто имеет объективные причины и сопутствует какому-либо заболеванию. В первую очередь, к таковым относят болезни кожи:
|
Вид болезни |
Причина |
Почему зудит |
Локализация ощущений |
|
Дерматит |
Нервное перенапряжение, действие холода, аллергены |
Мелкие высыпания, шелушение дермы. |
Любая часть тела |
|
Дерматофития |
Грибок |
Жизнедеятельность грибов в верхних слоях кожи |
Волосистая часть головы, гладкая кожа |
|
Лишай |
Грибки и вирусы на фоне сниженного иммунитета |
Шелушение эпидермиса |
Волосистая часть головы |
|
Педикулез |
Вши |
Укус паразита |
Голова, лобок |
|
Псориаз |
До конца не выяснена. Предположительно: низкий иммунитет, наследственность, инфекции |
Сухие, чешуйчатые высыпания |
Локтевые сгибы, голова, поясница, слизистая половых органов |
|
Чесотка |
Клещ |
Укус паразита и появление пузырьков. Сопровождаются сильным зудом, который усиливается к вечеру |
Межпальцевая область |
|
Ксероз |
Инфекции, гепатит, цирроз печени, болезни почек |
Огрубение и шелушение кожного покрова |
Любые участки тела |
|
Нейродермит |
Стрессы, аллергии, гормональные и пищеварительные нарушения |
Поражение верхнего слоя кожи |
Шея, кожные складки, сгибы коленей, локтей |
Еще одним кожным заболеванием, вызывающим «чесотку», является экзема. Считается, что она возникает на фоне сниженного иммунитета. Спровоцировать ее могут стрессы, нервное перенапряжение, а также гормональные сбои, аллергические реакции.
Экзема характеризуется образованием очагов высыпаний в виде «мокрых» волдырей и прыщей, в отдельных случаях сухих. Зуд при этом состоянии просто невыносимый, он является главным симптомом патологии. Элементы локализуются на шее, голове, сгибательных поверхностях локтей, лодыжек и коленей.
Кожа может чесаться при наличии заболеваний внутренних органов:
- Почек – симптом проявляется на коже и в области половых органов.
- Печени – распространяется на лицо и руки, при этом кожный покров желтеет.
- Щитовидной железы – сухая, шелушащаяся и зудящая кожа рук и лица.
- Анемии.
- Диабета – кожа и слизистая половых органов начинает чесаться из-за повышения уровня глюкозы крови.
- Онкозаболеваний.
- Гормональных расстройств – климактерический период, беременность, менструальный синдром.
- Вирусных инфекций – герпес, СПИД.
- Обезвоживания.
Преимущества клиники
В отделении неврологии клиники «Энергия здоровья» каждого пациента ждут специалисты самого высокого уровня и современное оборудование для диагностики и лечения заболеваний. Мы придерживаемся комплексного подхода к терапии и используем не только лекарственные препараты, но и физиотерапию, ЛФК и массаж.
Лечение назначается только после тщательного обследования и контролируется специалистом до полного выздоровления пациентов. Адекватные цены, удобное расположение, собственная парковка – мы делаем все для удобства клиентов.
Если межреберная невралгия мешает жить, ходить и двигаться, не откладывайте лечение в долгий ящик. Записывайтесь в клинику «Энергия здоровья» и избавьтесь от боли.
Причины появления болей
Если болит в правом боку внизу живота, причиной кроется в поражении внутренних органов. Виды патологий:
- воспаление;
- инфекционное и паразитарное поражение;
- травма;
- отравление;
- врождённая аномалия;
- спаечный процесс;
- онкология;
- неврологические поражения;
- нагноение;
- нарушения обменных процессов;
- аутоиммунный процесс.
Боль внизу живота с правого бока чаще вызывается теми органами, что расположены непосредственно в этой области или рядом с ней. К ним относятся:
- репродуктивная система;
- тазобедренный сустав;
- желудочно-кишечный тракт;
- мочевыделительная система;
- поясничный отдел позвоночника.
В некоторых случаях боль в правую сторону живота переходит из органов, расположенных не в этой области. Это явление называется «иррадиация». Оно характерно для межрёберной невралгии, но встречается нечасто. Для выяснения причины появления болей проводится комплексная диагностика.
Записаться на прием к врачу гастроэнтерологу можно по телефону
или с помощью системы онлайн-записи на сайте
Диагностические мероприятия
Причину появления болей устанавливает врач на основе данных диагностики. Сначала проводится осмотр, сбор жалоб и анамнеза, мануальное исследование. На его основе врач ставит предварительный диагноз и назначает дополнительные диагностические процедуры:
- Общий анализ крови — определит инфекционную природу патологии;
- общий анализ мочи — покажет заболевания выделительной системы;
- биохимический анализ крови — для оценки функции печени;
- УЗИ — выявляет изменения мягких тканей внутренних органов;
- МРТ — определяет мельчайшие патологии, их характер и расположение;
- рентген — выявляет повреждения костной ткани, определить газ в брюшной полости (при поражении желудочно-кишечного тракта);
- колоноскопия, ирригоскопия — оценка состояния кишечника.
По данным обследования ставится окончательный диагноз. На его основе разрабатывается и выстраивается тактика ведения пациента.
Возможные диагнозы
Появление боли в правом боку внизу живота характерно для нескольких заболеваний. Возможные диагнозы:
- цистит, уретрит;
- сальпингоофорит, сальпингит;
- внематочная беременность;
- разрыв яичника или перекрут его ножки;
- диспепсические расстройства (запор, диарея, метеоризм);
- кишечная непроходимость;
- аскаридоз;
- аппендицит, дуоденит;
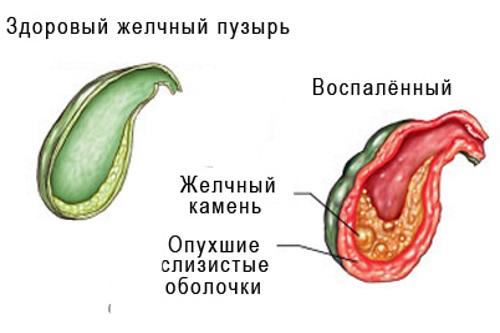
- желчнокаменная болезнь;
- спайки петель кишечника;
- онкология;
- внутренний абсцесс;
- гепатит;
- цирроз;
- холецистит;
- простатит;
- приапизм;
- паховая грыжа;
- артроз, бурсит, вывих, перелом тазобедренного сустава;
- артрит.
Симптомы большинства заболеваний не ограничиваются болями в правом боку. Поэтому диагноз ставится с учётом всех жалоб и проявлений патологии.
Лечение
После установления причины, из-за чего болит правый бок внизу живота, составляется план лечения. В качестве терапии может быть использовано несколько групп препаратов:
- антибиотики;
- противовоспалительные;
- химиотерапия;
- слабительные средства;
- анельгетики;
- желчегонные.
Кроме медикаментозного лечения, может применяться диетотерапия, а в некоторых случаях клизма. При повреждении опорно-двигательного аппарата эффективна лечебная физкультура.
При отсутствии возможности вылечить заболевание консервативно, назначается хирургическое вмешательство. Оно может быть плановым или экстренным, в зависимости от тяжести процесса и скорости развития осложнений.
Боли в животе с правой стороны могут сигнализировать о серьёзных патологиях. Поэтому стоит обратиться в медицинское учреждение даже при небольшой интенсивности или редких проявлениях. Это избавит от осложнений, а в некоторых случаях спасёт пациенту жизнь.
Важные моменты
Самыми распространенными факторами, которые провоцируют возникновение боли при открывании рта, являются:
- Травмы. Механические повреждения достаточно легко спутать с проявлениями других опасных недугов. Поэтому поставить точный диагноз может только специалист. Различают несколько видов травм, это вывих, перелом челюсти, ушибы. Все эти явления могут спровоцировать болезненные ощущения при открывании рта. Устранить патологию можно только в том случае, если будут ликвидированы последствия травм. При этом пациентам часто назначается хирургическое вмешательство.
- Гнойно-воспалительные заболевания. Они поражают структуру костной ткани, являются характерной причиной возникновения болезненных ощущений при размыкании челюсти. Наиболее распространенными представителями данных недугов являются остеомиелит, фурункул, абсцесс. Все они сопровождаются скоплением огромного количества гноя в деснах, резкими болями в челюсти.
- Последствие ношения брекетов. Такие системы назначаются для исправления прикуса, устранения других патологий зубного ряда. Они являются достаточно эффективными, требуют длительного ношения. При использовании многие пациенты жалуются на некий дискомфорт и болезненные ощущения при открытии рта. Такие явления обычно временные, быстро проходят. Похожие симптомы могут возникать и при установке съемных протезов. Если они не исчезают, необходимо незамедлительно посетить стоматолога. В противном случае не избежать опасных последствий.
- Новообразования. Они могут быть зло-и доброкачественными, часто являются причиной возникновения боли при открывании рта. Наличие опухолей на первых этапах протекает со слабо выраженными симптомами, пациент может даже не подозревать, что у него имеется новообразование. При остеоме болезненные ощущения не значительные, они усиливаются по мере разрастания болезни. Адамантиома имеет более выраженные симптомы, недуг характеризуется существенным увеличением челюсти. Такое явление вызывает сильный дискомфорт при употреблении пищи, разговоре. Отличить доброкачественное новообразование от раковой опухоли сможет только специалист.
- Невралгия. Дискомфорт может возникать вследствие защемления нерва, его воспаления. Подобная патология сопровождается сильными болезненными ощущениями, которые возникают даже в период покоя, усиливаются при разговоре, употреблении пищи, зевании, высмаркивании. Такие патологии требуют незамедлительного вмешательства специалиста, в противном случае последствия могут быть необратимыми.
Заболевания мочевыделительной системы
Нередко болит бок с правой стороны из-за органов выделительной системы. «К ним относятся мочекаменная болезнь и пиелонефрит», — говорит Булат Юнусов.
Пиелонефрит — воспалительное заболевание почек, при котором помимо боли в правом боку, также могут возникать слабость, тошнота, рвота, «скачущий» пульс, сухость во рту, высокая температура.
Боль в боку при мочекаменной болезни может быть постоянной или волнообразной, тупой или острой, может беспокоить только в покое или усиливаться при ходьбе. Это зависит от месторасположения камня, но иногда боль может сначала ощущаться в области поясницы (так называемая «почечная колика»), а уже потом «обосновываться» в правом боку.
Расшифровка: результаты УЗИ диагностики и заболевания на снимках
|
Результат УЗИ |
Отображение |
Вывод |
|
Гиперэхогенность |
Светлые участки на мониторе |
Уплотнения: камни в желчном пузыре, камни в почках, цирроз печени, панкреатит, миома матки обезиствление узлов (кальцинаты в узлах) |
|
Гипоэхогенность |
Тёмные пятнистые участки |
Воспалительный процесс: холецистит, эндометриоз, аппендицит, миомы, воспаление придатков (сальпингит, оофарит) |
|
Анэхогенность |
Чёрные пятна |
Свободная жидкость: характерна при циррозе печени, перитоните, травмах печени и селезёнки, внематочная беременность, разрыв кисты яичника, апоплексия яичника. |
Если боли в животе сопровождаются метеоризмом, УЗИ становится неэффективным.
Боль в правом боку внизу живота
По интенсивности боль аналогично сердечной боли во время сердечного приступа. Эти ощущения испытывала хотя бы раз в жизни каждая половозрелая женщина, и не перепутает их ни с чем. Очаг боли локализован над лобковой костью, иногда отдаёт сбоку. Это не должно вызывать беспокойства, но и терпеть болезненные ощущения нельзя. Лучше принять спазмалитическое средство, и обязательно сходить на УЗИ. В некоторых случаях слишком сильные боли, сопровождающиеся тошнотой и потерей создания, указывают на патологии матки и яичников, и требуют обязательной консультации гинеколога.
- Боль правее пупка свидетельствует о возможном аппендиците (воспалении аппендикса — придатка слепой кишки).
- Острая схваткообразная боль с правой стороны чуть ниже пупка говорит о воспалении маточных труб и яичников (аднексит) или воспаление яичников (оофорит), разрыве кисты яичника, перекруте кисты, внематочной беременности, мочекаменной и желчекаменной болезни. Те же симптомы говорят о защемлении паховой грыжи (выпячивание брюшины в паховом канале). Если есть предрасположенность к заболеванию (оно встречается у 3% женщин и 27% мужчин), нужно немедленно вызывать скорую. Существует опасность некроза грыжевого мешка.
- Боль в правом боку на уровне пупка ноющая говорит о воспалении тонкой кишки (энтерит), аппендиците, а в проекции пупка со стороны спины указывает на плеврит – воспаление плевры (серозной оболочки, покрывающей диафрагму).
Что находится в этой части тела
В боку с правой стороны располагается большое количество органов, которые влияют на функционирования всего организма. В том, что может болеть справа, поможет разобраться таблица, показывающая, что находится в этой части тела.
| Органы | Функции органов |
|---|---|
| Подреберная зона | |
| Печень и желчный пузырь | Участвуют в процессе пищеварения человека, выделяя желчный сегмент, который способствует расщеплению жиров. Печень является фильтром в организме человека, связывает и выводит различные токсические соединения, которые нарушают работу остальных органов. |
| Диафрагма | Основные функции диафрагмы делятся на:
|
| Правая почка с надпочечником | Надпочечники отвечают за нормализацию гормонального баланса в организме человека. Почки направлены на выведение из организма человека воды и водорастворимых соединений, также отвечают за выведение из организма конечных продуктов обмена веществ. |
| Подвздошная кишка | Выделяет ферменты, которые позволяют производить процесс переваривания продуктов питания. Кишка отвечает за поглощение полезных веществ и минералов. |
| Нижняя доля правого легкого | Процессы обмена кислорода с углекислым газом и насыщение кровеносных потоков кислородом. |
| Тазовая зона | |
| Слепая кишка с аппендиксом | Слепая кишка отвечает за процесс переваривания жидких продуктов из кишечника и всасывает необходимое количество жидкости для функционирования других внутренних органов.
Аппендикс позволяет нормализовать микрофлору в кишечнике, препятствует возникновению инфекции в органах пищеварения. |
| Сегмент ободочной кишки | Выведение из организма каловых масс и формирование их твердой структуры. |
| Правый яичник у женщин и фаллопиева труба | Яичники отвечают за формирование гормонов, а также за созревание яйцеклетки перед оплодотворением. Фаллопиева труба выполняет функцию транспортировки созревшей яйцеклетки к сперматозоиду. |
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко. Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.
К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Осложнения
Осложнения межреберной невралгии возникают довольно редко, однако в тяжелых случаях без соответствующего лечения пациент может столкнуться со следующими проблемами:
- сильный спазм дыхательной мускулатуры, ограничивающий вдох и выдох;
- невозможность встать с кровати из-за значительного усиления боли;
- чрезмерно выраженный болевой синдром, не снимающийся обычными анальгетиками и НПВС;
- нарушения сердечного ритма из-за мышечных спазмов и патологии нервов;
- снижение подвижности ног.
Кроме того, осложнения могут быть спровоцированы попытками лечиться вне клиники. Абсцессы и флегмоны после иглоукалывания, параличи и снижение чувствительности после мануальной терапии – это далеко не полный список проблем. Именно поэтому не стоит лечить межреберную невралгию как самостоятельно, так и с помощью сомнительных специалистов.
Возможные диагнозы
Появление боли в правом боку внизу живота характерно для нескольких заболеваний. Возможные диагнозы:
- цистит, уретрит;
- сальпингоофорит, сальпингит;
- внематочная беременность;
- разрыв яичника или перекрут его ножки;
- диспепсические расстройства (запор, диарея, метеоризм);
- кишечная непроходимость;
- аскаридоз;
- аппендицит, дуоденит;
- желчнокаменная болезнь;
- спайки петель кишечника;
- онкология;
- внутренний абсцесс;
- гепатит;
- цирроз;
- холецистит;
- простатит;
- приапизм;
- паховая грыжа;
- артроз, бурсит, вывих, перелом тазобедренного сустава;
- артрит.
Симптомы большинства заболеваний не ограничиваются болями в правом боку. Поэтому диагноз ставится с учётом всех жалоб и проявлений патологии.
Что еще нужно знать?
Как уже было сказано выше, самостоятельно выявить причину появления неприятных ощущений при открывании рта невозможно. Даже при обращении пациента к доктору требуется дополнительное обследование. Специалист обычно назначает рентген челюсти, компьютерную томографию, МРТ. Не стоит забывать о том, что каждый конкретный недуг требует особого подхода к лечению. Учитывается общее состояние пациента, характер заболевания, его стадия. Обычно патология исчезает при ликвидации причины, которая ее спровоцировала. Итак:
- Травмы. Накладывается фиксирующая повязка, назначаются анальгетики. Пациентам рекомендуются холодные компрессы, они помогут снять отечность, болезненные ощущения.
- Заболевания зубов являются достаточно распространенными. Кариес, кисты, и другие недуги требуют незамедлительного лечения. После устранения проблем обычно болезненные ощущения проходят. Пациентам также назначаются антибиотики.
- Невралгия. В данную категорию входит ряд опасных недугов. Для их лечения рекомендуются витамины, противовирусные препараты, специальная физкультура (упражнения помогут укрепить челюсть, снять неприятные ощущения при ее размыкании).
- ЛОР заболевания. При отите, гайморите и других недугах пациенты часто жалуются на боли, возникающие при открытии рта. Для лечения назначаются жаропонижающие средства, антибиотики, физиотерапевтические процедуры, препараты для укрепления иммунитета.