Симптомы болезни — боли в пищеводе
Содержание:
1.Что такое спазм пищевода?
Спазм пищевода – это нерегулярные, непроизвольные и иногда очень сильные сокращения пищевода – трубки, по которой пища поступает изо рта в желудок. Вообще, в норме пищевод сокращается, чтобы передвигать пищу, но спазм это немного другое.
два типа спазма пищевода:
- Диффузный спазм пищевода (эзофагоспазм) . Это нерегулярное и некоординируемое сжатие мышц пищевода. Такой спазм может не позволить еде попасть в желудок, и она затстревает в пищеводе.
- Второй тип – это спазм, при котором спазм сжимается по тому же механизму, как во время обычного перемещения еды. Эти сокращения позволяют двигаться пище через пищевод, но могут вызвать сильную боль.
Оба типа спазмов пищевода могут быть у одного человека.
Вообще спазм пищевода – это редкая проблема. Часто симптомы, которые можно принять за спазм пищевода, являются результатом других проблем – ГЭРБ (гастроэзофагеальной рефлюксной болезни), ахалазии, проблем с нервной системой, при которой мышцы пищевода и нижнего пищеводного сфинктера не работают так, как нужно. Панические атаки тоже могут вызвать симптомы, похожие на спазм пищевода.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы
Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
3.Диагностика заболеваний
Конечно, в зависимости от того, симптомы какой болезни видит врач при первичном осмотре и консультации, методы дальнейшей диагностики заболеваний пищевода будут подбираться индивидуально. Расскажем о некоторых из них:
- Верхняя эндоскопия, ФГДС (эзофагогастродуоденоскопия). В ходе этой процедуры гибкая тонкая трубка с камерой на конце (эндоскоп) вводится в пищевод через рот. Эндоскоп позволяет исследовать желудок и двенадцатиперстную кишку (тонкий кишечник).
- РН–мониторинг пищевода. Зонд, который контролирует уровень кислотности рН, вводится в пищевод. Данный метод используется для диагностики ГЭРБ и контроля хода лечения ГЭРБ.
- Рентгеновское исследование с предварительным приемом препаратов, содержащих барий. Обычно этот метод используется для установления причин затрудненного глотания.
- Биопсия. Метод диагностики заболеваний пищевода, при котором с помощью эндоскопия берется образец ткани пищевода, который потом исследуется под микроскопом.
- Конфокальная лазерная эндомикроскопия. Это новая процедура, при которой микроскоп вводится в пищевод пациента. Эндомикроскопия может стать хорошей альтернативой биопсии.
Возможные причины развития болей при глотании
Боль в пищеводе при глотании пищи может быть не связанной непосредственно с глотательным рефлексом. Поставить окончательный диагноз и назначить лечение сможет только гастроэнтеролог, поэтому не стоит пытаться использовать приведенную ниже информацию для самодиагностики. Причины боли в пищеводе при глотании могут быть связаны как с заболеваниями ЖКТ, так и с механическими повреждениями.
Выделяют 5 самых распространенных триггеров:
Инфекции.
 Бактериальные и вирусные инфекции, поразившие ротовую полость, горло, либо весь пищевод могут вызвать боль во время глотания. Например, острый или хронический стоматит, тонзиллофарингит делают процесс сокращения мышц глотки и верхней части пищевода очень болезненным.
Бактериальные и вирусные инфекции, поразившие ротовую полость, горло, либо весь пищевод могут вызвать боль во время глотания. Например, острый или хронический стоматит, тонзиллофарингит делают процесс сокращения мышц глотки и верхней части пищевода очень болезненным.
Наличие инородного тела.
Если боль в пищеводе появляется при прохождении пищи, а не во время сглатывания, то с большей долей вероятности причиной является застрявшее инородное тело. Посторонние предметы или частички твердой пищи, не достигшие желудка, могут частично или полностью блокировать прохождение пищи по пищеводу.
На присутствие инородного тела может указывать такой дополнительный симптом, как затруднение дыхания. Острые предметы (например, рыбные кости) могут расцарапать мягкие стенки пищевода, что также сделает процесс прохождения пищи болезненным.
Воспаление надгортанника (эпиглоттит) и воспаление пищеводной трубки (эзофагит) — довольно распространенные причины боли в пищеводе при глотании пищи. Дополнительно больной может замечать у себя дисфагию (нарушение процесса глотания), отхаркивание гноя. Как устранить боль в пищеводе при глотании, причины которых уже ясны, рассмотрим далее.
Гастроэзофагеальная рефлюксная болезнь.
Но самой распространенной причиной того, почему болит пищевод при приеме пищи, является именно рефлюксная болезнь. Неприятные ощущения возникают из-за регулярной регургитации желудочного содержимого, в том числе кислоты в дистальную часть пищеводной трубки. На ранних стадиях заболевания неприятные симптомы могут ощущаться только по утрам: появляется даже при глотании слюны боль в пищеводе.
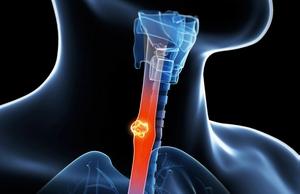
Опухоли, раковые заболевания.
К счастью, злокачественные заболевания не являются распространенной причиной отклонения. Тем не менее, если чувствуется как что-то давит в пищеводе при глотании (возможно даже без острой боли), то необходимо обратиться к онкологу.
Вполне вероятно, что нормальному прохождению пищи мешает доброкачественная или злокачественная опухоль на стенке пищеводной трубки. На рак может указывать внезапная потеря веса. В зоне риска находятся курильщики, а также люди, страдавшие от других типов онкологических заболеваний.
Спазм пищевода, кардиоспазм: симптомы, признаки
Какие существуют симптомы спазма пищевода? Клиническая картина эзофагоспазма характеризуется дисфагией и загрудинной или эпигастральной болью.
Чаще наблюдается интенсивная боль, которая локализуется в области грудины или в эпигастральной области. Боль иррадиирует по передней поверхности грудной клетки вверх до шеи, в плечи, в нижнюю челюсть. Боль начинается спонтанно, а также при проглатывании слюны или пищи, может длиться несколько часов или внезапно прекратиться от проглатывания глотка теплой жидкости. Периодичность появления болей различная: иногда спазмы пищевода появляются несколько раз во время приема пищи, а в других случаях – несколько раз в месяц. Часто наблюдаются случаи развития спазма пищевода в момент сильных переживаний, волнений, нервно-психических стрессов. Иногда загрудинная боль при эзофагоспазме напоминает боль при приступах стенокардии. Может наблюдаться парадоксальная дисфагия, при которой твердая пища проходит лучше, чем жидкая. В конце приступа нередко возможно срыгивание небольшим количеством слизи.
Спазм пищевода может продолжаться от нескольких секунд до многих часов. В некоторых случаях выше спастического сокращения развивается дилятация пищевода. При кардиоспазме иногда наблюдается дилятация (расширение) всего пищевода, которая может сопровождаться рвотой съеденной пищи. Так называемая пищеводная рвота отличается от желудочной тем, что наступает вскоре после еды, и рвотные массы состоят из только что съеденной пищи и не содержат желудочного сока (пепсина и соляной кислоты). Под влиянием тех или иных жизненных условий спазмы пищевода могут периодически повторяться.
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Какие методы диагностики применяются при спазме пищевода?
- Эндоскопия. Эндоскопическое исследование пищевода и желудка называется гастроэзофагоскопией. Врач вводит пациенту в пищевод через рот специальный прибор – эндоскоп, представляющий собой гибкую трубку с видеокамерой и источником света на конце.
- Биопсия. Иногда во время эндоскопии врач обнаруживает на слизистой оболочке пищевода подозрительные участки. Можно получить из них фрагмент ткани при помощи специального инструмента и отправить в лабораторию для исследования под микроскопом.
- Рентгеноконтрастное исследование. Пациенту дают выпить раствор контрастного вещества и делают рентгеновские снимки пищевода. Контраст остается на стенках органа, благодаря чему на снимках хорошо видны его контуры.
- Манометрия пищевода (эзофагоманометрия). Это специальное исследование, во время которого измеряют сокращения стенки пищевода, когда пациент глотает воду. Можно проводить манометрию нижнего, верхнего пищеводного сфинктера, тела пищевода.
- Суточная рН-метрия. Процедура, которая помогает определить, попадает ли кислое желудочное содержимое в пищевод (происходит ли желудочно-пищеводный рефлюкс).
Особенности диагностики
При появлении неприятных симптомов эзофагита необходимо обратиться к терапевту или врачу-гастроэнтерологу. Специалист проведет осмотр, задаст ряд вопросов, проанализирует жалобы и соберет анамнез
Важно рассказать о перенесенных заболеваниях, хронических недугах, принимаемых лекарствах, образе жизни и режиме питания. Если у вас есть результаты предыдущих обследований желудочно-кишечного тракта, необходимо взять их с собой, это упростит задачу постановки диагноза.
Даже на этапе первичного приема специалист может определить форму болезни, дать подробные рекомендации для облегчения состояния
Однако важно также выявить степень поражения слизистой, причины недуга. В большинстве случаев показано дополнительное исследование:
-
эндоскопия: позволяет оценить изменения слизистой оболочки. При этой процедуре эндоскоп (гибкая тонкая трубка) вводится в полость пищевода. Оптическая система позволяет увидеть структуру и состояние тканей в режиме реального времени, картинка будет выведена на монитор;
-
эзофагоманометрия: дает возможность увидеть нарушения моторных функций пищевода. Эта процедура состоит во введении зонда через носоглотку в пищевод. Зонд снабжен датчиками давления, что позволяет оценить сокращение мышц, сделать выводы о том, насколько они скоординированы с работой сфинктеров, обнаружить спазмы и пр.;
-
рентгенография верхних отделов желудочно-кишечного тракта: процедура проводится с контрастированием. Она необходима для диагностики язв, результаты необходимы для выбора тактики лечения эрозивного эзофагита, некротических изменений пищевода.
В некоторых случаях требуется гистологическое изучение тканей слизистой. Это целесообразно при подозрении на онкологические заболевания. В этом случае врач осуществляет забор части материала с помощью эндоскопии. Результаты лабораторного исследования будут готовы через несколько дней.
В диагностике эзофагита большое значение имеет выявление первопричины
Если источником воспаления выступила инфекция, важно определить ее вид и правильно подобрать терапию. Это позволит быстрее справиться с последствиями заражения.
Что важно для пациента?
- боли за грудиной и в области сердца могут быть следствием стенокардии или инфаркта миокарда — состояний, напрямую угрожающим жизни человека;
- при возникновении болей в грудной клетке необходимо как можно скорее обратиться за медицинской помощью к квалифицированным специалистам, так как промедление в этой ситуации может стоить человеку жизни;
- принимать решение о сердечной или несердечной причине болей в груди может только врач-кардиолог после проведения необходимого обследования;
- лечение пациентов с ишемической болезнью сердца должно производиться только в кардиологическом отделении стационара, оснащенном палатой интенсивной терапии.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ – зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Возможные причины дискомфорта
Дискомфорт и боли при глотании возникают при:
- давлении других органов брюшины на пищевод;
- наличии опухолей на пищеводной трубке, вызывающих ее сужение;
- возникновении грыжи пищевого отверстия диафрагмы;
- эзофагите;
- рефлюкс-эзофагите;
- парезе или разрыве органа;
- термическом или химическом ожоге слизистых органа;
- ахалазии кардии;
- попадании в пищеводную трубку инородных тел;
- травматическом повреждении стенок трубки;
- беременности, особенно на последнем триместре.
Если болит пищевод, наблюдается затрудненное прохождение пищи, причиной может быть спазм мышц в этой области. Это происходит вследствие приема горячей или твердой пищи, во время стресса. Спастическое сокращение мышц возникает на фоне воспаления на пищеводной трубке и невралгии, при отравлении алкоголем и лекарствами. Причины могут иметь и воспалительный характер, когда спазм провоцируют такие инфекционные болезни, как ботулизм, корь, дифтерия и скарлатина.
К «сердечным» болям относятся:
- Боли при ишемической болезни сердца (стенокардии). Причиной этих болей является кислородное «голодание» клеток сердца при увеличении нагрузки на него. Недостаток поступления кислорода вызван сужением сосудов, питающих сердце, из-за отложения на их стенках жироподобных скоплений (атеросклеротических бляшек), в результате чего они теряют способность к расширению и обеспечению адекватного потребностям сердца кровотока. Такая боль, как правило, возникает при физической нагрузке или психоэмоциональном напряжении, имеет давящий или сжимающий характер, чаще локализуется за грудиной, реже в левой половине грудной клетки, снимается (купируется) приемом нитропрепаратов либо при прекращении нагрузки, носит кратковременный характер (несколько минут).
- Боли при инфаркте миокарда. Их характер сходен с болями при стенокардии, но они, как правило, более продолжительны, могут сопровождаться одышкой, холодным потом, не купируются приемом нитроглицерина. Причиной таких болей является закупорка кровяным сгустком (тромбом) одной или нескольких артерий, кровоснабжающих сердце.
- Боли, подобные стенокардическим, могут возникать и при ряде других состояний, характеризующихся увеличением нагрузки на сердечную мышцу: к примеру при гипертоническом кризе, пороках сердца (аортальный стеноз), гипертрофической кардиомиопатии. В таких случаях причиной болей является перегрузка сердца при достаточном кровоснабжении.
- Кардиалгии — боли в сердце, не связанные ни с ишемией, ни с перегрузкой миокарда, а возникающие при наличии минимальных структурных изменений в сердце, чаще врожденных (дополнительные хорды левого желудочка, пролапс митрального клапана), либо при нарушении регуляции его деятельности посредством нервной системы (вегето-сосудистая дистония).
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Диагностика
Диагностика проводится с целью дифференцировать эзофагит от заболеваний со схожей симптоматикой, а также выявить причину развития болезни. Легче всего осуществляется постановка диагноза для острого заболевания: пациенты жалуются на специфическую боль. Жжение за грудиной (изжога) – это типичный симптом для воспаления пищевода, который заставляет пациента обратиться к врачу-гастроэнтерологу. Врач проводит опрос, выясняя возможные причины развития болезни, осмотр, а затем назначает дополнительные обследования.
В рамках диагностики эзофагита применяются такие методы:
- Эндоскопическое исследование пищевода (эзофагоскопия). Исследование позволяет выяснить степень повреждения слизистой, локализацию дефектов.
- Биопсия. Забор биологического материала происходит во время эндоскопии. Гистологическое обследование позволяет определить характер изменения слизистой, выявить неопластические процессы, эозинофильный эзофагит.
- Для диагностики нарушений моторной функции пищевода назначают эзофагоманометрию.
- Рентгеновское исследование пищевода. Исследование используется для выявления стеноза, дивертикулов, грыжи пищеводного отверстия диафрагмы.
- Суточная рН-метрия для выявления рефлюксной болезни, как причины эзофагита.
По результатам обследования лечащий врач выбирает тактику лечения.
Наши врачи

Игнатова Татьяна Михайловна
Врач-гепатолог, гастроэнтеролог, доктор медицинских наук, врач высшей категории
Записаться на прием
Павлова Надежда Михайловна
Врач — гастроэнтеролог, кандидат медицинских наук
Записаться на прием

Харламенков Евгений Алексеевич
Врач — гастроэнтеролог
Стаж 8 лет
Записаться на прием

Демборинский Олег Иванович
Заведующий консультативно-диагностическим отделением, врач гастроэнтеролог, кандидат медицинских наук, врач высшей категории
Стаж 29 лет
Записаться на прием

Щербенков Игорь Михайлович
Врач — гастроэнтеролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием

Подистова Елена Анатольевна
Врач — гастроэнтеролог, врач высшей категории
Стаж 31 год
Записаться на прием

Стасева Ирина Вячеславовна
Врач — терапевт, гастроэнтеролог, кандидат медицинских наук
Стаж 20 лет
Записаться на прием
Лечение
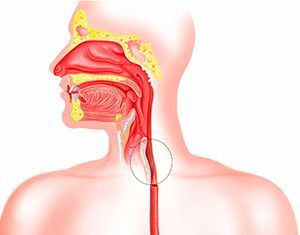
Лечение эзофагита определяется его причиной и степенью тяжести. Если эзофагит вызван химическим или термическим ожогом, то требуется госпитализация. Острую форму заболевания лечат медикаментами, отказом от пищи на 1-2 дня, а также соблюдением диеты.
Если у пациента развивается эзофагит инфекционной природы, то требуется терапия, направленная на уничтожение инфекционных агентов: антибактериальные, противогрибковые или противовирусные препараты. При рефлюксном эзофагите назначаются антисекреторные, антацидные препараты, прокинетики.
При выраженном болевом синдроме назначают обезболивающие препараты. При развитии флегмоны или абсцесса – хирургическое лечение.
Терапия хронического эзофагита предполагает устранение причины его возникновения. Остальные назначения идентичные: диета, медикаментозное лечение, отказ от вредных привычек. Некоторым пациентам показаны физиотерапевтические процедуры.
Прогноз благоприятный для эзофагита легкой и средней тяжести. Успех терапии во многом зависит от соблюдения рекомендаций по питанию и образу жизни. Специфической профилактики возникновения болезни не существует. Профилактика рецидива после успешного лечения – это соблюдение основных рекомендаций, которые врач дает после выздоровления.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Гастроскопия (видеоэзофагогастродуоденоскопия) | 6 000 |
| Колоноскопия (видеоколоноскопия) | 7 000 |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Рентгеноскопия и рентгенография желудка | 4 800 |
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Пищевод Барретта
2.Самые распространенные заболевания пищевода
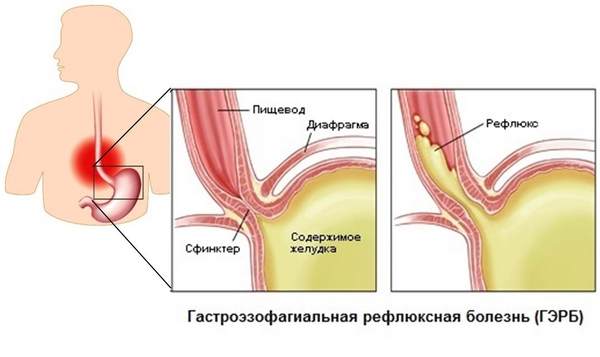
- Изжога. Изжога случается при неполном закрытии нижнего пищеводного сфинктера. В результате этого кислое содержимое желудка попадает в пищевод. Это называется рефлюкс. Такой рефлюкс может стать причиной изжоги, кашля или охриплости, или не вызвать вообще никаких симптомов.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Если рефлюкс происходит часто или сопровождается неприятными симптомами, это называется ГЭРБ.
- Эзофагит. Эзофагит — это воспаление пищевода. Эзофагит может быть связан с раздражением пищевода как в результате рефлюкса, так и при воздействии инфекции.
- Пищевод Баррета. Регулярный рефлюкс желудочной кислоты вызывает раздражение пищевода, в результате чего могут произойти изменения структуры его нижней части. В очень редких случаях пищевод Баррета прогрессирует до рака пищевода.
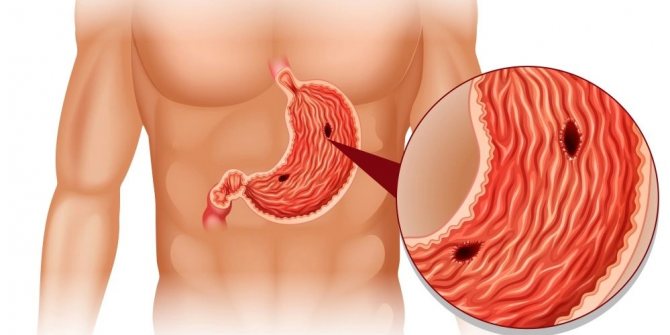
- Язва пищевода. При язве пищевода образуются эрозии в области слизистой оболочки пищевода. Это часто является причиной хронического рефлюкса.
- Стриктуры пищевода, или сужение пищевода. Хроническое раздражение от рефлюкса является обычной причиной стриктур пищевода.
- Ахалазия пищевода. Ахалазия – редкое заболевание, при котором нижний пищеводный сфинктер не расслабляется. Затрудненное глотание и срыгивание пищи — наиболее частые симптомы болезни.
- Рак пищевода. Рак пищевода – серьезное заболевание, которое, впрочем, встречается не так часто. Факторами риска для развития рака пищевода является курение, алкоголизм и хронический рефлюкс.
- Синдром Маллори-Вейса, или желудочно-пищеводный разрывно-геморрагический синдром развивается, когда происходят разрывы на поверхности пищевода при частой рвоте. Такие разрывы сопровождаются внутренним кровотечением и последующей рвотой с кровью.
- Варикозное расширение вен пищевода. У людей с циррозом печени вены в пищеводе могут увеличиваться и выступать. Такие вены могут стать причиной опасного для жизни кровотечения.
- Кольцевидные образования в нижних отделах пищевода. Это доброкачественное скопление ткани в виде кольца вокруг нижнего конца пищевода. Как правило, эти кольца не вызывают никаких симптомов, но в некоторых случаях могут стать причиной трудностей при глотании.
- Скопление ткани в верхней части пищевода. Заболевание, развивающееся по аналогии с кольцевидными образованиями в нижней части пищевода, которое также обычно не вызывает неприятных симптомов.
- Синдром Пламмера-Винсона. Это заболевание пищевода, сопровождающееся хронической железодефицитной анемией, кольцевидными образованиями в верхней части пищевода и затрудненным глотанием. Терапия железа и расширение тканей пищевода – основные методы лечения болезни.
Диагностика повреждения пищевода
Наибольшее значение в диагностике заболеваний пищевода имеют три метода — рентгенологическое исследование, эзофагоскопия и изучение моторики. Основным методом является рентгенологическое исследование, которое должно предшествовать остальным. Исследование начинают с рентгеноскопии, обязательно дополняя его рентгенографией. В случае необходимости прибегают к рентгенокинематографии и томографии. Эзофагоскопию следует предпринимать в тех случаях, когда необходимо уточнить диагноз, например, при раке пищевода необходимо взять кусочек опухоли для гистологического исследования.
Кроме того, следует сделать мазок для изучения цитологической картины, что в ряде случаев позволяет уточнить диагноз даже при отрицательном результате гистологического исследования. К эзофагоскопии прибегают также в лечебных целях для извлечения инородных тел и бужирования стриктур пишевода. Эзофагоскопию выполняют как жестким эзофагоскопом (Брюнингса, Фриделя и др.), так и гибким с волоконной оптикой. Для диагностики рациональнее применять гибкий инструмент, в то время как для бужирования необходим жесткий.
Изучение моторики пищевода является важным дополнительным методом диагностики ряда доброкачественных заболеваний — кардиоспазма, грыжи пищеводного отверстия диафрагмы и др. Моторику пищевода изучают чаше всего методом «открытых катетеров» или с помощью баллончиков. Одновременно определяют кислотность среды, что необходимо при диагностике рефлюкс-эзофагита. Практически нельзя лечить кардиоспазм на современном уровне, не контролируя результаты лечения записью моторики пищевода и внутрипищеводного давления.