Дисфункция височно-нижнечелюстного сустава
Содержание:
- Причины заболевания
- Симптомы подагры
- Правила проведения миогимнастики
- Профилактические меры
- Другие заболевания из группы Болезни зубов и полости рта:
- Лечение артроза ВНЧС
- Симптомы и лечение ревматоидного артрита
- Способы лечения
- Online-консультации врачей
- К каким докторам следует обращаться если у Вас Артроз височно-нижнечелюстного сустава:
- Общая информация
- Клинические формы плечевого артрита
- 1.Когда ставится диагноз «плечелопаточный периартроз»?
Причины заболевания
Существует большое количество причин заболевания артрозом ВНЧС, их возникновение приводит к патологическим изменениям тканей. Артроз, остеоартроз ВНЧС проявляется не только при наличии изменений локального характера, но и при общих патологических процессах (инфекции, патологии эндокринной системы, различного рода травмы).
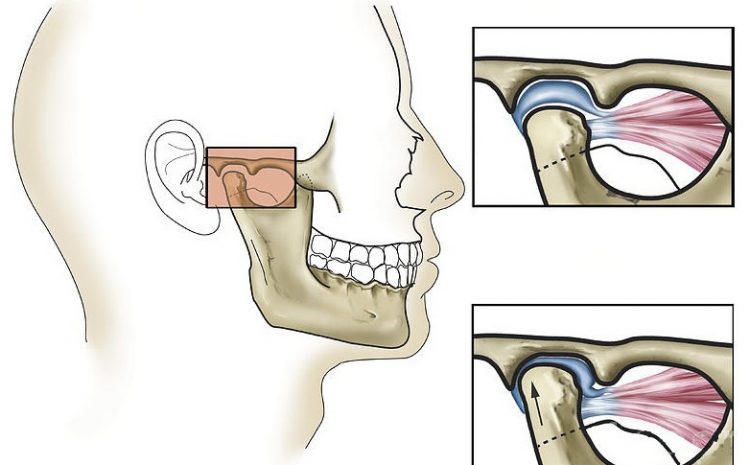
Заболевание может развиваться в силу множества факторов
Причины болезни:
- частые суставные воспаления (артриты);
- нагрузка на челюсть;
- патологии прикуса;
- наследственность;
- продолжительное отсутствие боковых моляров;
- подверженность зубов стиранию;
- бруксизм;
- патологии щитовидки.
Watch this video on YouTube
Симптомы подагры
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Правила проведения миогимнастики
К выполнению упражнений специалисты предъявляют следующие правила и требования:
- Необходимость следить за интенсивностью мышечных сокращений — она должна находиться в физиологических пределах
- Достижение максимальной амплитуды мышечных сокращений
- Постепенность наращивания длительности и скорости мышечных сокращений
- Необходимость повторов мышечных сокращений при выполнении упражнений до возникновения чувства несильной усталости
- Необходимость небольших пауз между последовательными мышечными сокращениями
Упражнения миогимнастики могут выполняться с применением специальных аппаратов.
Профилактические меры
Для этой болезни профилактика сводится к следующим мерам:
- Улучшить качество съедаемой пищи;
- Исключить вредные привычки;
- Усилить активность;
- Выполнять гигиену рта;
- Своевременное проведение санации, работа над дефектами прикуса;
- Регулярные посещения стоматолога.
Артрозы суставов челюстей довольно распространены. На ранних стадиях болезнь прекрасно поддается лечению. Если же пренебрежительно относиться к своему состоянию, результат воздействия будет далеко не столь эффективен.
Предупредить болезнь любому под силу. Посещения стоматолога помогут вовремя определить дисфункцию сустава и подготовить план лечения. Если болезнь принимает достаточно серьезный поворот, для выздоровления потребуется хирургическое вмешательство. Благодаря использованию современных методик лечение протекает достаточно несложно и без боли.
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остеомиелит |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова — Годона |
| Черный («волосатый») язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эпидемический паротит у детей |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |
Лечение артроза ВНЧС
При диагнозе артроз ВНЧС лечение проводит ортопед. Только современный подход и комплексные процедуры помогут быстро избавиться от заболевания. На первом этапе специалист установит основные причины, в результате которых произошла перегрузка сустава челюсти. На основании этих данных будет определен эффективный метод лечения.
Основой успешного лечения является первостепенное устранение факторов, в результате которых происходит перегрузка сустава и развивается артроз ВНЧС. Для иммобилизации челюсти врачи используют комплекс ортопедических мероприятий.
Далее врач выполняет пришлифовку зубов, которая позволяет нормализовать окклюзию. Нормализация окклюзии необходима для должного контакта между зубами, чтобы снизить их стираемость, убрать давление на сустав и обеспечить правильное пережевывание пищи и разговорный процесс. Если одной шлифовкой зубов не обойтись, то врачи изготавливают и в последующем устанавливают зубные коронки, при тяжелых случаях может потребоваться установка протезов.
При зубочелюстных аномалиях, в результате которых стираемость зубов приобретает патологический характер, а межальвеолярная высота уменьшается, лечение продолжительное и заключается в ношении специальной каппы на протяжении 2-4 месяцев.
После устранения всех зубочелюстных аномалий, в том числе исправления прикуса и установки протезов или коронок, специалист назначает комплекс физиологических упражнений, которые помогут нормализовать жевательную способность челюсти. Довольно часто при физиотерапии назначают электрофорез, лечение грязями, парафинотерапию, массаж и прочее. Максимальный эффект дает комплексное проведение подобных процедур. После того как лечение было выполнено, а острые боли ушли, пациент остается под постоянным наблюдением у специалиста в течение 1 года (минимум).
Симптомы и лечение ревматоидного артрита
Способы лечения
Диагностикой и лечением артроза челюстного сустава занимается врач-ортодонт или гнатолог. Именно эти медицинские работники могут определить первичные признаки артроза челюсти и направить пациента на необходимые диагностические процедуры, устанавливая при этом наличие нарушения прикуса или соприкосновения зубов верхней и нижней челюсти.
В редких случаях, дополнительно может потребоваться обращение к стоматологу-ортопеду.
Лечебная физическая культура (ЛФК)
Применение гимнастических упражнений обеспечивает возможность сохранения мимической подвижности, а также позволяет сохранить разборчивость речи и способствует укреплению челюстного аппарата.
Систематическое выполнение комплекса упражнений, разработанного с учетом особенностей течения недуга, способствует правильному распределению нагрузок, что тормозит разрушение и сокращает интенсивность проявления симптоматической картины.
Медикаментозное лечение артроза челюстного сустава
Лечение с использованием лекарственных препаратов проводится преимущественно в условиях стационара. Однако, на дому допускается прием назначенных врачом обезболивающих препаратов, а также использование местных медикаментов разогревающего и анальгезирующего типа.
В целях купирования воспаления и улучшения подвижности челюсти, используются нестероидные противовоспалительные средства (НВПС), которые могут вводиться в организм как внутривенно, так и перорально, например, с применением препарата повышенной эффективности «Артрадол».
Дополнительно используются обезболивающие, глюкортикостероиды, антибиотики и хондропротекторы.
Длительность и частотность прима медикаментозной терапии определяется лечащим врачом. В целях достижения максимально эффективного результата, прием препаратов сочетается с прочими методами.
Физиотерапия в лечении артроза челюстного сустава
Физиотерапевтическое лечение реализуется при условии грамотно подобранной медикаментозной терапии и различного рода ортодонтическими мероприятиями.
В целях устранения болевых ощущений без операции, применяются такие методики, как:
- воздействие ультразвуком/лазером/микроволнами;
- электрофорез;
- фонофорез;
- лечебные грязи;
- выполнение миогимнастики;
- посещение курса массажа.
Все процедуры направлены преимущественно на улучшение обменных процессов и способствуют их нормализации.
Хирургическое вмешательство, как метод радикального лечения
Назначение оперативного лечения применяется в ситуации, когда консервативные методики оказываются не эффективными. В зависимости от степени запущенности патологии, могут применяться:
- закачка жидкости, имитирующей здоровую суставную;
- протезирование мениска с использованием хрящевой ткани ушной раковины;
- частичное или полное протезирование.
Online-консультации врачей
| Консультация пластического хирурга |
| Консультация психолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация диетолога-нутрициониста |
| Консультация гастроэнтеролога детского |
| Консультация андролога-уролога |
| Консультация проктолога |
| Консультация косметолога |
| Консультация пульмонолога |
| Консультация офтальмолога (окулиста) |
| Консультация доктора-УЗИ |
| Консультация онколога-маммолога |
| Консультация психоневролога |
| Консультация нарколога |
| Консультация нейрохирурга |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
К каким докторам следует обращаться если у Вас Артроз височно-нижнечелюстного сустава:
Стоматолог
Ортодонт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Артроза височно-нижнечелюстного сустава, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Общая информация
Артроз – это хронический, длительно текущий процесс, затрагивающий не только суставы. По мере его прогрессирования дистрофические и дегенеративные изменения и вспомогательный аппарат. В процессе пациент сталкивается с воспалением хрящевой и костной ткани, капсулы сустава и околосуставной сумки, а также контактирующих с ними мышц, связок и подкожной клетчатки.
Вне зависимости от локализации патологический процесс проходит по единой схеме. Сначала в толще ткани нарушается баланс между процессами роста и разрушения хряща, и равновесие смещается в пользу дистрофии и обратного развития (дегенерации). В это время происходят незаметные глазу изменения в микроструктуре хряща, что приводит к его истончению и растрескиванию.
По мере прогрессирования болезни сустав теряет свою эластичность и становится более плотным. Это снижает его способность к амортизации, скорость повреждения тканей постоянно нарастает вследствие вибрации и микротравм при движениях. Истончение хрящевой прослойки провоцирует активный рост костных структур, в результате чего на гладкой поверхности сустава появляются шипы и выступы – развивается остеоартроз. Движения становятся все более ограниченными и болезненными. Развиваются спазмы мышц, окружающих пострадавшую область, что усугубляет боль и деформирует конечность.
Клинические формы плечевого артрита
В течении разных клинических форм артритов есть свои особенности.
Острый гнойный плечевой артрит
Начинается и протекает остро, с выраженной лихорадкой, нарушением общего состояния, сильными воспалительными болями, отеком, покраснением околосуставных тканей. Состояние может быть тяжелым, осложняется распространением гноя на окружающие ткани и сепсисом. При гнойном артрите больному необходима экстренная медицинская помощь.
Посттравматический
Протекать посттравматический артрит плечевого сустава может остро и хронически. Если повреждение было закрытым, воспалительный процесс имеет асептический характер и со временем может проходить самопроизвольно. Но в некоторых случаях в сустав попадает инфекция и развивается гнойный воспалительный процесс, который может принимать хроническое течение. Требуется своевременное назначение активного лечения, а затем восстановительной терапии.
Инфекционный
Некоторые инфекционные заболевания сопровождаются поражением плечевого сустава. Так, при туберкулезе плечевой артрит начинается незаметно. Появляются умеренные болевые ощущения в одном из суставов, усиливающиеся при движении. Постепенно на стороне поражения развивается атрофия мышц, и одна рука выглядит тоньше другой. Нарушается суставная функция, могут развиваться свищи с выходом на поверхность кожи воспалительного экссудата. Течение длительное, поддается только специфической противотуберкулезной терапии.
Ревматоидный
При плечевом артрите ревматоидного происхождения редко происходит единичное поражение плечевого сочленения. Обычно аутоиммунный воспалительный процесс сначала развивается в мелких суставчиках, а затем уже происходит симметричное развитие плечевого артрита. Воспалительный процесс имеет волнообразный или непрерывно рецидивирующий характер, сопровождается болями, припухлостью при обострении и постепенным снижением функции плеча за счет склероза суставной капсулы и разрушения суставного хряща.
Ревматроидный артрит плечевого сустава может привести к разрушению суставного хряща
Реактивный
Развивается после перенесенных мочеполовых, кишечных или носоглоточных инфекций. Реактивный артрит начинается через неделю после перенесенной инфекции. Плечевые суставы поражаются редко (в 6% случаев). Появляется припухлость и болезненность, которая в большинстве случаев проходит самостоятельно за 1 – 1,5 месяца. Но иногда течение начинает принимать хроническую форму с волнообразным течением и развитием суставной тугоподвижности. При болезни Рейтера воспаление в плече сочетается с уретритом и поражением глаз.
Идиопатический
Развивается в основном у детей и подростков. Диагноз идиопатического воспаления ставится только поле исключения всех остальных суставных заболеваний. Точно причины данной патологии не установлены, но имеет значение наследственная предрасположенность ребенка. Девочки болеют чаще. Протекает заболевание волнообразно, с рецидивами и ремиссиями, часто является причиной ранней инвалидности ребенка.
Псориатический
Поражение плеча при псориазе возникает редко и носит асимметричный характер. Чаще всего заболевание развивается на фоне уже имеющихся характерных поражений мелких концевых суставов пальцев, ногтей и кожных высыпаний. Появляется некоторая припухлость и болезненность плеча. Нарушение движений вначале появляется за счет болевого синдрома. Особенностью плечевого артрита при псориазе является то, что он с трудом поддается лечению.
Подагрический
Плечевой артрит при подагре развивается редко. Гораздо чаще поражаются мелкие суставчики нижних конечностей. Но иногда на этом фоне начинается подагрическое воспаление в плече. Приступ связан с отложением в суставных и околосуставных тканях солей мочевой кислоты. Начинается он внезапно, часто ночью, сопровождается покраснением, отечностью тканей и сильными болями. Продолжается приступ но нескольких часов до нескольких дней, затем самопроизвольно проходит без каких-либо последствий. При повторяющихся приступах в плече развиваются дистрофические нарушения, формируется артроз с нарушением функции.
Деформирующий артрозоартрит
Заболевание может быть исходом большинства плечевых артритов, протекающих хронически с обострениями и ремиссиями. Постепенно происходит разрастание костной ткани с деформацией сустава и нарушением его функции. Проявляется ноющими болями и ограничением движений. Во время обострений боли усиливаются, в месте поражения появляется небольшая припухлость.
1.Когда ставится диагноз «плечелопаточный периартроз»?
Плечелопаточный периартроз – не обособленное заболевание, а, скорее, совокупность симптомов, связанных с болями в области плеча. Такой диагноз не включен в международную классификацию болезней. Тем не менее, характерная клиническая картина в совокупности с исключением прочих заболеваний плечевого сустава – частое явление, которое имеет свои особенности, требует специфического определения и тактики лечения.
Болезненность в области плеча при поднятии и отведении назад руки сопровождает целый ряд заболеваний плечевого сустава. Плечелопаточный периартроз диагностируется, когда собственно суставные поверхности остаются здоровыми. При этом дегенеративные изменения затрагивают околосуставные ткани: связки, мышцы, сухожилия, суставную капсулу, синовиальную оболочку. Этот дифференциально-диагностический признак считается в ортопедии определяющим при исключении артрита плечевого сустава и указывает на патологию, называемую «периартроз».