Биопсия лимфатических узлов
Содержание:
- Возможные осложнения, вызываемые имплантацией зубов
- Как подготовиться к биопсии?
- Только врач вылечит геморрой!
- Симптомы опухолей слюнных желез
- Симптомы
- Лечение
- 1. Появление сосудов на ногах – проблема косметическая или медицинская? Врожденная или приобретенная?
- Почему болит зуб под коронкой?
- Клиническая картина сиаладенита
- Деформация подкожного жира
- Лечение карбункула
- Причины возникновения психосоматических заболеваний
- Когда же обратиться к врачу?
Возможные осложнения, вызываемые имплантацией зубов
Осложнения, связанные с имплантацией зубов, можно разделить на две группы:
- Осложнения при имплантации зубов, то есть в процессе самой операции
- Осложнения после имплантации зубов, то есть в послеоперационный период
- Осложнения при имплантации зубов (в процессе операции):
- Проникновения бора за границы верхнечелюстной пазухи или боковых/нижних слоев нижней челюсти (пенетрация)
- Травма нижнелучкового нерва в результате повреждения стенки челюстного канала
- Кровотечение
- Перегрев костных тканей в результате их механической обработки
- Недостаточная первичная фиксация имплантанта
Интересный факт Чаще всего подобные осложнения объясняются недостаточной квалификацией врача-стоматолога, некорректной диагностикой и т.п. Однако современное оборудование и новейшие компьютерные технологии помогают свести риск подобных осложнений к минимуму даже для неопытного врача-стоматолога.
Зубной имплант
Осложнения после имплантации зубов (в послеоперационный период):
- Гематомы
- Кровотечение
- Расхождения швов
- Воспалительные процессы в мягких тканях, окружающих челюсть
- Болевые ощущения в области имплантанта
Подобные осложнения чаще всего объясняются некоторыми особенностями организма пациента, осложнениями, возникшими во время самой операции, либо в результате нарушения пациентом рекомендаций врача в послеоперационный период.
Спустя некоторое время после операции возможны также осложнения в период репаративной регенерации костной ткани вокруг имплантанта.
К числу таких осложнений относят:
- периимплантит
- отторжение имплантатов
Периимплантит (воспаление костной ткани, окружающей имплантант) является наиболее частым осложнением в период приживления имплантанта.
Причинами, приведшими к периимплантиту, могут стать:
- образование гематомы над заглушкой внутрикостного элемента имплантата и ее нагноение
- некорректно проведенная операция (в частности — неправильное препарирование костного ложа и закрытие операционной раны)
- плохое состояние ротовой полости
Лечение периимплантита состоит в удалении гематомы, гнойника и других причин воспаления, общее лечение пациента, улучшение гигиены полости рта.
Если лечение не принесло результата, то имплантант рекомендуется удалить.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Отторжение имплантанта
Отторжение имплантатов в настоящее время встречается крайне редко, так как материал имплантата (чаще всего титан) является биологически инертным веществом.
Отторжение имплантантов чаще всего возникает в результате развития воспаления и в этом плане похоже на периимплантит.
Причинами отторжения имплантатов могут стать:
- перегрев (ожог) костной ткани во время проведения, что приводит к образованию грануляций, которые не дают возможности вживления имплантата в костную ткань
- остеопороз (истончение костной ткани), вызванный нарушения кровоснабжения, в результате чего костная ткань не может нормально разрастись вокруг имплантата
В случае если наблюдается отторжение имплантата, его также приходится удалять.
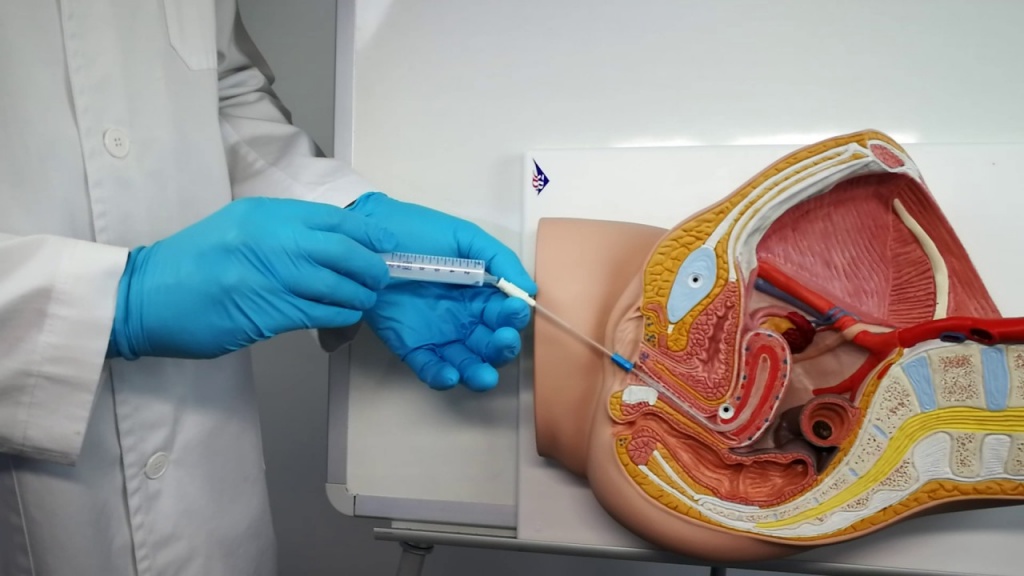
Как подготовиться к биопсии?
Подготовка к процедуре включает в себя предварительную диагностику лечащим врачом физиологических и патологических отклонений пациента, таких как, беременность, аллергия, хронические болезни, а также сбор информации о принимаемых лекарствах и БАДов. Иногда рекомендуется прекратить прием медикаментов для разжижения крови и против воспаления за неделю до операции.
Открытая биопсия предполагает отказ от еды и питья после в ночь перед плановым хирургическим вмешательством. Если не соблюдать эти условия, наркоз может подействовать внезапно или так и не подействовать.
Биопсия выполняется с использованием общего и местного наркоза, что позволяет подготовиться к операции без дополнительных усилий.
Показания
- Воспалительные процессы узла невыясненного характера, которые возникают систематически;
- Отсутствие желаемых результатов консервативного лечения при увеличении шейных лимфатических узлов;
- Новообразования или метастазы узлов.
Противопоказания
- в шейном отделе;
- Нарушения свёртываемости крови;
- Местные гнойные процессы.
Только врач вылечит геморрой!
Поклонникам самолечения, а также тем, кто надеется, что геморроидальные узлы рассосутся самостоятельно, следует помнить, что без квалифицированной терапии болезнь продолжит прогрессировать и, скорее всего, перейдёт в хроническую форму.
Некоторые больные геморроем, решая к какому врачу обращаться, выбирают всевозможных народных целителей, способных снять болезненные ощущения, не устраняя причину проблемы. За время, потраченное на псевдолечение, болезнь достигает последней, четвертой стадии, при которой выпадение узлов происходит при любом, даже самом слабом, физическом напряжении, а резкая невыносимая боль становится постоянным спутником пациента.
Для того, чтобы этого не произошло, лечитесь только в высококлассных клиниках у дипломированных проктологов, за спиной которых классическое медицинское образование, огромный опыт и колоссальные возможности современной медицины.
А чтобы выбрать лучшую клинику и найти, какой врач лучше всех справится с вашим геморроем – конечно же, стоит прислушаться к отзывам других пациентов и доверить своё здоровье только хорошо зарекомендовавшим себя лечебным учреждениям. Несомненно, сеть клиник «УРО-ПРО» — одно из таких!
Запишитесь на прием
Запишитесь на прием, позвонив по телефону
8 (862) 266-00-72
или заполнив форму online.
Закажите звонок ← Наши специалисты могут перезвонить Вам в удобное для Вас время. Звонок бесплатный!
Симптомы опухолей слюнных желез
Доброкачественные опухоли
Из доброкачественных опухолей слюнной железы чаще всего встречается смешанная опухоль, или полиморфная аденома. В основном она располагается в околоушной железе, хотя может поразить и подъязычную, поднижнечелюстную и малые железы в щечной области. Растет опухоль очень медленно, несколько лет, и за долгий срок вполне может достигнуть значительных размеров, став причиной асимметрии лица. Боли при полиморфной аденоме не бывает, парез лицевого нерва отсутствует. В 6% случаев есть вероятность малингизации аденомы, а после удаления она иногда рецидивирует.
Еще одна доброкачественная опухоль – это мономорфная аденома, чаще всего локализующаяся не в самих слюнных железах, а в их выводных протоках. Клинически она протекает как полиморфная аденома.
Из эпителиальных опухолей еще встречаются аденолимфомы, поражающие обычно околоушную слюнную железу и непременно сопровождающиеся реактивным воспалением.
Иногда в слюнных железах развиваются не эпителиальные, а соединительнотканные опухоли, однако это случается намного реже. В детстве это в основном ангиомы: гемангиомы и лимфангиомы. В любом возрасте встречаются липомы и невриномы. Неврогенные опухоли обычно развиваются в околоушных слюнных железах, так как они исходят из ветвей лицевых нервов.
Опухоль слюнной железы
Если опухоль принадлежит к глоточному отростку околоушной железы, то возможен тризм, оталгия и дисфагия.
Промежуточные опухоли
Ацинозноклеточные, мукоэпителиальные (мукоэпидермоидные) опухоли и цилиндромы характеризуются местно-деструирующим инфильтративным ростом, так что их относят к промежуточным новообразованиям. Из них цилиндромы обычно поражают малые слюнные железы, а остальные – околоушные слюнные железы.
Обычно промежуточные опухоли развиваются не слишком быстро, однако при определенных обстоятельствах приобретают все черты злокачественных опухолей, в том числе ускоренный рост, склонность к частым рецидивам и метастазирование в кости и легкие.
Злокачественные опухоли
Такие опухоли могут возникать первично, а могут развиваться их промежуточных и доброкачественных опухолей слюнных желез.
Злокачественные опухоли слюнных желез представлены саркомами и карциномами. Для них характерно очень быстрое увеличение в размерах и инфильтрация в расположенные рядом мягкие ткани (мышцы, слизистую и кожу). Иногда кожа над пораженной железой изъязвляется или краснеет. Для злокачественных опухолей характерен парез лицевого нерва, боли, отдаленные метастазы, увеличенные регионарные лимфоузлы и контрактура жевательных мышц.
Симптомы
Очень часто у пациентов страдающих лимфомой неХоджкина нет никаких симптомов. Лимфому нередко обнаруживают, проводя обследования, связанные с другими заболеваниями, например, анализы крови или рентгенограмму лёгких. Это особенно характерно для пациентов с медленно прогрессирующей лимфомой неХоджкина.
Любой симптом, который наблюдается при лимфоме неХоджкина, могут вызывать и другие заболевания. Другими словами, у лимфомы неХоджкина нет специфических симптомов
Это является одной из причин, почему, устанавливая диагноз лимфомы неХоджкина, так важно проводить диагностические тесты
Симптомы можно разделить на четыре большие группы:
- Увеличение одного и более лимфоузлов
- Общие симптомы (симптомы общего плохого самочуствия)
- Симптомы, которые связаны с увеличением органов, поражённых лимфомой
- Симптомы, связанные с уменьшением количества клеток крови
Самый частый симптом в момент диагностирования лимфомы неХоджкина — безболезненный, увеличенный лимфоузел, диаметр которого обычно больше 1 см. Лимфоузлы чаще замечают на шее, в подмышечных впадинах и в паховых областях. Эти лимфоузлы обычно не вызывают боли или другие нарушения, только постепенно увеличиваются. У многих пациентов с агрессивной лимфомой неХоджкина (иногда – в случае медленно прогрессирующей лимфомы неХоджкина) в момент постановки диагноза обнаруживают увеличенные лимфоузлы.
Конечно, необходимо помнить, что у людей лимфоузлы увеличиваются очень часто и самая частая причина этого — инфекция. Однако увеличение лимфоузла, вызванное инфекцией, обычно кратковременно и исчезает после вылечивания инфекции.
Хотя самый частый симптом лимфомы неХоджкина в момент постановки диагноза — увеличенный лимфоузел, существуют также и другие симптомы:
- Общие симптомы (симптомы общего плохого самочуствия)
- Симптомы, которые связаны с увеличением органов, поражённых лимфомой
Общие симптомы являются неспецифическими и указывают на то, что челевек – нездоров. Общие симптомы, которые часто наблюдают в случае лимфомы неХоджкина:
- Периодическая лихорадка неясного происхождения (температура тела выше 38oC)
- Потливость ночью (вплоть до промокания ночной рубашки и простыней)
- Непланируемая потеря массы тела (более, чем 10% от массы тела за последние 6 месяцев)
- Длительная и выраженная усталость и слабость
- Сниженный аппетит
Первые три симптома – лихорадку, потливость ночью и потерю массы тела используют для классификации стадий лимфомы неХоджкина. Человеку, у которого наблюдают один и более из этих симптомов, к классификации стадии лимфомы присоединяют букву ‘’B. Например, стадия лимфомы неХоджкина IIB указывает, что у пациента наблюдается один или более из этих трёх симптомов, а стадия IIA указывает, что у пациента нет ни одного из этих симптомов. По этой причине эти три симптома нередко называются ‘B симптомы’.
Другие общие симптомы, которые можно наблюдать у пациентов с лимфомой неХоджкина:
- Одышка и кашель
- Постоянный зуд всего тела
Другие симптомы можно наблюдать, если лимфома затрагивает не только лимфоузлы, но и какой-то орган. Тогда наблюдают, главным образом, признаки нарушения работы этого органа. Например, лимфома желудка или кишечника может вызывать боли в животе, нарушения пищеварения, понос и др.
Лечение
Лечение зависит от основного процесса, первично возникшего в молочной железе, обычно лимфаденопатия вторична. При воспалении применяются антибиотики, нагноения вскрываются. При раковой опухоли проводится удаление их одним блоком с молочной железой и окружающими тканями, химиотерапия и локальное облучение.
Поражение злокачественными клетками лимфоузлов подмышечной зоны возможно при множестве новообразований, только адекватная диагностика и достаточный клинический опыт врача помогут выявить первопричину. Для лечения опухолевой патологии в Клинике Медицина 24/7 используются не только стандартные подходы, но и эксклюзивные методики, которыми владеют единицы российских специалистов.
1. Появление сосудов на ногах – проблема косметическая или медицинская? Врожденная или приобретенная?
Давайте по порядку. Часто в средствах массовой информации сосудистые звездочки позиционируются как первый этап какого-то серьезного заболевания. То есть, если у вас появились звездочки, то очень скоро вы столкнетесь с проблемами и заболеваниями вен, и даже с осложнениями. Однако это не верно, поскольку необходимо различать проблему косметическую и проблему медицинскую. Сосудистые звездочки могут быть у человека всю жизнь на одной или на обеих ногах и оставаться только косметической проблемой. Убирают их из эстетических соображений с помощью склеротерапии, лазерной коагуляции или радиочастотной облитерации (чаще всего используется комбинация этих методов), в зависимости от степени выраженности сосудов. Медицинская проблема – это варикоз, т.е. варикозное расширение, поражение магистральных поверхностных вен. Вот это уже может привести к очень неприятным последствиям, поэтому относиться к варикозу нужно со всей серьезностью медицинской проблемы. Хотя, разумеется, и эстетический вопрос небезразличен, особенно женщинам.
Врожденная или приобретенная это проблема? Большинство варикозов относится к врожденной (генетически детерминированной) патологии, которая начинает себя проявлять не с рождения, а в процессе жизнедеятельности. Вместе с тем, существует огромное количество внешних факторов, влияющих как на проявление такой наследственности, так и на появление приобретенных нарушений. В первую очередь, это беременность и роды, из-за гормонального влияния на стенки сосудов. Это также работа, подразумевающая продолжительное нахождение на ногах или длительное сидение, избыточный вес, ортопедические проблемы (особенно плоскостопие), регулярное длительное ношение высоких каблуков. Подчеркиваю, что только продолжительное нахождение на каблуках – в течение всего дня, причем стоя, может повлиять на развитие этой болезни.
Почему болит зуб под коронкой?
Скопление болезнетворного налета.
Налет
Гингивит и стоматиты, когда бактерии начинают атаковать десны и внутреннюю поверхность губ.
Стоматит
Пульпит и периодонтит из-за проникновения инфекции вглубь каналов.
Периодонтит
Киста зуба – гнойное воспаление достигло верхушки корня.
Киста зуба
Гранулема – новообразование у корневой части. Наиболее опасное осложнение, так как первые месяцы протекает практически бессимптомно, но в итоге приводит к воспалению надкостницы.
Гранулема
Почти все из перечисленных заболеваний легко выявляются на ранних стадиях с помощью рентгена или панорамной томографии. То же самое касается первопричины – не до конца запломбированные гуттаперчей каналы прекрасно просматриваются на снимках в виде узких полостей в корневой части зуба. Важна и плотность материала – если он окажется пористым, то возникновение инфекций – вопрос времени, независимо от качества самой коронки.
Рентгеновский снимок
Интересный факт У 60-70% пациентов проблема с пломбированием каналов возникает из-за врачебного недосмотра. Это гарантийный случай, и любая порядочная клиника обязуется исправить ошибку стоматолога бесплатно, даже если потребуется сложное лечение.
Вторая группа причин, из-за которых зуб под коронкой начинает болеть, это механическое повреждение корневого канала. Оно происходит в нескольких случаях:
- Травма стенок из-за слишком большого диаметра инструмента.
- Перегрев дентина после долгого контакта с бормашиной.
Штифт в зубе
Все три пункта – последствия ошибки врача, и также должны решаться по гарантии.
Последняя группа – обломки стоматологического инструмента, застрявшие между стенками коронок или внутри препарированного зуба. Инородное тело, даже в 1 мм диаметром, вызывает не только воспаление, но и сильный дискомфорт, который первое время может списываться на привыкание к протезу. Возникает проблема в таких обстоятельствах, как:
- Некомпетентные действия врача – когда хирург-стоматолог переусердствовал с прочисткой канала и сам того не подозревая сломал щуп.
- Старый или некачественный инструмент – винить доктора здесь не стоит, если речь о бюджетной или муниципальной клинике. Техническая база не везде обновляется вовремя, но дорогое заведение с хорошей репутацией уменьшает риски.
- Труднопроходимые каналы – самый опасный вариант, потому что физиология непредсказуема даже с рентгеном. Сложность в том, что оставшийся обломок практически невозможно вытащить, и зуб придется удалять.
. Если протез установлен с нарушениями, то ежедневная чистка лучшими средствами никак не поможет – нужно обязательно обратиться за помощью стоматолога.
К нестоматологическим и косвенным причинам, из-за которых под коронкой могло начаться воспаление, или даже разрушаться зуб, врачи относят:
- Серьезные гормональные нарушения – сахарный диабет и т.д.
- Некачественная питьевая вода с избытком фтора и солей металлов, которая привела к флюорозу.
Даже обыкновенный ожог десны слишком горячим чаем или кофе в купе с неудовлетворительной гигиеной способен вызвать воспаление тканей. К тому же резкий перепад температур вреден для керамического или циркониевого покрытия коронки – они могут покрываться трещинами, внутри которых постоянно забиваются остатки пищи.
Клиническая картина сиаладенита
Во многих случаях воспаление способно вовлекать в патологический процесс околоушные железы, что объясняется спецификой анатомического строения человека. В более редких случаях специалисты отмечают сиаладенит «малых», подчелюстных и подъязычных слюнных желез.
Симптоматика острого сиаладенита
При остром сиаладените пораженная слюнная железа может увеличиваться в размерах с заметным уплотнением собственной консистенции. Клиническая картина такова:
- Локальная припухлость окружающих железу мягких тканей;
- Заложенность ушей (может отсутствовать);
- Сниженная секреция слюны. Реже случается усиление слюноотделения;
- Среднеинтенсивные боли, которые усиливаются при глотании, жевании, повороте головы;
- Гиперемия слизистой оболочки около устья выводящего протока слюнной железы;
- Неоднородная слюна с примесью гнойного содержимого.
Болезненность нередко сопровождается «отдачей» в висок или ухо, в отдельных случаях пациент теряет способность к открытию рта. Острый сиаладенит способен дополняться лихорадочным состоянием и ухудшением общего состояния человека. Если при серозном воспалительном процессе в момент пальпации специалист выявляет инфильтрат слюнной железы, то, если гной уже начал расплавлять стенку уплотнения, отмечается движение жидкости (флюктуация).
Особым признаком поражения выводящих протоков железы – хронического сиалодохита – считается ретенция (задержка) слюноотделения в период обострения недуга. Проявляется выделением слизистого содержимого и болезненными коликами в области слюнной железы.
Сиаладенит в острой стадии
Симптоматика хронического сиаладенита
При хроническом сиаладените отмечается перемежение периодов обострения и ремиссии (улучшения самочувствия пациента). В случае обострений специалист обнаруживает припухлость в области пораженной железы. Пациенты могут жаловаться на слабовыраженную болезненность в процессе жевания или ощупывания железы, а также на неприятный привкус и сухость во рту.
Деформация подкожного жира
Лечение карбункула
В этом случае требуется оперативное вмешательство – вскрытие крестообразным разрезом с последующим удалением гнойного содержимого, тщательным промыванием и обработкой раны. Все это проводится в условиях стационара.
Общая терапия карбункула включает в себя антибиотикотерапию, болеутоляющие, препараты для устранения интоксикации организма, витамины и иммуномодуляторы. Рекомендуется также соблюдение назначенной специалистом диеты и обильное для более быстрого восстановления.
При отсутствии должного лечения карбункула высок риск развития более грозного осложнения – абсцесса кожи.
Причины возникновения психосоматических заболеваний
Психосоматические заболевания относятся к соматическим. В их появлении и протекании значительную роль играют психологические факторы. Данные заболевания возникают лишь при наличии конкретных свойств личности. А их причиной являются тревоги, страх, конфликты, гнев, недовольство и другие виды аффективного напряжения.
Ухудшение психологического микроклимата, которое влечет за собой возникновение негативных психологических факторов, может стать причиной мигрени, злокачественных образований, эндокринных расстройств и ряда других заболеваний. Поэтому необходимо четко разграничивать болезни, требующие в качестве лечения психофармакологию и психотерапию, и заболевания, имеющие схожие причины возникновения, но требующие других методов лечения.
Психологическое напряжение может стать причиной возникновения заболевания органического характера: бронхиальная астма, инфаркт миокарда, нейродермит, язвенный колит, язва желудка, гипертония и так далее. Среди медиков данные болезни получили распространенное название «Большие психосоматические заболевания». Это в очередной раз доказывает главенствующую роль психогенных факторов на появление болезни, а также подчеркивает их тяжесть как с точки зрения протекания, так и с точки зрения лечения.
Психосоматические заболевания имеют ряд схожих особенностей, среди которых можно выделить следующие:
- В возникновении заболеваний главную роль играет психический стресс;
- Заболевания становятся рецидивными или хроническими после манифестации;
- Наиболее часто психосоматическими заболеваниями подвержены подростки, однако первое проявление болезни может произойти в абсолютно любом возрасте.
Серьезные длительные психотравмы, внутренние конфликты, вызванные разнонаправленными мотивами одинаковой интенсивности, приводящие к внутреннему конфликту, часто становятся причиной психосоматических заболеваний. Например, гипертония наиболее часто возникает у людей, которые подвержены внутреннему конфликту между нереализованной потребностью во власти и контролем поведения на высоком уровне. Этот конфликт приводит к постоянной агрессивности. По причине возникновения данное заболевание схоже с неврозами, в основе которых также лежат личностные конфликты. Однако при психосоматическом заболевании происходит более весомое двойное вытеснение – комбинирование невротической тревоги и неприемлемого мотива. В результате сознание человека признает поражение, некую капитуляцию, что становится предпосылкой к депрессии замаскированного типа, а еще позже – к психосоматическим заболеваниям.
Исторически сложилось, что к психосоматическим относят всего 7 заболеваний, каждое из которых существенно ухудшает качество жизни и воздействует на определенные органы и системы. К этому списку относятся: ревматоидный артрит, тиреотоксикоз, нейродермит, язвенный колит, бронхиальная астма, язвенная болезнь, эссенциальная АГ.
Когда же обратиться к врачу?
Конечно же, любой медик скажет вам, что болезнь легче вылечить на самых ранних стадиях. Поэтому, как только вы начали замечать у себя симптомы геморроя, то вам немедленно нужно пройти обследование. И лучше всего будет сразу обращаться к врачу, который специализируется на лечении геморроя и других заболеваний прямой кишки.
Вполне возможно, кстати, что обследование у проктолога порадует вас и врач скажет, что никакого геморроя у вас нет. А есть, например, простое воспаление, которое излечимо буквально за пару недель.
Но если все же у вас диагностируют эту неприятную во всех смыслах болезнь, то и тут важно не запускать проблему, начав квалифицированное лечение как можно раньше. Не стоит доводить заболевание до хронической стадии!
Острая или хроническая стадия заболевания
И острая и хроническая стадии заболевания имеют достаточно схожую клиническую картину. Отличие состоит только в том, что хроническая форма включает в себя периоды рецидива и продолжительной ремиссии, к тому же пациент, давно страдающий от геморроя, не понаслышке знает, к какому врачу обращаться. Начинаясь стремительно, острое проявление заболевания имеет следующие симптомы:
- Обильное выделение крови после стула.
- Тянущее ощущение в заднем проходе, сопровождаемое иногда иллюзией нахождения там инородного тела.
- Дискомфорт и болезненные ощущения при попытке совершить акт дефекации, сидении или продолжительной ходьбе.
- Жжение в области анального отверстия.
- Отек слизистых тканей заднего прохода.
Любой из перечисленных выше признаков – серьезный повод обратиться за врачебной помощью для постановки диагноза.