Исследование осадка мочи
Содержание:
ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА ПРИ БЕРЕМЕННОСТИ:
Беременные, больные гломерулонефритом, должны соблюдать режим, который позволял бы проводить дневной отдых в постели. Большая роль в лечении гломерулонефрита отводится диете. Основное требование заключается в ограничении поваренной соли и жидкости (при остром нефрите до 3 г соли в сутки; по мере ликвидации отеков потребление соли можно несколько увеличить). Количество выпитой жидкости, вводимое парентерально, должно соответствовать диурезу, выделенному накануне, плюс 700 мл жидкости, теряемой внепочечным путем. Во время беременности не рекомендуется ограничивать потребление белка, что советуют больным гломерулонефритом. Для нормального развития плода оправдана диета, содержащая повышенное количество белка (120—160 г в сутки). При беременности применяется только симптоматическое лечение, в этиологической терапии нет необходимости, поскольку острый гломерулонефрит возникает редко. А если течение гломерулонефрита легкое, латентные беременные вообще не нуждаются в лекарственной терапии.
Лекарственное лечение почечной симптоматической гипертензии производится прежде всего антагонистами кальция, бета-адреноблокаторами, диуретиками, альфа-адреноблокаторами. У беременных женщин с этой же целью возможно применять физиотерапию: гальванизацию зоны “воротника” (у больных с эмоциональной неустойчивостью, повышенной раздражительностью, невротическими реакциями) или эндоназальный электрофорез. Ультразвук на область почек в импульсном режиме излучения обладает выраженным вазотропным влиянием (расширяет сосуды) и оказывает противовоспалительное, десенсибилизирующее действие
Эти методы позволяют снизить дозы гипотензивных средств, что немаловажно во время беременности. У беременных с гломерулонефритом, несмотря на протеинурию, гиповолемии обычно нет
Для лечения отеков у беременных могут быть использованы диуретические препараты.
Непременно следует уделять внимание лечению анемии у беременных, больных гломерулонефритом, назначаются препараты железа, витамины группы В, фолиевая кислота, хотя данная терапия не всегда эффективна, более надежно переливание эритроцитной массы. При лечении хронического гломерулонефрита также используются антиагреганты: теоникол по 0,15 г 3 раза в сутки, трентал по 0,1 г 3 раза в сутки, курантил по 0,05 г 4 раза в сутки или никошпан по 1 таблетке 3 раза в день
Может применяться гепарин по 20 000 ЕД в сутки подкожно. Назначая терапию, нужно помнить, что непрямые антикоагулянты противопоказаны беременным и родильницам, поскольку могут вызвать у плода и новорожденного геморрагический синдром, снижение уровня протромбина и смерть
При лечении хронического гломерулонефрита также используются антиагреганты: теоникол по 0,15 г 3 раза в сутки, трентал по 0,1 г 3 раза в сутки, курантил по 0,05 г 4 раза в сутки или никошпан по 1 таблетке 3 раза в день. Может применяться гепарин по 20 000 ЕД в сутки подкожно. Назначая терапию, нужно помнить, что непрямые антикоагулянты противопоказаны беременным и родильницам, поскольку могут вызвать у плода и новорожденного геморрагический синдром, снижение уровня протромбина и смерть.
Имеются данные о хороших результатах в лечении хронического гломерулонефрита у беременных фитотерапии (череда, тысячелистник, фиалка трехцветная, смородина черная, толокнянка, земляника).
Лечение очагового нефрита предусматривает в первую очередь терапию основного заболевания антибиотиками, диету с ограничением поваренной соли (до 5 г в сутки) и назначение легкоусвояемых углеводов, а также витаминов С и Р.
Основное, о чем помнят врачи акушеры-гинекологи о развитии у беременных с гломерулонефритом осложнений беременности, чаще всего нарушения маточно-плацентарной гемодинамики. В связи с этим патогенетически обосновано применение препаратов, нормализующих тромбоцитарно-эндотелиальное взаимодействие и улучшающих как маточно-плацентарный, так и почечный кровоток. В качестве такого препарата используется аспирин в дозе 45 мг/кг при сроке с 28 по 38 неделю, с 12—19 неделю. Совместно с аспирином рекомендуют применение курантила, способного повышать выработку простациклина, уменьшающего коагуляционную способность крови.
Профилактические меры
Важнейшая мера по предупреждению нарушений обмена веществ – соблюдение принципов здорового, сбалансированного питания. Нельзя увлекаться диетами, это вредно для здоровья!
Обмен веществ нормализуется при активном образе жизни, регулярных физических нагрузках, закаливании.
Если имеются заболевания мочевыводящей системы, тем более, органические патологии почек, необходим постоянный врачебный контроль: не менее 2-х раз в год посещать уролога, делать УЗИ почек, регулярно сдавать анализы, принимать уросептики, травяные сборы. При обострениях необходима госпитализация, в период ремиссии – санаторно-курортное лечение.
Клинические проявления фосфатов в моче
С усугубление патологии больного все чаще мучает вздутие живота
У человека патологически увеличенный фосфор в моче будет проявляться характерными симптомами, на которые сложно не обратить внимание. Прежде всего, при фосфатных солях мутнее урина
По мере прогрессирования патологии содержание фосфатов возрастает и проявляются такие признаки:
- учащенные позывы по-маленькому;
- болезненные ощущения в поясничном отделе ноющего характера, которые особо остро проявляются при нагрузке;
- распространение боли на нижнюю и боковую часть брюшины;
- тошнота и рвотные позывы;
- вздутие живота;
- колики;
- ложные позывы к мочеиспусканию.
Виды лечения
Лечение при фосфатурии преследует одну цель — не допустить образования фосфатных камней в почках. С этой целью врачи назначают комплексное лечение, которое включает:
- медикаментозную терапию;
- дробление камней;
- народные средства;
- диетотерапию.
Консервативное лечение подразумевает прием лекарственных средств, которые помогают снять мышечный спазм, купировать боль и устранить сопутствующие инфекционные заболевания. Если были обнаружены фосфаты в моче у женщины, то она должна пройти дополнительное обследование у гинеколога и уролога. На основании полученных данных врачи корректируют лечение, учитывая состояние больной.
Если медикаментозная терапия не приносит результата, то врачи прибегают к радикальным способам лечения. Хирургическое лечение позволяет удалить конкремент. Широкое распространение получила безоперационная методика лечения — литотрипсия. Фосфорные камни разрушаются при помощи ультразвука.
Дополнить лечение можно народными средствами. При фосфатурии полезными считаются отвары на основе овсяной соломы, мяты, листьев брусники и ягод рябины. Однако, перед их применением следует проконсультироваться с врачом, поскольку некоторые средства могут вызывать аллергическую реакцию.
Профилактика фосфатурии:
- физические упражнения (предпочтения отдавайте прыжкам, ходьбе и бегу);
- периодически сдавайте анализ мочи;
- не переохлаждайтесь;
- при появлении боли в области поясницы, обратитесь к врачу;
- пейте не менее 2,5 литров жидкости в день.
Каковы симптомы цистита?
Симптомы цистита могут различаться от случая к случаю. Наиболее частые симптомы это:
- Боли, дискомфорт или жжение во время мочеиспускания и, возможно, во время полового контакта.
- Дискомфорт в области малого таза или боли в нижних отделах живота (чаще всего сразу над лобком).
- Частые или неконтролируемые позывы к мочеиспусканию, даже несмотря на небольшое количество мочи в мочевом пузыре. Для беременности характерны более частые позывы к мочеиспусканию, поэтому по одному этому признаку узнать цистит будет сложно.
- Моча может приобрести неприятный запах или стать мутной. Иногда при цистите в моче обнаруживается кровь. Может немного повыситься температура, но это для цистита повышение температуры не слишком характерно.
Если Вам кажется, что у Вас цистит, Вам нужно немедленно обратиться к наблюдающему Вас акушеру-гинекологу для проведения общего анализа мочи и посева мочи.
Клинические признаки
- Анорексия, подавленность
- Рвота обусловленная гиперацидным гастритом, полидипсия, полиурия. Гингивит с язвами на кончике языка. Анемичные слизистые оболочки. Наблюдается вторичный гиперпаратиреоз с размягчением костей лицевого черепа.
- Констипация, обезвоживание
- При пальпации можно обнаружить изменение размеров почек, чаще всего они уменьшены, если ХПН вызвана амилоидозом, гидронефрозом, опухолями – наблюдается увеличение почек.
- Уремическая энцефалопатия: кома, тремор, эпилептиформные припадки, тетеания.
- Аритмия брадикардия. Повышение артериального давления, гипертрофия левой половины сердца. Ацидоз вызывает углубление дыхания.
- Иммунная депрессия, обызвествление мягких тканей, нарушение свертываемости крови, резистентность к инсулину (повышение уровня глюкозы в крови), нарушение работы поджелудочной железы (гиперамилаземия). Истончение волоса, плохое качество шерсти.
- У кошек с терминальной стадией ХПН наблюдается летаргия.
Диагностика
ХПН можно диагностировать болезнь животного по клиническим симптомам, но они могут быть и неспецефическими, т.к. подавленность, летаргия, отсутствие аппетита и потеря веса наблюдаются при многих заболеваниях. Для подтверждения диагноза требуются лабораторные исследования. В нашей клинике мы используем чаще всего биохимический и клинический анализы крови и анализ мочи, во многих случаях проводим ультразвуковое исследование почек.
Определяются повышенный уровень мочевины, азота мочевины и креатинина. Определение креатинина в крови имеет большее значение, чем определение мочевины, т.к уровень креатинина не подвержен влиянию диеты или уровню расщепления белков.
Также можно определять скорость клубочковой фильтрации: определяют объем и концентрацию креатинина в моче за сутки и коррелируют с уровнем креатинина в сыворотке крови.
Симптомы отсутствия аппетита наблюдаются при уровне мочевины более 25 ммольл, при содержании мочевины 40 ммольл (норма 5-10 ммольл) у животного будут наблюдаться сильное угнетенение и анорексия.
Недостаточное выведение огранического фосфора приводит к подъему его уровня в крови, в то время как уровень кальция падает (при ХПН средней тяжести уровень фосора не более 2,1 ммольл, при тяжелой форме ХНП более 3,2 ммольл).
Высвобождение кальция из костей при высоком уровне фосфора приводит к минерализации мягких тканей. У большинства кошек с ХПН наблюдается гипонатриемия иили гипокалиемия, гипоальбуминемия, гиперамилаземия. Нерегеративная анемия, гипокалиемия. Изостенурия, плотность мочи 1008 и ниже.
Преобладает следующая картина: нерегенеративная анемия вызванная снижением производства почками эритропоэтина и уменьшением срока жизни циркулирующих эритроцитов, лейкоцитоз с лимфопенией и тромбопенией.
Изостенурия (осмоляронть обычно ниже 1015), рН изменяется в кислую сторону, протеинурия, неактивный мочевой осадок, редко глюкозурия.
Повышение эхогенности почечной паренхимы, размытость границ коркового и медиального слоя, уменьшение размеров почек.
Определяется уменьшение размеров почек менее 2,5 кратной длины тела второго поясничного позвонка (L-2). Если наблюдается явный гиперпаратиреодизм, то видно снижение плотности костей, особенно верхней челюсти и кальцификация мягких тканей.
Дифференциальный диагноз
Дифференцируют от острой почечной недостаточности (ОПН), преренальной и постренальной уремии.
При ОПН отсутствует анемия, полиурия и полидипсия, уменьшение почек, зато присутствуют анамнестические признаки экстраренального основного заболевания.
Гломерулонефрит сочетается с сильной протеинурией, при этом размеры почек в норме, тенденции к отекам.
При пиелонефрите в анализе мочи активный мочевой осадок, пиурия. Почки могут быть неправильной формы, расширение лоханки и мочеточников на УЗИ. Лейкоцитоз крови.
От полидипсии без задержки мочевины, Diabetes mellitus, Dibetes isipidus centralis and renalis, психогенной тяги к питью.
При гистопатологическом исследовании почек (биопсия) при ОПН наблюдается:
- острый некроз канальцев
- острое воспаление
При ХПН:
- значительная часть нормальной паренхимы заменена фиброзной тканью,
- обширная атрофия канальцев,
- кальцификация базальных мембран,
- хроническое воспаление (хронический интерстициальный нефрит),
- гломерулосклероз
Причины возникновения
Основные причины избытка аморфных фосфатов в моче:
- Резкое изменение рациона. При быстром переходе на вегетарианский либо веганский (отличается тем, что исключает все продукты животного происхождения, а не только мясо и рыбу) режим питания, фосфатов в моче будет больше нормы. Это связано с особенностями функционирования ферментных систем. Также к появлению избытка фосфатов приводят строгие диеты, голодание.
- Нездоровый рацион. Избыток в питании газированных напитков (в особенности кока-колы, которая содержит большое количество ортофосфорной кислоты) и кофе, ведет к появлению аморфных фосфатов в моче, и со временем такой рацион способен серьезно нарушить работу внутренних органов.
- Аномалии развития почечных канальцев. Если в процессе внутриутробного формирования почечные канальцы разовьются неправильно, они не смогут полноценно функционировать. В таких случаях анализ выявит и другие отклонения от нормы.
- Фосфат-диабет. Это заболевание имеет наследственное происхождение, а его симптоматика схожа с рахитом: присутствует деформация конечностей, боль в позвоночном столбе. Первые признаки патологии наблюдаются в раннем возрасте.
- Гиперпаратиреоз. При этом эндокринном заболевании растет концентрация кальция в крови, также отмечаются патологические изменения в структурах почек и костей. Часто сопровождается мочекаменной болезнью, почечной коликой и влияет на развитие почечной недостаточности.
- Рахит. Дефицит витамина D ведет к возникновению костных деформаций, нарушаются процессы усваивания кальция и фосфора.
- Избыток в питании пищи, которая содержит повышенное количество фосфора (брынза, камбала, плавленый сыр, тунец, скумбрия, черный чай, соя, какао).
- Малоподвижный образ жизни. Низкая физическая активность приводит к возникновению застойных явлений в почках и отклонениям в водном балансе, а выведение солей замедляется.
- Дефицит витамина A. Этот витамин принимает активное участие в метаболических процессах, поэтому его недостаток неблагоприятно влияет на функционирование почек.
- Обезвоживание. Если наблюдается выраженная потеря жидкости из-за рвоты, диареи, избыточного приема диуретических препаратов, то почки не могут полноценно очищать организм, поэтому анализ мочи покажет повышенное содержание солей в сочетании с другими нарушениями.
- Цистит. Микроорганизмы влияют на разложение мочевины, в процессе которого выделяется аммиак, а баланс мочи меняется в сторону щелочного, и в ней задерживаются фосфаты (и не только аморфные).
Избыточное потребление щелочной минеральной воды также способствует увеличению концентрации аморфных фосфатов в моче.
Что такое фосфаты?
Фосфатами называются нерастворимые соли фосфорных кислот, вызывающих нарушение обмена макроэлементов в организме. Избыток солей фосфорнокислого кальция приводит к ощелачиванию мочи и вызывает фосфатурию, а соли образуют аморфные (бесформенные) кристаллы в урине. Они не имеют четкого строения, размера и вызывают ее помутнение. Чаще всего соли связаны с изменением рациона питания и нарушением метаболических процессов.
Фосфор – жизненно необходимый элемент для организма. Он присутствует в тканях, мозге и мышцах. Соединения фосфора необходимы для работы сердца и нервной системы, а обмен фосфатов в организме человека тесно переплетен с обменом кальция. Поэтому нарушение выведения фосфора, особенно наличие повышенного количества соединений, приводит к изменениям показателей анализа урины и ухудшению общего состояния.
Недостаток или превышение солей фосфора в организме вызывают нарушение обмена веществ, слабость, недомогание, утомляемость. Появление солей в моче у ребенка до 5 лет не свидетельствуют о каких-либо патологиях и не являются поводом для паники, так как их наличие может быть временным.
Польза и вред фосфатов
Фосфор – важный биогенный элемент. Благодаря этому, фосфор и его соединения нашли широкое применение в самых различных областях жизни человека. Одно из важнейших мест применения этого элемента – производство удобрений для агропромышленности, поскольку фосфор, наряду с калием и азотом, стимулируют рост и плодоношение многих сельскохозяйственных культур. Помимо производства удобрений, соединения фосфора используют в пищевой промышленности: в качестве подкислителей (например, в газированных напитках), загустителей (в хлебопекарном деле), консервантов для масел и замороженных овощей. Бытовое применение соединений фосфора также весьма обширно, поскольку они входят в состав поверхностно-активных веществ для моющих средств и стиральных порошков.
Тем не менее, избыток фосфора может причинять вред человеку и природе. Прямых доказательств вреда фосфатов, содержащихся в стиральных порошках и другой бытовой химии нет, есть опосредованное губительное влияние на среду обитания человека. Например, запуск процессов эвтрофикации водоёмов, куда происходит сброс сточных вод. Совершенно иначе обстоят дела с некоторыми другими соединениями фосфора (в основном органическими). Широко известны боевые отравляющие вещества зоман, зарин, фосфин, новичок, VX. Все эти БОВ имеют в основе фосфор, оказывают нервнопаралитическое воздействие. Отметим, что некоторые инсектициды, применяемые в сельскохозяйственной промышленности, генетически происходят от БОВ. Разумеется, современные разработки в области инсектицидов делают их неопасными для человека.
Тактика
Вегетарианская диета – плохая тактика. Полный переход на растительную пищу приводит к увеличению уровня оксалатов в моче и провоцирует повторное камнеобразование.
Низкопуриновая диета – хорошая тактика. Больше всего пуринов содержат мясо, рыба и бобовые. Ограничение богатых пуринами продуктов снижает уровень мочевой кислоты, обеспечивая защиту от мочекаменной болезни, подагры и сердечно-сосудистой патологии.
Низкобелковая диета – хорошая тактика. Избыток животного белка (мясо, рыба, птица) оказывает неблагоприятное действие на биохимический профиль суточной мочи, увеличивая содержание мочевой кислоты, кальция, фосфатов, а также снижая уровень цитрата и показатель рН. Таким образом, положительное влияние низкобелковой диеты с ограничением животного белка является комплексным и связано не только со снижением уровня мочевой кислоты в моче.
Причины проявления данной проблемы
В основном источником образования фосфатурии служит внезапное изменение питательного рациона человека. Особенно это касается людей, переходящих на вегетарианское питание.
Одним из факторов, провоцирующих превышение фосфатов в моче, выступает прием продуктов, вмещающих большое количество фосфора.
Регулярное употребление щелочного питья также способно спровоцировать образование фосфатных солей.
Виновниками проявления заболевания являются различные патологии системы желудочно-кишечного тракта, негативные изменения деятельности почек.
У людей, часто употребляющих колу, увеличивается риск возникновения болезни из-за включения в ее составе ортофосфорной кислоты, способствующей образованию в моче солевых отложений.
Кроме причин, относящихся к особенностям питания, фосфатурия может развиваться вследствие наличия следующих факторов:
- малоподвижный образ жизни;
- авитаминоз;
- сахарный диабет;
- беременность;
- регулярный прием молочной продукции;
- лимфома.
Фосфатурия у детей образуется вследствие неусовершенствованного устройства регулировки метаболических процессов неорганических веществ. Наиболее часто проявляется в возрасте до 5 лет. В некоторых случаях выступает первоначальным признаком развития рахита.
Откуда фосфаты берутся в организме?
Главной причиной появления фосфатных солей является изменение рациона питания. Образование аморфных кристаллов часто появляется у дошкольников, посещающих детское учреждение. Адаптация к новому питанию может быть причиной наличия солей фосфорных кислот в моче. Детский рацион богат микро и макроэлементами, а обмен неорганических элементов еще несовершенен.
Соли присутствуют у взрослых и детей, отдающих предпочтение:
- морепродуктам и жирным сортам рыбы;
- шоколаду и десертам на основе какао;
- молочной продукции;
- гречневой и овсяной каше;
- сдобной выпечке;
- продукты богатые кальцием и витамином Д.
Отсутствие белковой пищи влечет выработку щелочей в организме и избыточное количество солей. Поэтому детский рацион питания должен быть сбалансированным.
Видео: Соли в моче у ребенка. Советы родителям.
Соли в моче — что делать? Советы родителям.
 Watch this video on YouTube
Watch this video on YouTube
Диета при фосфатурии
Многие пациенты задают вопрос, фосфаты в моче — это что за патология? Специалисты отмечают, что самой распространенной причиной их обнаружения является несбалансированное меню. Как правило, наблюдается употребление щелочных продуктов, норма которых превышена.
К этим продуктам относят:
- алкоголь и содержащие его напитки;
- кисломолочные продукты, такие как творог, кефир, йогурты и т. д.;
- кондитерские изделия;
- продукты питания, имеющие высокую концентрацию жиров (мясо, рыба, сало, растительные масла, маргарин);
- копчености, соленья, колбасные изделия;
- диета при фосфатных камнях в почках полностью исключает употребление чипсов, сухариков, других изделий, в которых норма ароматизаторов и усилителей вкуса превышена.
Уролитиаз предполагает ограничение соли в меню. Ее норма не должна превышать 2 г в сутки.
Диетическое меню должно включать такие продукты:
- в качестве напитков следует использовать слабо заваренный чай или некрепкий кофе, свежевыжатые несладкие соки, отвар шиповника;
- рацион должен содержать много круп, из которых следует варить каши;
- питаться следует нежирными сортами рыбы и мяса;
- в меню нужно включить цуккини, тыкву, свежие огурцы, морковку и болгарский перец;
- питание при фосфатных камнях обязательно должно включать горсть орехов ежедневно;
- яйца, сыр — их употребление ограничено;
- меню должно быть обогащено большим количеством ягод и фруктов.
Если анализ мочи выявил фосфаты, диета должна соблюдаться на протяжении двух недель под строгим контролем врача.
Стоимость услуг
Консультация уролога-андролога
2200 руб.
Записаться
Повторная консультация уролога-андролога
1800 руб.
Записаться
Именная консультация уролога-андролога
2600 руб.
Записаться
Консультация уролога к.м.н. с применением телемедицинских технологий
2300 руб.
Записаться
Консультация уролога д.м.н. с применением телемедицинских технологий
5000 руб.
Записаться
Исследование химического состава камня — метод инфракрасной спектроскопии (определение химического состава мочевого конкремента)
3500 руб.
Записаться
in Анализ суточной мочи на 10 показателей (кальций, оксалат, фосфат, урат, цитрат, натрий, калий, хлор, магний, креатинин)
3500 руб.
Записаться
Причины повышения показателей
Избыток аморфных фосфатов в моче здорового человека связан с ощелачиванием организма, которое может быть вызвано особенностями питания:
- уменьшение в рационе животных белков,
- злоупотребление молочными продуктами, рыбой, морепродуктами, консервами,
- частое употребление газированных напитков, кофе, щелочных минеральных вод.
Кроме неправильного питания, причинами аморфных фосфатов в моче могут быть патологические состояния:
- отравление фосфатами,
- врожденные аномалии почечных канальцев,
- почечный фосфатный диабет,
- мочекаменная болезнь,
- воспаление мочевого пузыря,
- гиперпаратериоз,
- ацидоз почечных канальцев,
- гиперфункция паращитовидных желез,
- дегидратация организма, вызванная частыми рвотами, диареей,
- хроническая почечная недостаточность.
Патология или норма?
В связи с тем, что аморфные фосфаты в моче присутствуют в норме, у человека всегда возникает вопрос по поводу того, стоит ли переживать при их повышении. Ответить на него однозначно нельзя. В большинстве случаев врачи не придают весомого значения повышению этого показателя, но в отдельных случаях надо бить тревогу. Увеличение количественного значения солей фосфатов в организме происходит при серьезных заболеваниях:
- фосфатный диабет – сопровождается снижением веществ в крови и их одновременным ростом в моче, обычно диагностируется в детском возрасте, так как имеет генетическое происхождение;
- болезнь де Тони-Дебре-Фанкони – имеет первичную и вторичную форму, характеризуется нарушением всасывания фосфора и деформацией опорно-двигательного аппарата;
- гиперфосфатемия – характеризуется избыточным выведением аморфных солей из организма, что случается при патологиях печени, злокачественных заболеваниях и наследственных аномалиях.
Естественной причиной повышения показателей аморфных фосфатов в организме человека является питание. В нормальном состоянии биологическая жидкость имеет кислотность от 5 до 7 рН. Если из-за употребления определенных продуктов этот показатель достигает значения 7 или превышает его, возникает фосфатурия. Данный диагноз выносится на основании результатов лабораторной диагностики. У людей, придерживающихся определенного рациона, вероятность роста показателя аморфных фосфатов в моче выше. Приводить к такому состоянию могут следующие факторы:

- преобладание в меню молочных или кисломолочных продуктов и их производных;
- диета с упором на морепродукты: рыба, икра;
- ежедневное употребление перловой или овсяной каши, яиц, сыра;
- пристрастие к кофе и шоколаду;
- большое количество витамина Д в организме;
- недостаток жидкости в организме, который может спровоцировать нарушение питьевого режима, интенсивный физический труд или интоксикация;
- недостаточная активность, сидячий образ жизни;
- изнуряющие силовые тренировки, профессиональный спорт.
Причины фосфатурии, характерные для детей
При фосфатах в моче, найденных в анализе у ребенка, прежде всего возникает вопрос к родителям о правильном питании. Возможно дети употребляют много:
- сладкой газировки;
- молока и кисломолочных продуктов (йогуртов, творога);
- соленостей и консервантов;
- фаст-фуда.
До пятилетнего возраста фосфаты образуют аморфные кристаллы в моче и определяются непостоянно
Очень важно вовремя заметить регулярную фосфатурию у детей. Она может означать наличие:
- наследственной патологии — фосфат-диабета;
- рахита.
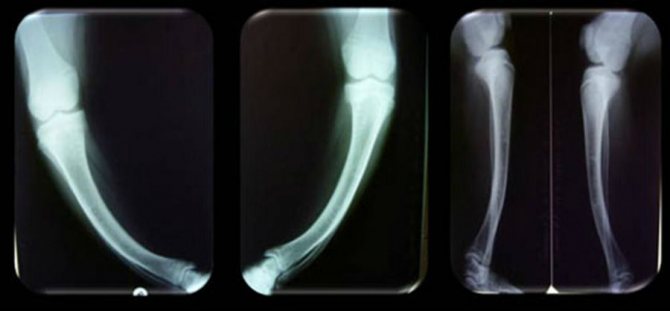
Проявления рахита у детей обнаруживаются на рентгенограмме
Лечение этого заболевания потребует:
- специальной диеты;
- приема витамина D с заместительной целью;
- контроля за наличием аморфных фосфатов в моче каждые 2 недели.
Чем опасны инфекции мочевыводящих путей у беременных
В большинстве случаев прогноз при всех формах инфекций благоприятных. При осложненном течении могут развиваться инфекционно-токсический шок, дыхательная недостаточность и гипоксия конечностей, связанная с низким артериальным давлением. Влияние на плод не сильно выражено, так как бактерии не попадают напрямую в кровоток плода. Однако такие явления, как обезвоживание матери, снижение артериального давления, анемия и прямое действие бактериальных токсинов могут вызвать нарушение кровоснабжения головного мозга плода. Если инфекции мочевыделительной системы не лечить, то высок риск развития артериальной гипертензии, преэклампсии, анемии, преждевременных родов, воспаления плодных оболочек – амнионита. Естественно, все эти факторы серьезно повышают риски неблагополучного прохождения беременности и родов.