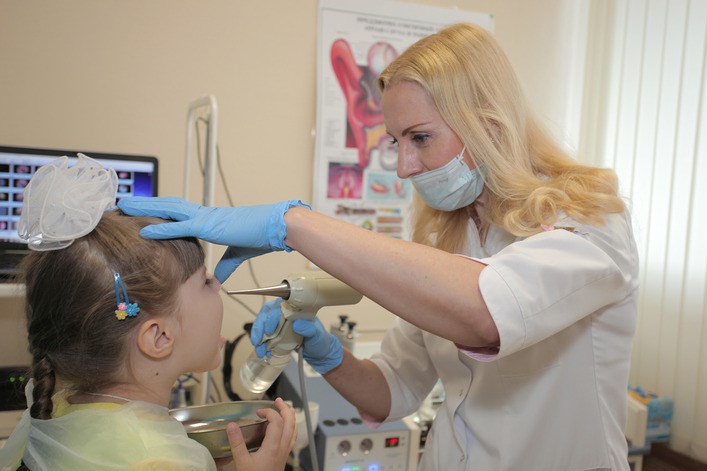
Аденоиды
Содержание:
Как можно вылечить аденоиды второй степени
Лечение может быть как консервативным, так и хирургическим при наличии каких-либо осложнений.
Консервативное лечение
Первое что нужно делать при обострении аденоидита — промывать чаще нос. Это может быть как самостоятельно приготовленный солевой раствор (1 ч.л. соли на 1 л воды), аптечный физиологичный раствор, так и морская вода (Аквамарис и др).
Сначала нужно промыть нос от слизи, а уже затем закапывать сосудосуживающие капли (Називин , Нафтизин и др.). Они помогут снять отечность и улучшат носовое дыхание. Капли необходимо капать 3 раза в сутки и не более 5 дней.
Через 30 минут необходимо закапать нос лекарственным препаратом. Это может быть одно из:
- 2% раствор протаргола;
- Назонекс;
- Кора дуба;
- Изофра;
- 20% раствор альбуцида;
- Полидекса.
При тяжелом течении заболевания врач может назначить антибиотик.
Очень полезны при лечении и физиопроцедуры.
Лазерная терапия довольно эффективна для уменьшения разросшейся ткани на 1 и 2 степени аденоидита. Она улучшает иммунитет и циркуляцию крови.
С помощью процедуры электрофореза в носовые ходы вводятся препараты — димедрол и хлористый кальций. Медицинский аппарат помогает глубоко проникнуть в ткани и оказать положительное действие.
Лечение аденоидов 2 степени без обострения не требует медикаментозной терапии и заключается лишь в :
- закаливании;
- ежегодном прибывании у моря как минимум 2 недели;
- приеме иммуномодулирующих препаратов для профилактики вирусных и бактериальных инфекций.
Оперативное лечение
Показанием к удалению аденоидов является не степень разрастания, а то какие осложнения они несут за собой.
Среди наиболее частых осложнений:
- частые остановки дыхания во время сна;
- нарушение слуха, частые отиты и другие болезни среднего уха;
- деформация костей лицевого черепа, формирование «аденоидного лица»;
- отставание в умственном и физическом развитии;
- частые ОРВИ (более 10 в год);
- отсутствие носового дыхания после консервативных методов лечения.
Операция по удалению аденоидов происходит с полным или частичным удалением разрастаний.
К хирургическому лечению аденоидов относятся:
- удаление с помощью эндоскопа. Очень быстро и точно удаляется вся разросшаяся ткань
- традиционная операция. Миндалина удаляется с помощью аденотома (специальный нож). Такая операция психологически тяжелее для ребенка
Обычно аденоиды растут до 6-7 лет, а уже затем их размеры начинают уменьшаться. Если получается с помощью консервативной терапии дотянуть до этого возраста — это замечательно. Если нет — не бойтесь операции!
Совет от доктора
Как обобщение, хочу сказать, что всем известная шутка про лечение насморка за 7 дней и за неделю с детьми не работает! Те, кто относятся к насморку ребенка как к «обычным соплям, которые и сами пройдут», сталкиваются чаще всего в дальнейшем с целой кипой осложнений. Поэтому, чем раньше вы обратитесь к ЛОР врачу и начнете грамотное лечение, тем выше вероятность, что проблема аденоидов обойдет вас стороной!
Запишитесь к детскому врачу-оториноларингологу по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму или обратитесь в регистратуру клиники «Семейный доктор».
Здоровья вам и вашим малышам!
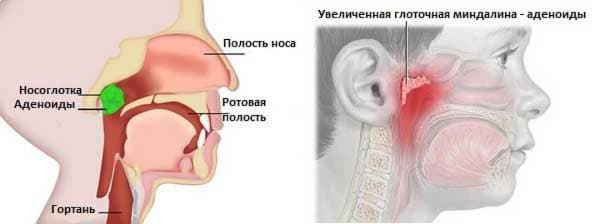
Основные симптомы гипертрофии аденоидов:
- затруднения дыхания носом, сопение, дыхание ртом. Длительное ротовое дыхание может приводить к неправильному формированию лицевого скелета — так называемому аденоидному типу лица;
- гнусавость;
- СОАС — храп, временные задержки дыхания (апноэ). Наличие апноэ во сне приводит к недостаточному получению кислорода, что сказывается на общем состоянии ребенка — может возникать дневная сонливость, повышенная утомляемость или, наоборот, гиперактивность, раздражительность. У таких детей могут возникать нарушения роста и развития, проблемы с обучением, поведением, ночной энурез, артериальная гипертензия;
- частые рецидивы воспалительного процесса в среднем ухе или скопление в ухе экссудата (жидкости);
- выделения из носа, стекание отделяемого по задней стенке глотки (постназальный затек).
Симптомы острой гипертрофии аденоидов
Клиническая картина патологического процесса подразделяется на те симптомы, которые можно увидеть зрительно, и те, которые способен выявить только врач при использовании инструмента.
К визуальным симптоматикам аденоидита можно отнести:
- Сложности во время дыхания носом;
- Нарушение слуха;
- Выделение слизи из носа, которая содержит гной и густую консистенцию;
- Выделения из носоглотки стекают по задней стенки глотки, в результате чего у ребенка наблюдается продуктивный кашель;
- Подъем температуры до 37,5 градусов;
- Заложенность носа;
- Гнусавость голова;
- Отит;
- Головные боли;
- Из-за невозможности дышать носом у малыша постоянно приоткрытый рот;
- Гиперемия кожных покровов под носом;
- Постоянные инфекции и простудные заболевания, имеющие бактериальную и вирусную этиологию. Это связано с тем, что воздушный поток проникает в легкие через рот, следовательно, он не очищенный сухой и пораженный бактериями и вирусами;
- Храп по ночам;
- Дурной запах изо рта;
- Беспокойный ночной сон;
- Во врем сна малыш открывает рот.
На видео- острый аденоидит:
Как появляются аденоиды в носу?
Современные врачи склонны считать, что аденоиды у детей разрастаются по следующим причинам:
- Перенесенные ОРЗ или вирусные респираторные заболевания. Слабый иммунитет или отсутствие своевременного лечения создают предпосылки для распространения инфекции в носовые пазухи и нижние дыхательные пути. Слизистая отекает и дренаж жидкости практически прекращается. Застой лимфы в миндалине способствует ее увеличению в размерах, что еще более затрудняет циркуляцию воздуха и слизистого отделяемого. Образуется порочный круг, вызывающий аденоидит.
- Заболевания аллергической природы. В этом случае все происходит по аналогичной схеме, только отек слизистой вызывают аллергены, а не бактерии и вирусы.
Важным фактором, значительно усугубляющим течение заболевания, является наследственность. Генетически обусловленное строение и расположение носоглоточной миндалины может благоприятствовать развитию в ней воспалительных процессов.
Диагностика заболевания
Врач-отоларинголог проводит осмотр пациента с помощью специального инструментария методом передней и задней риноскопии. Он оценивает состояние слизистой оболочки, проходимость полости носа, отечность миндалины, ее состояние (возможные нагноения). При запущенной форме болезни берется мазок на цитологию и проводится рентгенодиагностика. В особенно сложных случаях на помощь приходят ультразвуковое или магнитно-резонансное исследования. Комплексное обследование позволяет выявить наличие новообразований, синуситов, грыжи. Мазок флоры из носа позволяет выявить природу заболевания. Если это аллергическая реакция на внешний раздражитель, то терапия будет совершенно другого рода.
Фармакологическое действие
Секстафаг является универсальным лекарственным средством, которое производят в России. В его структуру входит несколько бактериофагов, которые представлены вирусами, питающимися за счет бактериальных клеток. Они закрепляются по поверхности оболочки и на протяжении короткого промежутка времени проникают внутрь.
Для размножения бактериофаг использует материал клетки бактерии, образуя на ее месте новый, более зрелый вирион. Разрушение бактериальной клетки происходит в течение 15-60 минут.
Бактериофаги – молекулярный наномеханизм, который предназначен для борьбы с болезнетворными микроорганизмами. Он состоит из белковой оболочки и дезоксирибонуклеиновой кислоты (ДНК). Впервые мир узнал об этом вирусе в начале 20 века. На сегодняшний день бактериофаг является превосходной альтернативой лекарственным препаратам фармакологической группы антибиотиков. Вещества оказывают щадящее воздействие на организм и способствуют уничтожению лишь патогенной микрофлоры.
Что скрывается под диагнозом «аденоиды у детей»?
Аденоиды мкб 10 у детей
Дети, как правило, больше всего подвержены разным заболеваниям, поэтому родителям стоит серьезно отнестись к лечению ребенка, если он сильно болен. К примеру, очень часто дети заболевают аденодоитом, который понижает защитный барьер и создает благоприятную среду для развития вредных микробов и инфекций. Вирусы проникают в нос и глотку, что ведет к гипертрофии миндалин. Одновременно с этим малыш чувствует раздражение по всей носоглотке и проблемы с дыханием через нос. Напомним, что существует несколько стадий воспалительного процесса: I — аденоидная ткань разрастается на 30%; II — аденоидная ткань разрастается на 60%; III — аденоидная ткань перекрывает полностью просвет. Врачи классифицируют данное заболевание, как «аденоиды код по мкб 10». Чтобы детально разобраться в теме, стоит подробнее изучить болезнь.
Описание и код по мкб 10
Когда речь заходит о таком заболевании, как аденоидная гипертрофия, то значит, у ребенка проблемы с носовым дыханием. Дело в том, что внутри носоглотки происходит увеличение лимфоидной ткани, которая затрудняет дыхание малыша через нос. Сейчас аденоидит является довольно-таки частым заболеванием, поэтому педиатры стараются во время проинформировать родителей о нюансах болезни. Аденоиды код мкб 10 диагностируются специалистам в сфере отоларингологии у малышей возрастом от 1,5 до 14 лет.
Когда воспаляются аденоиды, то автоматически утрачивается защитная функция организма, проникает патогенная микрофлора. В этот момент ребенок чувствует дискомфорт и проблемы с дыханием, так как носовые ходы забиты. Данный процесс приводит к воспалительным процессам, нарушениям системы дыхания, изменениям состояния ребенка. Только лишь своевременная профилактика и лечение могут предотвратить дальнейшее распространение болезни.
Стоит отметить, что по аденоиды мкб 10 у детей включают следующие нарушения:
- Гипертрофия аденоидной вегетации -J35.2.
- Гипертрофия аденоидов и увеличение миндалин — J35.3.
- Миндалины с гипертрофией аденоидов — j35.8.
Эта классификация помогает врачу при назначении лечения. Ведь каждый пункт имеет свои детали, которые в той или иной степени влияют на дальнейшее выздоровление.
Что такое аденоиды?
Аденоидами называют три из шести лимфоидных образований (миндалин) так называемого лимфоидного «кольца Пирогова»: две трубные миндалины (расположенные вокруг устьев слуховых труб) и носоглоточную миндалину (расположенную в центре свода носоглотки. Кроме этих трех миндалин в «кольцо Пирогова» входят две небные миндалины (тонзиллярные) и одна язычная (расположенная у корня языка перед надгортанником). Функция «кольца Пирогова» очень важна. Это главный «страж» организма на «входных воротах» от возможного проникновения инфекции. Все что поступает в наш организм извне: воздух для дыхания, пища и вода, все проходит тщательный контроль со стороны лимфатических образований носо- и рото- глотки («кольца Пирогова»). И воспаление, это ничто иное, как ответ организма на инфекционный агент (вирус, бактерию или грибы), с целью блокировать инфекцию, не дать ей проникнуть внутрь организма, уничтожить и вывести.
Причины возникновения
Причина возникновения и развития хронического аденоидита заключается в том, что в области носоглоточной миндалины находится какая-нибудь инфекция, например, бактериальная (стрептококк или стафилококк), от этого происходит гнойное воспаление, которое развивается в вялотекущем режиме.
Возможных причин может быть много, но чаще всего к факторам, которые увеличивают риск возникновения проблемы, относят следующие:
- Излишнее переохлаждение организма.
- Воздействие вирусной инфекции (ОРВИ, грипп).
- Однообразное питание, содержащее преимущественно углеводы.
- Недавно перенесённый рахит.
- Искусственное вскармливание ребёнка.
- Проживание в условиях плохой экологии.
- Аллергический ринит.
Описание аденоидита и код по МКБ-10
Острый аденоидит – это заболевание, которое преимущественно развивается у маленьких детей, хотя может быть диагностировано и у взрослых. Возникает острое воспаление под влиянием патогенных вирусов или бактерий. Повлиять на развитие недуга могут ОРЗ и стрептококковая инфекция.
Также аденоидит острой формы может поразить организм ребенка, у которого ослабленный иммунитет, после переохлаждения, при вдыхании вредных веществ, которые находятся в атмосфере. Развитие острой формы аденоидита происходит аналогично развитию ангины.
На фото- острый аденоидит
Согласно МКБ 10 аденоидит имеет следующее обозначение:
- J35.2 – гипертрофия аденоидов.
- J35.3 – увеличение миндалин с гипертрофией аденоидов.
- J35.8 – другие хронические патологии миндалин и аденоидов.
Клинические проявления
Воспаление аденоидной ткани называется аденоидит. Течение его бывает острым, подострым и хроническим
Коснемся кратко основных симптомов, на которые стоит обращать внимание родителям:
1. Насморк, чаще всего он имеет затяжное течение.
2. Преимущественное дыхание через рот. Обусловлено затрудненным носовым дыханием. Степень затруднения напрямую зависит от степени гипертрофии аденоидной ткани. Часто появляется гнусавость. При длительном течении хронического аденоидита и дыхании через рот, возможно изменение лицевого скелета, что в дальнейшем проявляется стойким нарушением произношения речи.
3. Ночной храп, беспокойный сон.
4. Утренний кашель, обусловленный поперхиванием слизью, стекающей из носоглотки за ночь.
5. Снижение слуха, рецидивирующие отиты из-за механической обтурации слуховых труб аденоидными вегетациями. При этом гипертрофия может быть и 1-2 степени, при расположении аденоидов возле устьев слуховых труб, которые отвечают за вентиляцию среднего уха через слуховую трубу. Ребенок начинает постоянно переспрашивать или смотреть мультики слишком громко.
6. Быстрая утомляемость, апатия. Обусловлены постоянным кислородным голоданием головного мозга, особенно при хроническом аденоидите. Возможно отставание от сверстников в умственном и физическом развитии.
Лечение
Некоторые инфекции уха разрешаются без лечения антибиотиками. Что лучше для вашего ребенка, зависит от многих факторов, включая возраст ребенка и тяжесть симптомов.
Выжидательная тактика
Состояние здоровья после появления ушных инфекций обычно улучшается в течение первых двух дней, и большинство инфекций устраняются самостоятельно в течение одной-двух недель без какого-либо лечения. Американская академия педиатрии и Американская академия семейных врачей рекомендуют подождать и посмотреть итог в следующих случаях:
- Дети от 6 до 23 месяцев с легкой внутренней болью в одном ухе менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах с одной или двух сторон менее 48 часов и температуре менее 39°C.
Некоторые данные свидетельствуют о том, что лечение антибиотиками может быть эффективным для детей с ушными инфекциями. Поговорите со своим врачом о преимуществах антибиотиков, их побочных эффектах и о появлении бактерий, невосприимчивых к антибиотикам при их чрезмерном употреблении.
Управление болью
Чтобы уменьшить боль от инфекции уха, врач может посоветовать использовать парацетамол (калпол, панадол и другие) или ибупрофен (нурофен, ибуклин и другие), чтобы облегчить боль. Используйте препараты, как указано на этикетке
Соблюдайте осторожность, если даете аспирин детям или подросткам. Дети и подростки, выздоравливающие от ветрянки или гриппоподобных симптомов, никогда не должны принимать аспирин, потому что аспирин связан с синдромом Рейе
Антибиотикотерапия
Врач может рекомендовать лечение среднего отита антибиотиками в следующих ситуациях:
- Дети от 6 месяцев и старше с умеренной/тяжелой болью в ушах в течение более 48 часов или при температуре 39°C и выше.
- Дети от 6 до 23 месяцев с легкой внутренней болью в ушах, длящейся менее 48 часов и температурой менее 39°C.
- Дети в возрасте от 24 месяцев и старше с легкой внутренней болью в ушах, длящейся менее 48 часов и температуре менее 39°C.
У детей в возрасте до 6 месяцев с подтвержденным острым средним отитом лечение нужно начинать антибиотиками без первоначального времени ожидания и наблюдения. Даже после того, как симптомы улучшились, обязательно пройдите до конца курс антибиотика, как рекомендовано. Несоблюдение этой рекомендации может привести к рецидивирующей инфекции и устойчивости бактерий к антибиотикотерапии. Поговорите со своим врачом о том, что делать, если вы случайно пропустите прием антибиотика.
Шунтирование
Если у вашего ребенка рецидивирующий средний отит или средний отит с выпотом, врач может порекомендовать процедуру по удалению жидкости из среднего уха. О рецидивирующем среднем отите можно говорить, если было три эпизода заражения за шесть месяцев или четыре эпизода в год или, по крайней мере, один эпизод за последние шесть месяцев. Рецидивирующий отит с выпотом — это постоянное нарастание жидкости в ухе после выздоровления или в отсутствие какой-либо инфекции.
Во время амбулаторной хирургической процедуры, называемой шунтированием, хирург создает крошечное отверстие в барабанной перепонке, через которое происходит отток жидкости из среднего уха. Крошечная трубка (шунт) помещается в отверстие, чтобы помочь вентилировать среднее ухо и продолжить отток жидкости необходимое количество времени. Шунт устанавливается на 3-6 месяцев и удаляется хирургическим путем. Барабанная перепонка обычно закрывается снова после того, как шунт удаляется.
Лечение хронического гнойного среднего отита
Хронический гнойный средний отит приводит к перфорации барабанной перепонки и трудно поддается лечению. Его часто лечат антибиотиками, вводимыми в виде капель.
Современные методы диагностики и лечения, предлагаемые в «ЛОР клинике номер 1»
Диагностика
«ЛОР клиника номер 1» является специализированной оториноларингологической клиникой. ЛОР врачи клиники хорошо владеют методом эндоскопической диагностики ЛОР органов и имеют достаточный опыт работы с детьми с рождения. Эндоскопический осмотр носоглотки, ушей и горла даст возможность оценить степень увеличения аденоидов и наличия воспаления, а также сориентироваться в наличии или отсутствии осложнений.
Для уточнения причины гипертрофии аденоидов в клинике в первый день приема возможно сдать необходимые лабораторные анализы.
При подозрении на осложнения, в день приема будет проведена тимпанометрия (диагностика патологии среднего уха) или УЗИ придаточных пазух носа при подозрении на гайморит, синусит.
Лечение
На основании выставленного диагноза ЛОР врачом будет назначено как медикаментозное, так и манипуляционное и физиолечение.
В ЛОР клинике номер 1 представлено максимальное разнообразие аппаратного лечения аденоидита:
- промывание носа с помощью электроотсоса;
- лазеротерапия красным, инфракрасным и фиолетовым лазером;
- УЗОЛ-терапия аденоидов (носоглотки);
- фотохромотерапия оранжевым цветом;
- магнитотерапия;
- промывание носа на аппарате «Интралор»;
- галокамера (соляная пещера).
Данные виды физиотерапевтического воздействия имеют широкую доказательную базу в эффективности противовоспалительного, иммуномодулирующего, антисептического, противоотечного воздействия на ткань аденоидов и абсолютной безопасности применения у детей любого возраста. Каждый метод может применяться и как самостоятельное лечение, и в комбинации с другим методом. При этом разные методы физиовоздействия действуют как синергисты (усиливая эффективность друг друга и облегчая проникновение в слизистую оболочку лекарственных препаратов, применяемых местно).
Как следствие всех вышеперечисленных эффектов, назначенное комбинированное лечение дает очень хороший результат на снятие воспаления и уменьшение аденоидных вегетаций до физиологической нормы. Что позволяет сохранить аденоиды и в дальнейшем отслеживать их состояние в динамике.
Это ни в коем случае не говорит о том, что одного курса терапии будет достаточно, чтобы не возникало обострений хронического аденоидита. Ребенок, контактирующий с окружающими людьми, особенно если он посещает детский сад, при повторном инфицировании будет проходить через обострение аденоидита повторно и, конечно, будет правильным прийти на консультацию к ЛОР врачу и подобрать новый курс лечения. Но на фоне профессионального лечения, во-первых, размеры аденоидов будут приходить в свою возрастную норму, симптомы будут полностью купироваться, ребенок в промежутках между заболеваниями будет хорошо дышать носом, слуховые трубы будут функционировать, слух будет сохранен. Сократится количество и длительность курсов медикаментозной терапии, в том числе количество принимаемых ребенком антибиотиков. Учитывая иммуномоделирующий и профилактический эффект физиолечения, ребенок будет гораздо реже болеть, и промежутки здоровья значительно увеличатся. А значит, не будут формироваться осложнения и удастся избежать операции.
Причины развития и факторы риска

Перемерзнув в зимнюю пору, можно легко “подхватить” недуг
Аденоидит возникает вследствие увеличения миндалины (аденоиды) и снижения иммунитета. Именно это и является основной причиной развития болезни. Однако воспалительный процесс чаще всего бактериальный, вызванный стрептококками и стафилококками. Эти бактерии в норме всегда присутствуют в ротовой полости, но провоцируют воспаление миндалины только в случае снижения местного иммунитета, что и происходит при аденоидах.
Среди факторов, повышающих риск развития острого воспалительного процесса:
- длительный прием антибиотиков;
- нехватка витаминов и несбалансированное питание;
- частые ОРВИ;
- хронический очаг инфекции в организме;
- слишком сухой воздух в доме;
- переохлаждение.
Спровоцировать аденоидит может любой эпизод снижения иммунитета, например, на фоне аллергической реакции или диатеза у совсем маленьких детей.
При отсутствии лечения, воспалительный процесс быстро переходит в хроническую форму. В этом случае в носоглотке образуется хронический очаг инфекции, что еще больше ослабляет иммунную систему, повышая риск развития опасных осложнений.
Методы лечения аденоидов у детей
Диагностика одонтогенного гайморита
Диагностировать данное заболевание может только врач. Диагностика одонтогенного гайморита, как правило, происходит в два этапа:
- Определение источника воспаления, то есть больного зуба, и исследование его состояния;
- Непосредственный осмотр гайморовых пазух.
Рентген-диагностика
Рентген при диагностике одонтогенного гайморита может использоваться на обоих этапах. На первом он применяется для панорамного снимка челюсти, прицельного снимка зубов и конусно-лучевой томограммы челюсти.
Рентген-диагностику также применяют для того, чтобы исследовать состояние верхнечелюстной придаточной пазухи. Проекционные снимки могут предоставить врачу только 20% необходимой информации, так что чаще всего диагностику проводят при помощи компьютерной томографии. Этот способ исследования позволяет обнаружить в гайморовой пазухе наличие посторонних объектов.
Компьютерные снимки позволяют получить об объекте исследований достаточно точные сведения, однако зачастую их недостаточно для того, чтобы полностью оценить произошедшие в гайморовой пазухе изменения. Например, при проведении конусно-лучевой томограммы врач может увидеть отличия в плотности тканей, но не всегда может стопроцентно определить, что это за новообразование, так как, например, кисты и полипы часто имеют одинаковую плотность.
Эндоскопия
Данный способ диагностики является самым точным и надежным. Эндоскопия производится при помощи эндоскопа – специального препарата диаметром всего 3-4 миллиметра. Эндоскоп вводится через отверстие после удаления зуба или расширенное соустье. Прибор дает широкий угол обзора и увеличивает изображение, что позволяет досконально обследовать гайморову пазуху и точно диагностировать заболевание.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Как распознать аденоиды у детей?
Основным симптомом, указывающим на наличие патологии, является постоянно открытый рот. Это происходит потому, что из-за аденоидов не дышит нос, и ребенок принимает вынужденное положение. Особенно это становится заметно во время сна.
При длительном течении заболевания у ребенка может развиться отит и тугоухость из-за нарушения эластичности барабанной перепонки. Это происходит вследствие нарушения оттока слизи из носовых пазух, которые сообщаются со слуховым аппаратом.
Косвенными симптомами аденоидов являются беспричинный кашель в отсутствие признаков бронхита и начинающиеся нервные расстройства, полностью проходящие после эффективного устранения причины.
Классификация
Клиническая классификация .
1. Неспецифический хронический тонзиллит: а) компенсированная форма; б) декомпенсированная форма;
2. Гипертрофия миндалин: а) I степень – миндалины занимают одну треть расстояния от небно-язычной дужки до средней линии зева; б) II степень – миндалины занимают две трети этого расстояния; в) III степень – миндалины соприкасаются друг с другом;
3. Гипертрофия аденоидов: а) I степень – аденоиды прикрывают только верхнюю треть сошника; б) II степень – аденоиды прикрывают верхние две трети сошника; в) III степень – прикрывают полностью или почти полностью сошник.