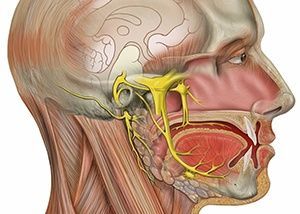
Невралгия тройничного нерва
Содержание:
- Симптомы невралгии затылочного нерва
- Причины заболевания
- Терапия
- 3.Симптомы и диагностика
- 1.Общие сведения
- Смещение копчика. Лечение
- Обследование и лечение в клинике «Эхинацея»
- Невралгия затылочного нерва
- Симптомы герпетической невралгии
- Лечение
- Операции
- Причины и факторы риска
- 4.Лечение
- Классификация кохлеарного неврита слухового нерва
- СПОСОБСТВОВАТЬ РАЗВИТИЮ ЗАТЫЛОЧНОЙ НЕВРАЛГИИ МОГУТ:
Симптомы невралгии затылочного нерва
Основное проявление заболевания – головные боли. Они возникают в задней и верхней части головы, в основании черепа, в шее. Болевые ощущения могут распространяться на надбровья, позади глаз.
Обычно боль напоминает сильные уколы, удар электрическим током. Она может быть пульсирующей, стреляющей, сопровождаться жжением. У некоторых больных при этом повышается чувствительность к свету, звукам. Боль могут провоцировать движения в шее.
Обычно боль начинается в шее и нижней части головы, распространяется вверх. Чаще всего она возникает с одной стороны, но затылочные нервы могут быть поражены и с двух сторон.
Хронические головные боли возникают при разных заболеваниях. Зачастую люди, которые испытывают симптомы невралгии затылочного нерва (и даже их лечащие врачи) считают, что у них головные боли напряжения или мигрень.
Причины заболевания
Многие проблемы с копчиком возникают в детстве или юности – организм человека в это время еще довольно пластичен, и даже небольшая травма приводит к изменению формы отдельных костей, их смещению и дальнейшей деформации остального скелета. Это справедливо и для копчика, неправильная позиция которого относительно крестца может приводить к искривлению самого позвоночного столба в процессе взросления.
Интересно, что смещение копчика иногда приводит к болям в шейном или грудном отделе, и некоторые врачи затрудняются найти исходную причину.
В результате лечение назначается только для симптомов, тогда как общее состояние позвоночного столба продолжает ухудшаться с годами.
Терапия
Чтобы быстро купировать пароксизмы вегеталгии надо принять анальгетики и противовоспалительные препараты. К ним относятся:
- Ацетилсалициловая кислота;
- Метамизол натрия;
- Новокаиновые блокады;
- Аминофеназон.
Эти препараты сочетаются с ганглиоблокаторами, седативными и спазмолитическими средствами. При необходимости пациенту назначают снотворные. Для достижения дополнительного обезболивающего эффекта показан ультрафонофорез с гидрокортизоном или электрофорез с новокаином на ушную область.
Также требуется сосудистая и метаболическая терапия:
- Никотиновая кислота;
- Витамины группы В;
- Пентоксифиллин.
Уменьшить отечность помогут антигистаминные средства. Если в клинике преобладают симптомы, характерные для раздражения парасимпатических волокон требуется холинолитическая терапия: дифенилтропин, платифиллин.
При непереносимости лекарственной терапии требуется назначение:
- Магнитопунктуры;
- Акупунктуры;
- Лазеропунктуры.
Во время реконвалесценции можно назначать амплипульстерапию, ДДТ, электрофорез с гиалуронидазой.
Для эффективного лечения невралгии требуется устранить первопричину заболевания. Пролечить воспалительный или инфекционный очаг, регулярно проводить санацию ротовой полости и терапию хронических соматических болезней. Также необходима коррекция эндокринных нарушений. По показаниям может быть назначено хирургическое рассечение спаек, удаление опухолей и околоушных камней, гайморотомия, этмоидотомия и т.д.
3.Симптомы и диагностика
Клиническая картина языкоглоточной невралгии в большинстве источников сопоставляется с невралгией лицевого и тройничного нервов; как правило, необходима тщательная и доказательная дифференциальная диагностика.
Невралгия языкоглоточного нерва проявляется приступообразными болями в зоне миндалин и корня языка, с различной иррадиацией (в верхнее небо, уши, глаза, челюсти, гортань и пр.).
Такого рода пароксизмы длятся от нескольких секунд до несколько минут и зачастую сопровождаются ощущением пересохшего горла, а заканчиваются усиленным слюноотделением (гиперсаливацией). Во время болевого приступа искажается вкусовая чувствительность (любая пища кажется горькой), ослабляются глоточные рефлексы.
Языкоглоточная невралгия может протекать как чередование ремиссий и обострений, но обычно со временем прогрессирует – болевые пароксизмы учащаются, становятся более продолжительными и мучительными.
Диагноз устанавливается клинически, путем тщательного изучения симптоматики, исследования рефлексов, изучения анамнеза. Инструментальные методы (в первую очередь, МРТ) назначают, главным образом, для исключения или подтверждения злокачественных образований, гиперплазий, сосудистых аневризм и пр.
1.Общие сведения
Языкоглоточным называют один из парных черепных нервов. Свое название эта (IХ) пара получила в связи с теми функциями, которые она контролирует: активность шилоглоточной мышцы, чувствительность вкусовых пупырышков прикорневой части языка, секреторная деятельность околоушной железы, а также тактильная чувствительность ряда структур органов слуха и полости рта.
Термин «невралгия» переводится как «нервная боль» или «боль в нерве». Нейрогенные болевые синдромы отличаются специфическим характером (боль, как правило, пронзительная, в ощущениях похожая на растянутый во времени удар электрическим током), значительной выраженностью и упорностью: невозможно найти вынужденную позу, слабо действуют обычные анальгетики и пр.
Подобный синдром, обусловленный изолированным поражением языкоглоточного нерва, в клинической практике встречается очень редко – его статистическая частота составляет один случай примерно на 620 000 человек. Среди пациентов преобладают мужчины, а в возрастном срезе – лица старше 40 лет.
Смещение копчика. Лечение
Почему стоит обратиться к мануальному терапевту
Существует всего два надежных способа определить смещение копчика, степень повреждения тканей и суставов, а также найти способ исправления такого смещения – это МРТ и кинезиологическое обследование. В первом случае вы должны заранее подозревать у себя конкретный диагноз, что не всегда возможно. Во втором случае врач самостоятельно определит, что именно нужно проверить, и, в конце концов, найдет причину болей, ограниченности движений и проблем с позвоночником.
Лечение производится механически – врач аккуратно вправляет копчик без какого-либо хирургического вмешательства. Предварительные процедуры в виде разминки мышц могут способствовать снижению болезненных ощущений при сильных смещениях.
В более редких случаях, когда части копчика смещены вперед – то есть, вглубь тела – может потребоваться вправление через прямую кишку. Такие случаи обсуждаются с пациентом индивидуально, хотя в большинстве случаев такой метод не вызывает болезненных ощущений, а вправление происходит максимально быстро.
Своевременно вправленный копчик – это возможность избавиться от всех неприятных последствий смещения уже в день посещения мануального терапевта. Если патология не привела в течение многих лет к сильным воспалительным процессам или дополнительным травмам, вправленный копчик быстро восстанавливается, а все боли и дискомфорт при опоре на таз исчезают практически без следа.
Кроме указанных процедур мануальный терапевт может назначить восстанавливающее лечение – легкий наружный массаж, разминание мышц. Специфическое лекарственное лечение не требуется.
Обследование и лечение в клинике «Эхинацея»
Финлепсин, Тегретол, Карбамазепин могут уменьшить боль, но не излечивают невралгию. Поэтому мы выясним, где и почему появляется боль, а на основании полученных данных проведем необходимое лечение. Бывает достаточно провести курс противовирусного лечения или улучшить работу сосудов мозга, пролечить воспаление в пазухах носа или восстановить нормальный сон – и боль начинает стихать. В некоторых случаях хорошо помогают блокады ветвей тройничного нерва.
Обязательно берите с собой на прием результаты ранее выполненных исследований, мы тщательно изучим их, при необходимости выполним недостающие исследования. Что может понадобиться из диагностики:
- МР-томография головного мозга, тканей лица и/или шеи. На МР-томограммах хорошо видны мозговые центры тройничного нерва и его область выхода (корешок), кровеносные сосуды, околоносовые пазухи.
- Рентгеновская компьютерная томография челюстей и лица. На компьютерных томограммах видны в деталях кости, челюсти и зубы, пазухи носа. РКТ помогает в диагностике нарушений структуры костных каналов ветвей тройничного нерва.
- Панорамный снимок верхней и нижней челюстей (ортопантомограмма) или прицельные рентгеновские снимки зубов.Такие рентгенограммы позволяют судить о причинах повреждения челюстных ветвей нерва. Видны кисты корней зубов, выход пломбировочного материала за верхушку зуба, переломы корней зубов.
- Анализы крови на наличие вирусного воспаления тройничного нерва. Подозрение на присутствие вируса и слабый иммунитет, как причину его активности, нетрудно проверить с помощью анализа крови.
- Электромиография – метод исследования проведения импульсов по нервам. Электромиография тройничного нерва помогает установить наличие/отсутствие и уровень нарушения проведения импульсов по нерву (кора мозга, ствол мозга или ветви нерва).
Киста пазухи вызывала боль во второй ветви тройничного нерва (компьютерная томограмма). 1 – нормальная гайморова пазуха. 2 – киста гайморовой пазухи.
Вам потребуется осмотр неврологом.
Невралгия затылочного нерва
Часто от знакомых и близких мы слышим жалобы на боли в затылочной области, распространяющиеся кпереди в околоушную, височную зоны после простуды или неудобного, неловкого движения шеи и головы с нагрузкой. При этом заболевании больные чувствуют постоянную, временами резкую, боль в затылочной области, обусловленную раздражением затылочных нервов, формирующихся из волокон, проходящих через верхние спинномозговые нервы (второй-третий шейные спинномозговые нервы).
Часто от знакомых и близких мы слышим жалобы на боли в затылочной области, распространяющиеся кпереди в околоушную, височную зоны после простуды или неудобного, неловкого движения шеи и головы с нагрузкой. При этом заболевании больные чувствуют постоянную, временами резкую, боль в затылочной области, обусловленную раздражением затылочных нервов, формирующихся из волокон, проходящих через верхние спинномозговые нервы (второй-третий шейные спинномозговые нервы). При этом больные обычно фиксируют голову, слегка наклоняя ее назад и набок. При невралгии большого затылочного нерва болевые ощущения беспокоят в области сосцевидных отростков и затылочного бугр; при невралгии малого затылочного нерва – позади грудино-ключично-сосцевидной мышцы на уровне ее верхней трети (точки Керера). Возможны проявления гипестезии с элементами гиперпатии в затылочной области. Невралгия может быть проявлением шейного остеохондроза, межпозвонковых грыж и спондилоартрозов, а также опухолей или последствий родовых травм и травм шейного отдела позвоночника.
Причинами самого распространенного заболевания — остеохондроза могут служить переохлаждения, перегрев, перегрузки (бытовые- подъем тяжестей, профессиональные, спортивные), ранее перенесенные или острые травмы, наследственная предрасположенность, врожденные дефекты позвонков, нарушение обмена веществ, недостаток микроэлементов и витаминов, нерациональное питание, эндокринные нарушения и избыточный вес.
Как видно невралгия затылочных нервов достаточно сложное заболевание и проявления этого заболевания серьезные. Врачи Клиники доктора Войта также напоминают, что в случаях выраженного болевого синдрома при невралгиях необходимо оформление листа нетрудоспособности. Пациенты в таких случаях нуждаются в постельном режиме и являются временно нетрудоспособными. В связи вышеперечисленными фактами не стоит каждый раз при боли в позвоночнике надеяться на самоизлечение. Самолечение также может привести к осложнениям остеохондроза. Напомним нашим уважаемым пациентам, что именно в таких сложных случаях Вам поможет и облегчит страдания врач- вертебролог и невролог. Специалист по лечению заболеваний позвоночника в Клинике доктора Войта часто один может установить причины Вашей боли и различных расстройств Вашего здоровья. Врачи вертебрологи и неврологи Клиники доктора Войта имеют многолетний опыт работы с патологией позвоночника и смежными заболеваниями иннервируемых систем и органов.
О статье « Невралгия затылочного нерва »:
Симптомы герпетической невралгии
Нарушения возникают на ограниченном участке тела, как правило, с одной стороны, там, где проходит пораженный вирусом нервный ствол. Для заболевания характерно сочетание трех признаков:
- Боль. Может быть жгучей, колющей, ноющей. Как правило, сохраняется 3 месяца и дольше после выздоровления от опоясывающего лишая.
- Аллодиния. Это сложное слово обозначает состояние, когда боль возникает от воздействий, которые у здоровых людей к ней не приводят. При герпетической невралгии болевые ощущения могут возникать от легких прикосновений к коже, одежде.
- Зуд и чувство онемения. Более редкие симптомы.
Заболевание не представляет большой опасности, но из-за постоянных болей со временем человек начинает испытывать повышенную утомляемость, депрессию, у него снижается аппетит, он не может нормально выспаться.
Для того чтобы предотвратить осложнение, нужно обращаться к врачу при первых признаках герпеса. Чем раньше заболевший человек начал принимать противовирусные средства, тем ниже риск того, что в будущем его будут беспокоить боли.
Чаще всего врач устанавливает диагноз после осмотра пациента. Дополнительные исследования и анализы не нужны.
Лечение
 Лечение невралгии затылочного нерва может быть консервативным и оперативным. В первую очередь пытаются справиться без хирургического вмешательства.
Лечение невралгии затылочного нерва может быть консервативным и оперативным. В первую очередь пытаются справиться без хирургического вмешательства.
К консервативным методам лечения относят:
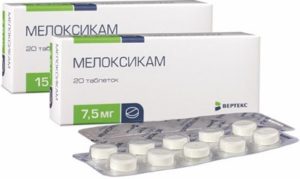
- использование нестероидных противовоспалительных средств (Диклофенак, Ибупрофен, Мелоксикам, Напроксен и другие). Препараты обладают обезболивающим, противовоспалительным эффектом;
- применение миорелаксантов, то есть препаратов, снижающих мышечный тонус. Это оправданно в тех случаях, когда развитие невралгии затылочного нерва обусловлено спазмом мышц на пути следования нерва. Наиболее эффективными среди этой группы препаратов считаются Тизанидин (Сирдалуд) и Мидокалм;
- употребление антиконвульсантов (Карбамазепин, Габапентин, Прегабалин) и антидепрессантов (Амитриптилин, Дулоксетин). Подобные действия предпринимаются в случаях упорно не купирующегося болевого синдрома;
- блокаду затылочного нерва. Эта манипуляция представляет собой введение в точки выхода нерва на кожу смеси лекарственных веществ. Это могут быть гормоны (Гидрокортизон, Дипроспан, Дексаметазон), или анестетики (Лидокаин, Новокаин), или их смесь. Если блокада выполнена правильно, то болевой синдром устраняется. Иногда через некоторое время требуется повторение блокады;
- методы физиотерапии (ультразвук, лазеротерапия, электрофорез, магнитотерапия);
- массаж, комплексы лечебной физкультуры;
- иглоукалывание;
- мануальная терапия и вытяжение позвоночника (целесообразны при дегенеративно-дистрофических процессах в шейном отделе позвоночника).
Если с помощью консервативных способов лечения не удалось избавиться от невралгии затылочного нерва, тогда прибегают к оперативному лечению. Хирургическое вмешательство может быть двух видов:
- микроваскулярная декомпрессия. Эта разновидность оперативного лечения применяется в тех случаях, когда затылочный нерв сдавливается рядом расположенными структурами (в частности, патологически измененными сосудами);
- нейростимуляция. Под кожу в шейной области имплантируют специальный прибор, генерирующий электрические импульсы. Импульсы подавляют болевые стимулы. Пациент сам может регулировать деятельность нейростимулятора.
И все-таки, в большинстве случаев, справиться с невралгией затылочного нерва удается без участия хирургов.
Таким образом, подводя итог вышеизложенному, следует сказать, что невралгия затылочного нерва – это патология периферической нервной системы, основным проявлением которой является головная боль в затылке. Болезнь не представляет угрозы для человека, но значительный болевой синдром становится ложкой дегтя в бочке с медом на фоне нормального состояния здоровья. Невралгия затылочного нерва легко диагностируется, однако всегда требует поиска истинной причины ее возникновения. Избавиться от заболевания можно консервативными или хирургическими способами. Главное – не затягивать визит к врачу.
Врач-невропатолог клиники Сиена-Мед Бухтояров С. Н. рассказывает о том, что такое невралгия затылочного нерва, каковы ее симптомы, принципы диагностики и лечения:
Операции
Разрезы в 3. о. делают с учетом расположения сосудов и нервов. Через 3. о. производят трепанацию задней черепной ямки для удаления опухолей, кист, инородных тел, располагающихся в мозжечке, IV желудочке, мозжечковом углу, в мозжечково-мозговой цистерне, а также прокол заднего рога бокового желудочка, мозжечково-мозговой цистерны (см. Вентрикулопункция), дренирующие операции при гидроцефалии (см.), декомпрессивную трепанацию (см. Трепанация черепа), резекционную затылочную краниотомию. При флегмоне и абсцессах 3. о. производят широкие разрезы, обеспечивающие хорошее дренирование гнойной полости. Первичная хирургическая обработка ран 3. о. производится с экономным иссечением тканей. Большие лоскуты обрабатывают р-рами антисептиков и фиксируют отдельными редкими швами. Между швами вводят дренажи для обеспечения оттока раневого отделяемого или накладывают контрапертуры. При мелких поверхностных ранах мягких тканей ограничиваются их туалетом.
Библиография: Долинин В. А. и Бисенков Н. П. Операции при ранениях и травмах, Л., 1972; Золотарева Т. В. и Топоров Г. Н. Хирургическая анатомия головы, М., 1968; 3олотко Ю. Л. Атлас топографической анатомии человека, ч. 1, с. 6, М., 1964; И р г e р И. М. Нейрохирургия, М., 1971;H о 1 1 i n s h e a d W. H. The head and neck, N. Y., 1968; Schmitt W. Allgemeine Chirurgie, Lpz., 1970; Speziel-le Chirurgie, hrsg. v. H. J. Serfling u. a., Lpz., 1971.
Причины и факторы риска
Как ни странно, возможность развития остеохондроза у человека обусловлена одним из его эволюционных преимуществ – прямохождении: позвонки давят друг на друга, а с возрастом соединительная ткань деградирует. Как следствие, у пожилых это почти неизбежный процесс. Но есть и множество факторов, способствующие более раннему и интенсивному развитию шейного остеохондроза:
- В первую очередь – это сидячий и малоподвижный образ жизни, часто наблюдающийся в современной жизни (офисные работники, водители и прочие «сидячие» специальности, телевизор, долгие часы за компьютером), отсутствие физических нагрузок
- Напряженные, неестественные позы в процессе работы: например, за компьютером человек часто наклоняется вперед, принимая напряженную позу
- Противоположная причина – слишком высокие, непривычные для данного человек нагрузки; но в зоне риска – даже тренированные спортсмены, например, штангисты;
- Любые причины, нарушающие естественную осанку человека: неудобная обувь, особенно на высоком каблуке, неудачная поза при сне, плоскостопие, ревматизм, сколиоз;
- Излишний вес, что часто вызвано неправильным питанием
- Частые стрессы, сильное нервное напряжение, постоянное переутомление
- Локальное переохлаждение
Читать еще…
4.Лечение
Лечение при языкоглоточной невралгии направлено, в первую очередь, на купирование болевого синдрома. Учитывая его выраженность и специфику, в ряде случаев приходится назначать как ненаркотические, так и наркотические анальгезирующие средства; применяются также антипароксизмальные и противовоспалительные препараты, витаминные комплексы, общеукрепляющая терапия, электрофизиотерапевтические методы. В ситуациях, когда установленной причиной невралгии является механическая компрессия (сдавление) нерва, – например, при гиперплазиях смежных с нервом структур, – производится нейрохирургическое вмешательство.
Классификация кохлеарного неврита слухового нерва
Кохлеарный неврит — это самая распространенная причина, по которой у человека снижается способность к восприятию звука. Заболевание слухового нерва может поражать одну сторону, но иногда снижение слуха проявляется на обеих сторонах. Согласно этому, разделяют:
- односторонний неврит;
- двусторонний неврит.
Другая классификация заболевания касается степени клинического развития кохлеарного неврита. Она показывает, как давно протекает дисфункция нерва и насколько сильно он поражен. Таким образом, выделяют следующие три формы кохлеарного неврита:
- Острый кохлеарный неврит. Период протекания заболевания на этом этапе составляет до четырех недель. Если обратиться к врачу на этом этапе заболевания, то вероятность полного восстановления слуха — 70-90%.
- Подострая нейросенсорная тугоухость. Этот этап диагностируется, если поражение нерва длится от одного до трех месяцев. Лечение здесь также применяется, вероятность выздоровления составляет около 30-70%.
- Хроническая нейросенсорная тугоухость, которая протекает от 3-х месяцев, слабо поддающаяся лечению.
Различают типы кохлеарного неврита и согласно тому, какой характер и уровень поражения диагностируется врачом. Поскольку заболевание имеет нейросенсорный характер, то и дисфункция нерва может иметь разное происхождение:
- периферический кохлеарный неврит — причины нарушения звуковосприятия во внутреннем ухе;
- центральная нейросенсорная тугоухость — причины нарушения слуха вызваны дисфункцией соответствующих структур в головном мозге.
По степени развития заболевания выделяют четыре этапа кохлеарного неврита:
- Легкая (I) степень, когда порог восприятия звука составляет 26-40 дБ;
- Умеренная (II) степень, слуховая граница здесь достигает 41-55 дБ;
- Умеренно тяжелая (III) степень, порог восприятия звука 56-70 дБ;
- Тяжелая (IV) степень, когда слуховая граница составляет 71-90 дБ.
Если же звуковое восприятие практически полностью нарушено, и пациент не в состоянии слышать какие-либо звуки, врач диагностирует полную глухоту.
По вероятным результатам лечения, характеру протекания и симптоматике, кохлеарный неврит классифицируют на:
- обратимый;
- прогрессирующий;
- стабильный.
Кроме того, различают кохлеарный неврит по причине возникновения болезни.
- Врожденная нейросенсорная тугоухость, которая проявляется с детства.
- Приобретенный кохлеарный неврит, причиной для появления которого может быть множество вещей. Согласно этому, приобретенную нейросенсорную тугоухость также рассматривают, как:
- ишемическую;
- лучевую;
- профессиональную;
- посттравматическую;
- аллергическую.
Если кохлеарный неврит возникает до того, как человек научится говорить, то такой тип болезни называется прелингвальным. Если же он появляется после, тогда такой неврит классифицируется как постлингвальный.
Причин для возникновения кохлеарного неврита может быть множество, и для врожденного и приобретенного нарушения слуха они разнятся.
СПОСОБСТВОВАТЬ РАЗВИТИЮ ЗАТЫЛОЧНОЙ НЕВРАЛГИИ МОГУТ:
- Неправильная осанка.
- Неправильное положение на рабочем месте (например, при работе с компьютером).
- Психоэмоциональное напряжение.
- Стрессы и др.
Иногда затылочная невралгия может быть спутана с мигренью или головной болью напряжения. В результате, пациент может получать не совсем адекватное лечение. Проявляется заболевание в 2-х формах:
- Пароксизмальная форма (приступообразная): приступы сильной пульсирующей (или в виде толчков) боли с одной стороны головы (реже с обеих сторон), начинающиеся в подзатылочной области и распространяющиеся через темя, висок в лобную область, в глазное яблоко.
- Постоянная форма: непрекращающиеся умеренные боли с эпизодами усиления.
При обследовании пациента часто можно обнаружить нарушение чувствительности кожи головы в зоне иннервации большого затылочного нерва (повышенная или пониженная болевая чувствительность). При пальпации определяется болезненность в местах, где проходит данный нерв.
Из дополнительных методов обследования применяются: рентгенография шейного отдела позвоночника, МРТ шейного отдела позвоночника и головы, МСКТ. В некоторых случаях проводится дуплексное сканирование сосудов шеи и головы.
Лечение, как правило, консервативное. Из медикаментов хороший эффект могут дать нестероидные противовоспалительные средства, миорелаксанты центрального действия. Если данные препараты оказались неэффективны, можно назначить препараты прегабалина, габапентина, антидперессанты.
Пользу могут принести различные физиотерапевтические процедуры (ультразвук, чрескожная электронейростимуляция и др.), тракции шеи (вытяжение за голову), спинальные манипуляции, иглорефлексотерапия, лечебная физкультура, правильная организация рабочего места, активный образ жизни, регуляция режима труда и отдыха.
Если комплексное консервативное лечение не приносит облегчения, боль переходит в хроническую форму, в этом случае проводится блокада большого затылочного нерва. Эта блокада является также и диагностической – если после ее проведения боль прошла хотя бы на некоторое время, значит наиболее вероятный источник боли – большой затылочный нерв.
К нерву подводится медикаментозная смесь, состоящая из местного анестетика (обезболивающего препарата: лидокаин, маркаин и др.) и кортикостероида – препарата, обладающего выраженным противовоспалительным действием. Лучше всего проводить блокаду в месте прохождения нерва рядом с межпозвонковым суставом С1-2. Это позволит не только заблокировать нерв, но и оказать лечебное воздействие на данный сустав и околосуставные ткани. Выполнить блокаду можно ориентируясь на определяемые путем прощупывания анатомические структуры. Однако для увеличения эффективности процедуры и снижения рисков лучше использовать различные методы визуального контроля: ультразвук, цифровую рентгеновскую флюороскопию или компьютерную томографию.
В клинике «Оберіг» возможно выполнение данной блокады с использованием всех перечисленных способов контроля. Наиболее предпочтительной является блокада под контролем МСКТ (мультисрезовой спиральной компьютерной томографии). Используя МСКТ, врач подводит кончик иглы прямо к большому затылочному нерву, что значительно повышает эффективность процедуры. При этом четко визуализируются другие нервные и сосудистые образования шеи (например, позвоночные артерии). Это позволяет избежать их травматизации и, таким образом, максимально снизить риски для пациента.
Блокада большого затылочного нерва под контролем МСКТ: кончик иглы установлен у межпозвонкового сустава С1-2, где проходит основной ствол нерва.
Если у вас возникли сомнения относительно свого здоровья, не теряйте времени, запишитесь на прием к врачу-нейрохирургу клиники «Оберіг» Илляшенко Вадиму Игоревичу, позвонив по номеру:
(044) 521 30 03