Тромбофлебит подкожных вен
Содержание:
- Лабораторная диагностика тромбофлебита
- Методы лечения тромбофлебита
- Часто задаваемые вопросы наших пациентов в интернете о тромбофлебите
- Почему возникает тромбоз глубоких вен
- Тромбофлебит или тромбоз?
- Что делать?
- Как выявить тромб в ноге
- Основные причины тромбоза вен
- Классификация антикоагулянтных препаратов
- Как проходит исследование?
- Клинические формы тромбоза глубоких вен
- История хирургического лечения варикоза вен нижних конечностей
- Лечение тромбозов вен
- Осложнения тромбоза глубоких вен
- Причины тромбофлебита поверхностных вен
- Острый тромбофлебит нижних конечностей, лечение
Лабораторная диагностика тромбофлебита
Анализ крови редко помогает в диагностике тромбофлебита, за исключением тех случае когда проводится обследования для выявления гиперкоагуляционных состояний. Можно выделить несколько гиперкоагуляционных состояний, в том числе следующие:
- мутация фактора V Leiden
- Дефицит белка С
- Недостаточность белка S
- Недостаточность Антитромбина III
- Антифосфолипидные антитела
- мутация гена Протромбина 2010
Протромбиновое время (ПТВ) и активированное частичное тромбопластиновое время (АЧТВ) не являются полезными при диагностической оценке пациентов с подозрением на тромбофлебит или тромбоз глубоких вен. У большенства пациентов с тромбофлебитом при обследовании определяется норпмальный уровень ПТВ и АЧТВ.
Уровень лейкоцитов (WBC). При нормальном уровене лейкоцитов крови септический тромбофлебит маловероятен. Наличие лейкоцитоза в тоже время не является специфическим симптомом и может быть повышен при асептическом флебите.
D-димер является уникальным продуктом распада фибрина и часто измеряется при оценке ТГВ и легочной эмболии (ТЭЛА). Однако это показатель имеет малое клиническое значения для диагностики тромбофлебита.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
- оказывающие противовоспалительное действие (нестероидные противовоспалительные средства например: Нимесил, Ибупрофен, Диклофенак, Найз и пр.);
- местные средства (компрессы и мази);
- методы компрессионного воздействия (эластичные бинты или компрессионный трикотаж и пр.);
- флеботонические средства (Детралекс, Флебодия, Антистакс, Вазокет и пр.).
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени (3-4 недели) или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Часто задаваемые вопросы наших пациентов в интернете о тромбофлебите
Чтобы не было тромбов, необходимо своевременно обследоваться у специалистов, флебологов. В случае выявления патологии, доктор Вам подробно объяснит, что нужно делать и как действовать, чтобы избежать тромбофлебита.
В классическом понимании, тромбы у человека — это такое образование в просвете сосудов из кровяных сгустков, блокирующих кровоток. При травмах и кровотечении тромбы останавливают кровотечение, что буквально, спасает жизнь. При патологиях венозной системы, системы гемостаза, онкологических процессах и некоторых других, тромбоз является самостоятельной патологией и требует соответствующего лечения.
Растворить тромбы в ногах можно при помощи современных препаратов, антикоагулянтов. Применять же их можно исключительно под контролем врача, так как даже самые лучшие лекарства могут иметь свои побочные эффекты и осложнения.
Предотвратить тромбофлебит можно при помощи своевременной диагностики венозной системы. Такой диагностикой занимаются, как врачи-флебологи, так и врачи УЗИ. Первые в данной ситуации предпочтительнее, так как специализируется на венозной патологии.
Понять, что есть тромбы в венах можно по таким основным признакам, как:
- Отёчность конечности.
- Боль.
- Локальное покраснение кожи.
В случае появления любого из вышеперечисленных симптомов необходимо незамедлительно обратиться за медпомощью.
Лучшим ответом на Ваш вопрос: «как образуется тромб», будет классический ответ. А именно, сформулированная ещё в позапрошлом веке Рудольфом Вирховом теория патогенеза тромбообразования. Для образования тромба необходимы следующие факторы:
- Замедление тока крови, стаз.
- Повреждение внутренней стенки сосуда, травмой или воспалительный процессом.
- Состояние гиперкоагуляции крови.
Чтобы не было тромбов в венах необходимо своевременно делать обследование у специалистов-флебологов и всё необходимое лечение, в случае обнаружения патологии.
Почему возникает тромбоз глубоких вен
Сгустки крови в сосудах образуются по трём основным причинам:
- Повреждение венозных стенок
- Нарушение кровообращения
- Гиперкоагуляция — повышенная свёртываемость крови
Эти проблемы возникают из-за множества факторов риска. Они не гарантируют появления тромбоза глубоких вен, но значительно повышают вероятность болезни.
Самые распространённые факторы риска:
Долгая неподвижность
Когда человек долго сидит без движения, например, при поездках на машине, кровообращение в организме замедляется. Мышцы ног не работают и не помогают венам перекачивать кровь. Поэтому появляется больше тромбов.
Недавняя операция
При процедурах на ногах, сердце и сосудах венозные стенки часто повреждаются. В результате на них скапливаются тромбы. Эти сгустки крови не всегда исчезают после лечения — они остаются в сосудах и мешают кровообращению.
Травмы нижней части тела
Переломы костей бедра или голени нередко повреждают соседние вены. Кровообращение нарушается по нескольким причинам. Во-первых, в поврежденных сосудах появляются тромбы, которые должны снизить потери крови. Во-вторых, лечение переломов ограничивает движение пациента и снижает скорость кровообращения. Результат — высокий риск тромбоза.
Ожирение
В крупном теле много крови и она сильно давит на венозные стенки. Иногда повреждает их. В итоге вырастают тромбы.
Беременность и послеродовый период
У будущих матерей сосуды подвергаются большим нагрузкам — на них давит увеличенная матка, а также возросший объём крови в организме. Вены расширяются, а движение крови замедляется. Благоприятная среда для тромбоза.
Сердечный приступ или сердечная недостаточность
Из-за этих проблем сердце работает не в полную силу. В итоге кровообращение ухудшается.
Эстрогенная терапия или противозачаточные препараты
Из-за гормонов кровь становится гуще и в ней чаще формируются тромбы.
Рак
Некоторые формы рака повышают риск образования сгустков крови. Не менее опасна и борьба с раком. Отдельные методы лечения увеличивают густоту крови и её способность к формированию тромбов.
Редкие генетические расстройства
Эти наследственные состояния влияют на способность крови к тромбообразованию. Риск тромбоза возрастает.
Возраст старше 60 лет
Тромбозом глубоких вен болеют люди всех возрастов. Однако у пожилых людей болезнь встречается особенно часто.
Патологии вен
Воспаление венозных стенок и варикозное расширение влияет на кровообращение, так что тромбы нередко заполняют больные сосуды.
Тромбоз поверхностных вен
Сгустки крови в подкожных сосудах не очень опасны, но увеличивают риск формирования тромбов в крупных глубоких венах.
ДВС-синдром
Из-за этой болезни кровь сгущается неправильно, отчего возникает не только тромбоз, но и кровотечение. Основные причины — инфекции и отказ органов.
История тромбозов
Треть людей, которые вылечили тромбоз глубоких вен, заболевают им снова в течение 10 лет.
Как видите, факторов риска очень много. Поэтому не удивительно, что осложнения тромбоза — одна из главных причин смерти в современном мире.
Тромбы часто убивают. Особенно когда пациент позволяет им бесконтрольно расти и распространяться в сердце, лёгкие и мозг. Чтобы бороться с болезнью нужна своевременная диагностика.
Тромбофлебит или тромбоз?
Если тромбы образуются в глубоких венах нижних конечностей, то мы говорим не о тромбофлебите, а о тромбозе. В чем же различие этих двух заболеваний?
Тромбофлебит — заболевание, возникающее в основном в результате травмирования стенки вены. Оно сопровождается воспалением, которое вместе с замедлением тока крови и вызывает формирование кровяных сгустков. Тромбоз вен нижних конечностей — заболевание, вызванное нарушением работы свертывающей системы крови. Оно не связано с варикозом, а также ему не предшествуют повреждения вен, хотя наличие травм повышает риск тромбоза. А опасность для организма оно представляет не меньшую, чем тромбофлебит, так как существует возможность перекрытия кровотока или отрыва тромба.
В числе факторов, способствующих развитию тромбоза, можно выделить:
- пожилой возраст
- повышение массы тела, снижение двигательной активности
- прием оральных контрацептивов
- беременность (в этот период у женщины могут меняться свертывающие свойства крови)
- курение
- хирургические операции
Что делать?
Появление симптомов тромбоза глубоких вен нижних конечностей говорит о том, что пациенту следует незамедлительно обратиться к врачу и начать лечение. Специалист оценит расположение и характер тромба и поможет предотвратить его отрыв или полную закупорку сосуда.
Обычно для лечения применяются препараты, разжижающие кровь (гепарин), а также компрессионный трикотаж, который помогает правильному венозному кровотоку. В течение нескольких дней пациенту может быть рекомендован постельный режим, положение ног при этом должно быть немного приподнятым.
Возможно и хирургическое лечение, в ходе которого тромбы удаляются, а в полой вене устанавливается специальный фильтр, улавливающий все движущиеся кровяные сгустки.
Как выявить тромб в ноге
Повторимся — лишь у половины пациентов проявляются признаки тромбоза. Поэтому многие люди годами живут с тромбами в глубоких венах и не знают о заболевании и его смертоносных осложнениях.
В домашних условиях диагностировать сгустки крови невозможно. Необходимо сходить к врачу.
Мы рекомендуем регулярно посещать флеболога для проверки вен. Даже без симптомов тромбоза ног. Так вы не только избавите себя от возможных неприятных ощущений, но и предотвратите осложнения, которые часто приводят к летальному исходу.
Если заметны признаки оторвавшегося тромба в ноге, то поход к врачу — не роскошь, а острая необходимость. Каждый день промедления может стать последним. От эмболии лёгких люди погибают. Иногда в больницах. Без срочной помощи человек с нарушением дыхания очень рискует, так что при симптомах болезни обязательно пройдите осмотр у флеболога.
Врач проведёт диагностику с помощью ультразвукового оборудования и выявит любые нарушения в работе сосудов. Как в ногах, так и в других органах.
Флеболог также объяснит причину тромбоза.
Основные причины тромбоза вен
Множество факторов, часто в комбинации, ведут к возникновению тромбоза глубоких вен. Все факторы можно разбить на приобретенные и врожденные.
Приобретенные факторы – например травмы, прием некоторых лекарственных препаратов. Врожденные – анатомические особенности строения венозного русла, нарушения системы свертывания крови, мутации. Частым пусковым механизмом тромбоза служит длительный венозный застой, например после поездок в автобусе на дальние расстояния, при трансконтинентальных перелетах, после длительного постельного режима.
Наиболее часто встречающиеся состояния, угрожающие развитием тромбоза:
- Снижение скорости кровотока в венах. Снижению скорости кровотока в венах способствует повышение вязкости крови и повышение венозного давления. Повышенная вязкость крови возникает при обезовоживании или при увеличенном количестве форменных элементов крови – например при полицитэмии (увеличении количества эритроцитов). Повышенное давление в глубоких венах ног возникает при сдавлении нижней полой вены. Наиболее часто это состояние наблюдается у беременных и у онкологических больных. Также снижение скорости кровотока в венах ног возникает при длительных поездках в автомобиле или при полетах на самолете. В этом случае вынужденная обездвиженность выключает работу «мышечной помпы» — мускулатуру голеней, сокращение которой приводит к выталкиванию крови из глубоких вен в направлении к сердцу.
- Анатомические отклонения. Чаще всего анатомические отклонения приводят к тромбозам нижней полой вены и подвздошных вен. Например при сужении или отсутствии нижней полой вены. Также известен синдром Кокетта, при котором возникают тромбозы в левой подвздошной вене из-за того, что она сдавливается одноименной артерией.
- Механические повреждения вен. Повреждение вен, например при операциях, может привести к тому, что на поверхности вен начинают вырабатываться факторы, способствующие свертыванию крови и наоборот, ослабляться действие противосвертывающих факторов. Также механические повреждения могут происходить при родах (повреждение подвздошных вен).
- Общие факторы риска. Наиболее значительные независимые факторы риска венозного тромбоза – возраст старше 75 лет, онкологические заболевания, предшествующие тромбозы, наличие острого инфекционного заболевания.
Суммарно факторы риска тромбоза глубоких вен:
- Возраст
- Неподвижное положение в течение 3 дней и более
- Беременность и послеродовый период
- Время после больших операций в течение 4 недель
- Длительные поездки в автомобиле или в самолете (более 4 часов) и последующие 4 недели
- Рак
- Предшествующие эпизоды тромбоза вен
- Инсульт
- Острый инфаркт миокарда
- Застойная сердечная недостаточность
- Сепсис
- Нефротический синдром
- Язвенный колит
- Спинальная травма
- Политравма
- Ожоги
- Переломы костей ног
- Системная красная волчанка
- Синдром Бехчета
- Гомоцистеинурия
- Истинная полицитэмия
- Тромбоцитоз
- Наследственные нарушения системы свертывания/антикоагуляции
- Дефицит антитромбина III
- Дефицит протеина С
- Дефицит протеина S
- Мутация протромбина 20210А
- Фактор V Лейдена
- Дисфибриногенэмия и нарушения активации плазминогена
- Внутривенное введение лекарств
- Прием противозачаточных средств
- Повышенный уровень эстрогенов (например в менопаузе)
- Индуцированная гепарином тромбоцитэмия
- Курение
Классификация антикоагулянтных препаратов
Низкомолекулярные гепарины
- Бемипарин (Цибор)
- Далтепарин (Фрагмин)
- Надропарин (Фраксипарин)
- Парнапарин (Флюксум)
- Эноксапарин (Клексан, Гемопаксан, Анфибра, Эниксум)
Новые оральные антикоагулянты (НОАК)
- Ривароксабан, анти Xa («Ксарелто», Bayer) •
- Апиксабан, анти Xa («Эликвис», Pfizer & Bristol-Myers) •
- Дабигатран, прямой ингибитор тромбина, («Прадакса», Boehringer Ingelheim)
Антагонисты витамина К (Варфарин)
Нефракционированный гепарин
Фондапаринукс (Арикстра)
Низкомолекулярные гепарины (НМГ) или фондпаринукс считаются препаратами выбора при тромбофлебите. Американский колледж врачей-специалистов по заболеваниям грудной клетки (American College of chest physician) рекомендует проводить антикоагулянтную терапию на протяжении сорока пяти дней.
Только лишь местное лечение тромбофлебита не является адекватным. Использование НМГ у пациентов с тромбофлебитом препятствуют экстравазации нейтрофилов, что способствуют снижению воспаления. Таким образом, низкомолекулярные гепарины обладают противовоспалительными действием в дополнение к противотромботическому.
Метаанализ 24 исследований, в которое вошли около 2500 пациентов, показал, что использование низкомолекулярных гепаринов снижает вероятность прогрессирования тромбофлебита примерно на 70%.
Альтернативной схемой лечения рецидивирующего тромбофлебита является применение прямого перорального антикоагулянтного препарата ривароксабана (ксарелто).
В случае распространенного варикотромбофлебита, проксимального расположения верхушки тромба, близости тромба к сафено-феморальному соустью, необходимым является проведение антикоагулянтной терапии. При распространении тромба на глубокие вены или в случае конкурирующего тромбоза глубоких вен минимальная длительность антикоагулянтной терапии составляет 3 месяца
Роль местных противовоспалительных препаратов не вполне очевидна, так как данных в настоящее время не достаточно что бы уверенно говорить о целесообразности их применения. НПВС могут быть полезны для уменьшения боли и воспаления. Гель эссавен, по мнению многих флебологов способствует купированию местных проявлений тромбофлебита.
Экстренные хирургические вмешательства при тромбофлебите могут быть эффективными для предотвращения осложнений. Хирургические вмешательства направлены на то, что бы минимизировать риск распространения тромбов в глубокую венозную систему. Если выполнена эвакуация тромбов, то, как правило, процесс восстановления, стихания воспалительного процесса протекает быстрее
Как проходит исследование?
Процедура УЗИ сосудов ног в среднем занимает до получаса. Пациент может находиться в лежачем положении, сидя либо стоя – данные позы он занимает по требованию врача-диагноста, для получения максимально полных результатов и удобства работы профильного специалиста. Перед мероприятием нижние конечности в области будущего мониторинга смазываются специальным гелем – он улучшает контакт оборудования с кожными покровами и минимизирует фоновые шумы.
Врачебный специалист включает генератор УЗ-излучения и начинает последовательно водить датчиком по локализациям эпителия, получая информационную картинку о состоянии сосудов в режиме реального времени. Напрямую изучить внутреннее строение вен и артерий, используя УЗИ диагностику, попросту невозможно – методика позволяет оценить общую функциональность сосудов по косвенным результатам и выявить явные патологии, например сдавливание опухолью, наличие тромба, бляшек, общего спазма сосудистой системы и так далее. Для получения окончательного диагноза пациента обычно направляют на дополнительные исследования – как лабораторные, так и инструментальные.
Клинические формы тромбоза глубоких вен
Тромбоз вен голени
Жалобы на отек стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей легочной артерии с кашлем и развитием воспаления легких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
Тромбоз подколенной вены
Имеет яркую клиническую картину. Сильный отек и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями легочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирурургическое лечение — перевязка бедренной вены выше тромба.
Тромбоз подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)
Отличается тяжелым общим состоянием, выраженным отеком всей нижней конечности, сильными болями. Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия легочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия), возможно инновационными методами. У онкологических больных можно установить кава-фильтр.
Тромбоз нижней полой вены
Наиболее опасное заболевание. Клинически проявляется тяжелым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печеночного сегмента развивается печеночная недостаточность с исходом в синдром Бада-Киари. Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжелый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения весьма высокая.
История хирургического лечения варикоза вен нижних конечностей
История хирургического лечения варикозной болезни тесно связана с изучением, собственно, самой варикозной болезни. Немецкий доктор, Фридрих фон Тренделенбург, предположил причинно-следственную связь между варикозной болезнью и рефлюксом крови в области сафено-феморального соустья. В 1860 году Тренделенбург, на основе данной теории предложил способ оперативного лечения варикозной болезни путём пересечения и лигирования ствола большой подкожной вены в верхней трети бедра.
Основоположник флебэктомии — Фридрих фон Тренделенбург
Можно с уверенностью сказать, что современный этап флебологии, как медицинской науки начался именно тогда. Далее выдающийся отечественный доктор, Алексей Алексеевич Троянов, предложил применять перевязку вены при помощи двойной лигатуры и иссекать участок большой подкожной вены. Справедливости ради, стоит отметить, что ни один из этих светил своего времени не настаивал на обязательной перевязка большой подкожной вены на уровне сафено-феморального соустья. Как ни странно, но дальнейший процесс развития флебологической науки обеспечили крайне травматичные и агрессивные методики. Наибольший вклад в понимание анатомии варикозно изменённой большой подкожножной вены и патофизиологии рефлюкса, вероятно, внесла операция Моделунга. Суть методики в удалении большой подкожной вены через лампасный разрез на протяжении всего венозного сосуда, от паха до лодыжки. От практического применения данной операции большинство вменяемых хирургов воздержалось, но свой, достаточно весомый, вклад в познание венозной анатомии, безусловно, был внесён. Главное, стало понятно, что ствол большой подкожной вены нужно удалять. Уже в 1908 году В. В. Бэбкок предложил вариант удаления большой подкожной вены при помощи специального зонда. Такое нововведение, безусловно, стало прорывом своего времени и первым шагом к радикальному снижению травматизма вмешательства с сохранением всех преимуществ удаления ствола большой подкожной вены. С небольшими изменениями, касающимися, главным образом, конструкции зонда методика успешно применялась на протяжении многих десятков лет. Ряд специалистов, в основном, государственных медицинских учреждений не сомневаются в актуальности комбинированной флебэктомии по Бэбкоку и сегодня, в 21 веке.
Лечение тромбозов вен
Медикаментозное лечение
Прямые антикоагулянты: Гепариннизкомолекулярные гепариныКлексан, Фрагмин, Фраксипарин. Непрямые антикоагулянты: Варфарин, КумадинТромболитики или ферментные препараты, относящиеся к антикоагулянтам: Стрептокиназа, УрокиназаГемореологически активные препараты: Рефортан, Реосорбилакт, Реополиглюкин Неспецифические противовоспалительные средства (НПВС) Диклофенак и Кетопрофен
Хирургическое лечение
Показания к операции
- На участке, где образовался тромб, возникло воспаление, развился тромбофлебит.
- Высокая опасность отрыва тромба и развития тромбоэмболии легочной артерии.
- Тромб распространяется вверх по глубоким венам.
- Тромб не прикреплен в стенке вены (флотирующий тромб).
Противопоказания к операции
- Острая стадия тромбоза, когда есть риск появления новых послеоперационных тромбов.
- Тяжелые болезни сердечно-сосудистой системы.
- Острый период инфекционных заболеваний.
Виды операцийОперация Троянова–ТренделленбургаУстановка кава-фильтраТромбэктомия – операция по удалению тромба из вен
Осложнения тромбоза глубоких вен
Согласно исследованиям каждый четвёртый человек умирает от тромбоза. То есть на счету этого убийцы больше жертв, чем у автомобильных аварий, рака груди или СПИДа.
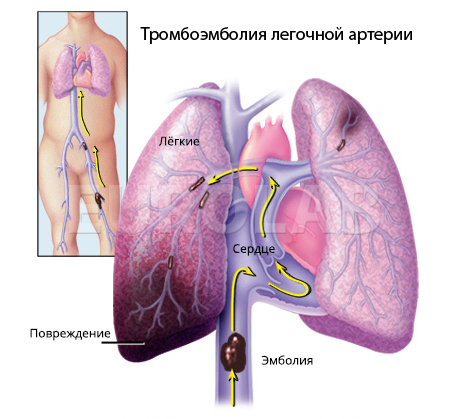
Смертельные осложнения часто развиваются при тромбозе глубоких вен. Так называется заболевание, при котором тромбы возникают в самых крупных венах ног, рук, лёгких, таза и мозга.
Почему оно опасно?
Главная причина — тромбоз глубоких вен нередко вызывает лёгочную эмболию. То есть осколок сгустка крови попадает в кровоток и плывёт к сердцу, а по пути может застрять в сосудах лёгких. В этом случае может остановиться дыхание. До 30% пациентов с эмболией лёгких умирают.
Как видите, если тромб в ноге оторвался, то последствия могут быть трагическими и людям с этой патологией нужна немедленная помощь.
Но высокий риск эмболии лишь часть проблемы.
Ещё болезнь сложно выявить.
Только у 50% пациентов проявляются признаки тромбоза глубоких вен:
- Боль
- Отёки
- Повышенная чувствительность
- Покраснение кожи
Даже эти симптомы похожи на признаки других заболеваний, и доктору сложно поставить диагноз. Тромбоз выдаёт себя признаками, которые сосредоточены в одной конечности, а вот если симптомы есть на двух ногах, то их вызывает другая болезнь. Скорее всего. Это не гарантия, но такие особенности помогают врачу в диагностике.
Обычно внешние проявления зависят от размера тромба в ноге. Маленькие сгустки крови провоцируют лишь небольшие отёки и лёгкую боль. Крупные тромбы — другое дело. Вокруг сосудов с такими образованиями кожа сильно распухает, а пациент часто испытывает острую боль.
Симптомы эмболии лёгких:
- Затруднённое дыхание
- Боль в груди, особенно сильная при глубоких вдохах и кашле
- Учащённое сердцебиение
- Головокружение и обморок
- Кашель с кровью
Осколки тромбов в лёгких — это не единственное осложнение при тромбозе глубоких вен. Также пациенты страдают от постфлебитного синдрома, который возникает при повреждении венозных клапанов. При нём замедляется кровотечение.
Появляются симптомы:
- Боль в ноге
- Непроходящий отёк
- Обесцвечивание кожи
- Язвы
Запомните симптомы тромбоза и его осложнений — это поможет вовремя обратиться к врачу для полноценной диагностики.
Причины тромбофлебита поверхностных вен
Причиной любого тромбоза является сочетание трех факторов:
- изменение конфигурации вены (к примеру, варикозная трансформация) и, как следствие, «завихрения» крови в просвете сосуда;
- «сгущение» крови – склонность (наследственная или приобретенная) к тромбозам;
- повреждение стенки вены (инъекция, травма и т.д.).
Основной и самой частой причиной возникновения поверхностного тромбофлебита считается варикозная болезнь. Также наиболее распространенными факторами риска являются:
- генетическая предрасположенность;
- беременность и роды;
- ожирение, гиподинамия;
- эндокринные и онкологические заболевания.
Острый тромбофлебит нижних конечностей, лечение
Острый тромбофлебит, операция по которому может быть срочной, очень опасен. В этом методе лечения нужно дождаться пока покраснение и воспаление кожных покровов станут минимальными.
Цель лечения — устранение тромбов или в тяжелых случаях всего участка пораженной вены. Острый тромбофлебит поверхностных вен требует немедленной помощи.
Острый восходящий тромбофлебит большой подкожной вены считается распространенным заболеванием сосудистой системы. Развитие такого заболевание несет за собой серьезную угрозу для жизни, так как воспаление и образование тромбов переходит от нижней части тела (голени) верх (паховая складка).