Тромбоцитопеническая пурпура
Содержание:
- Причины появления и симптомы
- Клиническая картина
- Механизм развития
- Также в разделе
- Лечение
- Этиология и патогенез
- Дифференциальная диагностика
- Причины и факторы риска
- Причины болезни Верльгофа
- Признаки и симптомы
- Патофизиология
- Что такое болезнь Верльгофа —
- Уход
- Симптомы болезни Верльгофа
- Профилактика
- Классификация болезни Верльгофа
- Online-консультации врачей
- Болезнь Верльгофа у детей
- История
- К каким докторам следует обращаться если у Вас болезнь Верльгофа:
- Прогноз
- Прогноз
Причины появления и симптомы
Заболевание встречается у женщин в 5 раз чаще, чем у мужчин. Оно не относится к числу редких, так как диагностируется почти у 5% взрослого населения. Причиной появления болезни специалисты называют в первую очередь врожденные особенности. В некоторых случаях патология развивается из-за приобретенных изменений структур сосудов.
Провоцирующими факторами называют:
- вредные привычки, особенно алкоголизм и наркоманию;
- отравление солями тяжелых металлов;
- частые травмы пальцев;
- заболевания эндокринной системы;
- нарушения кроветворения;
- работу с холодной водой;
- болезни позвоночника;
- аутоиммунные заболевания.
Синдром Рейно характеризуется симметричность поражения. Сначала холодеют руки, затем ноги. В конечностях появляется ломота, болезненность, чувство жжения. Такие ощущения являются следствием ангиоспазма. Сужение крупных и мелких сосудов приводит к онемению, побелению, а иногда и посинению кожи на пальцах рук и ног. В запущенных случаях во время приступа немеет язык, что приводит к временной немоте. Белеть и холодеть могут уши, кончик носа, кожа над коленками.
Патология Рейно имеет одну характерную особенность – она всегда симметрична. Если боль появилась на одной руке, то через некоторое время она будет и на второй. Это утверждение касается и ног.
Приступ болезни можно разделить на три фазы:
- Спазм артерий, проявляющийся бледностью кожи, чувством холода и онемения.
- Кожа синеет, появляется и усиливается боль.
- Конечности отекают, кожа краснеет, болевые ощущения снижаются.
Трехэтапная классическая атака наблюдается всего у 15% больных. У остальных приступ ограничивается двумя фазами. Его общая продолжительность не более 20 минут. В редких случаях приступ может длиться несколько часов. Заболевание, развивающееся долгое время без врачебного вмешательства, приводит к деформации пальцев.
Для диагностики врач опрашивает пациента. Если подтверждается, что он имеет необычную чувствительность к холоду, у него часто становятся белыми или синеватыми пальцы, врач поставит диагноз “Феномен Рейно” и отправит к неврологу.
Синдром Рейно – лечение
Терапией болезни Рейно занимается невропатолог или невролог. Лечение назначается в виде комплекса мероприятий. Больному прописывают препараты для:
- обезболивания,
- расширения сосудов,
- борьбы с воспалением,
- витамины.
Необходимо устранить причину приступы. Например, сменить профессию, или повысить температуру в квартире. Большую пользу приносит физиотерапия. Используют ультрафиолет, гальванические ванны, электрофорез.
Синдром Рейно – профилактика
Чтобы болезнь не развивалась, специалисты рекомендуют тренировать сосуды с помощью контрастного душа и ванночек для рук и ног. Сначала пальцы опускают в горячую воду, затем в холодную, и повторяют несколько раз. Последней всегда должна оставаться ванночка с холодной водой. Смена температуры заставляет сосуды сжиматься и расширяться. В результате они начинают правильно реагировать на внешние воздействия.
Больные должны беречь себя – всегда носить перчатки и теплую обувь. Нужно избегать продуктов, вызывающих сужение сосудов. В первую очередь это кофе.
Болезнь Рейно не заразна, не передается по наследству, она в большинстве случаев носит врожденный, а не приобретенный характер. Патология не обязательно передастся всем потомкам, но у некоторых она может возникнуть
Таким людям нужно уделять особенное внимание профилактике: держать руки в тепле, стараться не травмировать пальцы, не нервничать, тренировать нервную систему, используя аутотренинг и другие методики воздействия на сосуды и мускулатуру. Нужно избегать вибрации
Категорически запрещено курение – эта вредная привычка отрицательно влияет на сосуды, приводит к их деформированию и способна даже вызвать гангрену пальцев.
Синдром Рейно – заболевание, которое раз возникнув, никогда не исчезнет полностью. Избавиться от него можно только хирургическим способом, но такое лечение требуется крайне редко. Физиопроцедуры, полезные привычки и предусмотрительность помогут свести количество приступов к минимуму и избежать опасных последствий.
Клиническая картина
Заболевают в основном лица молодого возраста, болезнь характеризуется острым началом с фульминантным течением, зачастую с фатальным исходом. Выделяют эту форму тромбоцитопений среди редких клинических синдромов.
Необходимо выделять пурпуру тромботическую тромбоцитопеническую как клинический синдромокомплекс, в современном варианте характеризующийся пятью признаками:
– незначительным количеством тромбоцитов;
– микроангиопатической гемолитической анемией;
– неврологическими изменениями;
– нарушением функции почек;
– лихорадкой.
В преобладающем числе случаев выявляются не все пять симптомов.
Механизм развития
В основе развития заболевания лежит разрушение тромбоцитов антителами, выработанными в самом организме. Они могут проявляться через 1-3 недели, если:
- пациент переболел бактериальной или вирусной инфекцией;
- при приеме лекарственных препаратов возникла индивидуальная непереносимость;
- имели место переохлаждение или сильный перегрев организма;
- проводились хирургические операции;
- пациент недавно перенес травму;
- проводились профилактические прививки.
Но иногда причину пускового механизма выяснить вообще не удается.
После появления аутоантител в крови наблюдается повышенная агглютинация («склеивание») тромбоцитов, в результате чего образуются микротромбы, закупоривающие мелкие кровеносные сосуды.
Стенки сосудов из-за повышенной проницаемости, возникающих вследствие нехватки серотонина (вырабатываемого тромбоцитами сосудосуживающего вещества) пропускают наружу кровь; возникают гематомы в тканях или начинается наружное кровотечение.
Помимо этого, из-за тромбов, которые частично или полностью перекрывают просветы кровеносных сосудов, к органам и тканям поступает меньше кислорода и питательных веществ. Развивается ишемия многих органов, в том числе головного мозга, почек, печени и сердца.
При болезни Верльгофа, помимо количественного и качественного изменения тромбоцитов, наблюдаются нарушения в системе свертывания крови, в результате которых сгусток крови при кровотечениях слишком рыхл. Он не обладает ретракцией (самопроизвольным сжатием, стягиванием краев раны), что ведет к повторным кровотечениям.
К тому же из-за постоянного потребления тромбоцитов при остановке кровотечений их уровень в крови значительно снижается, что усиливает тромбоцитопению. Свертываемость крови ухудшается, кровотечения становятся длительными, трудноостанавливаемыми. В результате может развиться тяжелая анемия.
Также в разделе
| Церебральная ишемия у новорожденных Церебральная ишемия, если говорить проще, это недостаточное поступление крови в мозг ребенка. Это может повлечь за собой инвалидность и даже становится причиной… | |
|
Болезнь Кавасаки у детей. Симптомы. Диагностика. Лечение. Болезнь Кавасаки (слизисто-кожно-лимфатический синдром) — острый системный некротизирующий васкулит с поражением крупных, средних и мелких артерий,… |
|
| Дискусійні питання малюкової кольки (у світлі Римських критеріїв ІV) В.Є. Хоменко , лікар педіатр вищої категорії МЦ Eurolab , к.мед.н., доцент, кафедра педіатрії №2 Національного медичного університету імені О.О. Богомольця, м…. | |
|
Транзиторные изменения кожных покровов Родовая опухоль — отёк мягких тканей предлежащей части. Иногда на месте родовой опухоли обнаруживают мелкие элементы геморрагической сыпи. Исчезает… |
|
|
Гипогалактия. Коррекция гипогалактии. Гипогалактия |
|
| Нарушения сердечного ритма и проводимости у детей. Причины. Симптомы. Диагностика. Лечение. Нарушения сердечного ритма и проводимости — изменения нормальной очерёдности сокращений сердца вследствие расстройства функций автоматизма, возбудимости,… | |
| Экссудативно-катаральный диатез. Причины возникновения. Клиническая картина. Экссудативно-катаральный диатез — своеобразное состояние организма ребёнка, сопровождающееся склонностью кожи и слизистых оболочек к возникновению… | |
| Кардиомиопатии. Миокардиты новорождённых. Сердечная недостаточность. Кардиомиопатии — заболевания неясной этиологии, сопровождающиеся нарушением функций сердца (систолической сократимости и диастолического расслабления). В… | |
|
Искусственное вскармливание. Ошибки при искусственном вскармливании. Искусственным называют вскармливание детей грудного возраста заменителями грудного молока — специальными смесями, приготовленными чаще всего из… |
|
| Хронический облитерирующий бронхиолит. Клиника. Диагностика. Лечение. Хронический облитерирующий бронхиолит — тяжёлое прогрессирующее поражение мелких бронхов, бронхиол и артериол, характеризующееся затяжной прогрессирующей… |
Лечение
Обязательна госпитализация больных и соблюдение постельного режима в течение первых 2—3 недели заболевания. Из рациона исключают сенсибилизирующие пищевые продукты (цитрусовые, шоколад, свежие ягоды). Следует избегать применения лекарственных препаратов, если прогноз их эффекта сомнителен. Антибиотики назначают только при доказанной бактериальной инфекции. Димедрол, супрастин, тавегил и другие антигистаминные препараты не эффективны, как и широко применявшиеся ранее препараты кальция, аскорбиновая кислота, рутин. Используют нестероидные противовоспалительные препараты (индометацин, вольтарен). Глюкокортикоидные гормоны, но данным И. Е. Тареевой (1983), оказывают в ряде случаев благоприятное действие при кожном и суставном синдромах, но не влияют на патологический процесс в почках; вместе с тем они повышают свертываемость крови, ингибируют фибринолиз, усугубляют внутрисосудистое свертывание крови
Поэтому их назначают с осторожностью и только в комплексе с гепарином. Применение гепарина наиболее эффективно в связи с многосторонним действием препарата на патогенетические факторы Шенлейна—Геноха болезни
Он устраняет гиперкоагуляцию и купирует диссеминированное свертывание крови, ингибирует комплемент и препятствует его дальнейшей активации, стимулирует фибринолиз. Терапию гепарином начинают после определения гепаринорезистентности плазмы in vitro и проводят под контролем показателей свертываемости крови. Обычно гепарин назначают из расчета 300—400 ЕД на 1 кг массы тела в сутки в виде инъекций Под кожу живота (каждые 6—8 часов), при необходимости изменяя дозу так, чтобы обеспечить снижение показателей аутокоагуляционного теста и активированного парциального тромбопластинового времени в 2 раза. При развитии гепарино-резистентности дозу препарата увеличивают (иногда суточную дозу доводят до 800 ЕД на 1 кг массы тела). Если гепаринорезистентность связана с дефицитом антитромбина III, то больным ежедневно вводят в вену струйно 300—400 мл свежезамороженной донорской плазмы. Для улучшения микроциркуляции и усиления фибринолиза рекомендуют внутривенное капельное введение никотиновой кислоты в максимально переносимых дозировках. В качестве дезагреганта может быть использован трентал.
Больным с абдоминальным синдромом назначают полный голод до тех пор, пока не купируются боли. Разрешается только пить воду. При профузном кровотечении из желудочно-кишечного тракта струйно переливают большие дозы свежезамороженной плазмы (до 1000 мл и более). Введение аминокапроновой кислоты противопоказано, так как это может привести к усугублению синдрома диссеминированного внутрисосудистого свертывания. Назначать гепарин и дезагреганты нецелесообразно. При отсутствии эффекта производят резекцию пораженного отдела кишечника.
К наиболее эффективным методам лечения Шенлейна—Геноха болезни относится плазмаферез (см.). Эффект наступает быстро — после первой или второй процедуры. Купируются даже самые тяжелые криоглобулинемические формы васкулитов, протекающие с тяжелым синдромом внутрисосудистого свертывания крови. Обычно проводят 5—6 процедур через 3—4 дня. За сеанс удаляют от 1500 до 2000 мл плазмы больного. Дефицит жидкости и белков восполняют солевыми растворами, реополиглюкином, 10% раствором альбумина, свежезамороженной плазмой. Как при острых, так и при хронических формах Шенлейна—Геноха болезни весьма эффективным оказался так называемый селективный плазмаферез. Суть метода заключается в экстракорпоральном осаждении при t° 4° макромолекулярных агрегатов, в состав которых входят фибронектин, фибриноген, VIII фактор свертывания крови, криоглобулины, иммунные комплексы, обломки клеточных мембран. Перечисленные и другие компоненты плазмы преципитируют в присутствии гепарина. «Очищенная» таким образом плазма может быть заморожена и в дальнейшем перелита больному при следующем гшазмаферезе. При t° —20° пластиковый контейнер с плазмой может храниться в течение недели. При отсутствии эффекта от перечисленных выше методов лечения или при частых и тяжелых рецидивах Шенлейна—Геноха болезни назначают цитостатические препараты, обладающие иммунодепрессивным действием: азатиоприн по 150 мг в сутки в течение 3—4 месяца, циклофосфан по 200 мг через день (суммарная курсовая доза 8—10 г). Лечение цитостатиками нужно проводить под контролем уровня лейкоцитов в крови. Следует избегать использования этих препаратов у детей, учитывая мутагенный эффект цитостатиков.
Этиология и патогенез
При тромбоцитопенической пурпуре тромбоцитопения развивается вследствие разрушения тромбоцитов посредством иммунных механизмов. Антитела к собственным тромбоцитам могут появляться спустя 1-3 нед после перенесённых вирусных или бактериальных инфекций, профилактических прививок, приёма лекарственных препаратов при индивидуальной их непереносимости, переохлаждения или инсоляции, после хирургических операций, травм. В ряде случаев какую-либо определённую причину выявить не удаётся. Поступившие в организм антигены (например, вирусы, лекарственные средства, в том числе вакцины) оседают на тромбоцитах больного и индуцируют иммунный ответ. Антитромбоцитарные антитела относят преимущественно к IgG. Реакция «Аг-AT» происходит на поверхности тромбоцитов. Продолжительность жизни тромбоцитов, нагруженных антителами, при тромбоцитопенической пурпуре снижена до нескольких часов вместо 7-10 дней в норме. Преждевременная гибель тромбоцитов происходит в селезёнке. Кровоточивость при тромбоцитопенической пурпуре обусловлена снижением количества тромбоцитов, вторичным повреждением сосудистой стенки в связи с выпадением ангиотрофической функции тромбоцитов, нарушением сократительной способности сосудов из-за понижения концентрации серотонина в крови, невозможностью ретракции кровяного сгустка.
Дифференциальная диагностика
Имеют сходство с пурпурой тромботической тромбоцитопенической по клиническим проявлениям и возможным исходам такие синдромы, как гемолитико-уремический синдром (почечная недостаточность, микроангиопатическая гемолитическая анемия, тромбоцитопения) и гемолитическая анемия с нарастанием показателей ферментов печени и уменьшением количества тромбоцитов. Последний синдром наблюдается у беременных женщин обычно в конце II и III триместров. Этот синдром может появляться в сочетании с признаками преэклампсии (гипертензия, протеинурия, отёки) и характеризуется микроангиопатической гемолитической анемией, низким содержанием тромбоцитов и значительным нарастанием ферментов печени.
Причины и факторы риска
Ведущую роль в развитии заболевания играют иммунные нарушения в организме, возникшие без предшествующей патологии. Иммунный сбой проявляется следующими изменениями:
- нарушение образования тромбоцитов в красном костном мозге;
- дефект распознавания рецепторов собственных тромбоцитов;
- ошибка в распознавании предшественников тромбоцитов – мегакариоцитов;
- выработка антител (аутоантител) к клеткам, определенным иммунной системой как чужеродные;
- массивная деструкция тромбоцитов и мегакариоцитов.
При вторичной иммунной тромбоцитопении взаимодействие аутоантител с тромбо- или мегакариоцитами происходит на фоне наличия аутоиммунной патологии (системной красной волчанки, антифосфолипидного синдрома и т. п.) – это отличает ее от болезни Верльгофа, возникающей первично.
Провоцирующие факторы болезни Верльгофа:
- предшествующие вирусные, реже бактериальные инфекции (около 60% всех случаев);
- беременность;
- психоэмоциональное стрессовое воздействие;
- лечебные или диагностические хирургические вмешательства;
- интенсивная физическая нагрузка;
- предшествующая вакцинация.
Причины болезни Верльгофа
Современная медицина не может полностью объяснить этиологию недуга.
Его различают по двум формам исходя из причинных факторов:
- первичная возникает в результате генетической склонности, что бывает крайне редко. Приобретенная обычно обусловлена воздействием инфекций;
- вторичная форма выступает одним из проявлений других патологических состояний.
Главной причиной появления считается нехватка тромбоцитов в результате нарушения их работы.
Болезнь верльгофа — это заболевание, в основе возникновения которого лежит поражение клеток крови антителами.
Этому способствуют такие факторы:
- травмы;
- инфекции и вирусы;
- аллергическая реакция;
- хирургические вмешательства;
- прививки;
- перегрев или переохлаждение.
Порой выяснить истинную причинудовольно сложно. Кроме качественного и множественного поражения тромбоцитов, наблюдаются расстройства в свертывающей способности. На фоне этого кровотечения становятся регулярными, их достаточно сложно купировать.
Исходя из медицинских исследований причины тромбоцитопенической пурпуры у детей точно такие как у лиц с зрелом возрасте.
Признаки и симптомы
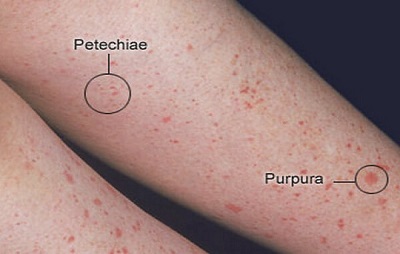
Признаки и симптомы ТТП сначала могут быть незаметными и неспецифическими. Многие люди испытывают гриппоподобное или диарейное заболевание до развития ТТП. Неврологические симптомы очень распространены и сильно различаются по степени тяжести. Часто сообщаемые симптомы включают чувство сильной усталости , замешательство и головные боли . Также можно увидеть судороги и симптомы, похожие на симптомы инсульта . Другие симптомы включают, помимо прочего, желтуху или бледность кожи, учащенное сердцебиение или одышку, а также пурпурные или красноватые точки на коже небольшого размера, известные как петехии.
По мере прогрессирования ТТП в мелких кровеносных сосудах (микрососуды) образуются тромбы, и тромбоциты (тромбоциты) расходуются. В результате могут возникнуть синяки, а в редких случаях — кровотечения. Синяк часто принимает форму пурпуры , а наиболее частое кровотечение, если оно возникает, — из носа или десен. Также могут развиться более крупные синяки ( экхимозы ). Классическое проявление ВДП, которое встречается менее чем у 10% людей, включает пять медицинских признаков. Эти:
- Жар
- Изменения психического статуса
- Тромбоцитопения
- Снижение функции почек
- Гемолитическая анемия ( микроангиопатическая гемолитическая анемия ).
При обследовании может быть обнаружено высокое кровяное давление ( гипертония ).
Патофизиология
Основной механизм обычно включает опосредованное аутоантителами ингибирование фермента ADAMTS13 , металлопротеиназы, ответственной за расщепление больших мультимеров фактора фон Виллебранда (vWF) на более мелкие единицы. Увеличение циркулирующих мультимеров vWF увеличивает адгезию тромбоцитов к участкам эндотелиального повреждения, особенно там, где встречаются артериолы и капилляры , что, в свою очередь, приводит к образованию небольших сгустков тромбоцитов, называемых тромбами. Поскольку тромбоциты расходуются на образование тромбов, это приводит к снижению общего количества циркулирующих тромбоцитов, что может вызвать опасные для жизни кровотечения. Красные кровяные тельца, проходящие через микроскопические сгустки, подвергаются сдвиговому напряжению , которое повреждает их мембраны, что приводит к разрыву красных кровяных телец внутри кровеносных сосудов, что, в свою очередь, приводит к анемии и образованию шистоцитов . Наличие этих тромбов в мелких кровеносных сосудах снижает приток крови к органам, что приводит к повреждению клеток и конечных органов .
Что такое болезнь Верльгофа —
Тромбоцитопеническая пурпура — заболевание, которое развивается на фоне повышенной склонности тромбоцитов к агрегации («склеиванию»), проявляется повсеместным образованием микротромбов, приводя к закупорке просвета артерий мелкого калибра; также проявляется вторичным расплавлением клеток крови, тромбоцитопенией потребления (снижением количества тромбоцитов в единице объема крови в результате их активного использования в процессе тромбообразования). Кроме того, тромбоцитопеническая пурпура сопровождается ишемическим поражением головного мозга, сердца, почек, печени и многих других органов и систем. Тромбоцитопеническая пурпура является наиболее частой и яркой иллюстрацией геморрагического диатеза. Встречается у новорожденных, детей любого возраста и взрослых, причем у женщин в 3 раза чаще, чем у мужчин.
Причины тромбоцитопенической пурпуры в настоящее время неизвестны. Гипотезы о вирусной, иммунной и ферментопатической природе болезни пока не получили подтверждения. Наследственные формы заболевания встречаются сравнительно редко, тогда как приобретенные формы преобладают.
Уход
При лечении ориентируются на тяжесть и конкретную причину заболевания. Лечение направлено на устранение основной проблемы, будь то прекращение приема препаратов, которые предположительно вызывают ее, или лечение основного сепсиса. Диагностика и лечение серьезной тромбоцитопении обычно назначает гематолог . Кортикостероиды могут использоваться для увеличения выработки тромбоцитов. Карбонат или фолат лития также могут использоваться для стимуляции выработки тромбоцитов в костном мозге.
Тромботическая тромбоцитопеническая пурпура
Лечение тромботической тромбоцитопенической пурпуры (ТТП) требует неотложной медицинской помощи, поскольку связанная с ней гемолитическая анемия и активация тромбоцитов могут привести к почечной недостаточности и изменению уровня сознания. В 1980-х годах лечение ТТП произвело революцию с применением плазмафереза . Согласно гипотезе Фурлана-Цая , это лечение работает путем удаления антител против протеазы ADAMTS-13, расщепляющей фактор фон Виллебранда . Процедура плазмафереза также добавляет активные ADAMTS-13 протеазы белков для пациента, восстанавливая нормальный уровень фактора фон Виллебранда мультимеров. Пациенты со стойкими антителами против ADAMTS-13 не всегда проявляют ТТП, и одних этих антител недостаточно, чтобы объяснить, как плазмаферез лечит ТТП.
Иммунная тромбоцитопеническая пурпура
Петехии / пурпура в полости рта — Иммунная тромбоцитопеническая пурпура
Многие случаи иммунной тромбоцитопенической пурпуры (ИТП), также известной как идиопатическая тромбоцитопеническая пурпура, можно не лечить, и спонтанная ремиссия (особенно у детей) не редкость. Тем не менее, число менее 50 000 обычно контролируется с помощью регулярных анализов крови, а число пациентов с числом менее 10 000 обычно лечится, поскольку при таком низком уровне тромбоцитов высок риск серьезного спонтанного кровотечения. Также обычно лечатся любой пациент, у которого наблюдаются сильные симптомы кровотечения. Порог лечения ИТП снизился с 1990-х годов; гематологи признают, что пациенты редко спонтанно кровоточат, если количество тромбоцитов превышает 10 000, хотя исключения из этого наблюдения были задокументированы.
Аналоги тромбопоэтина широко тестировались для лечения ИТП. Эти агенты ранее были многообещающими, но было обнаружено, что они стимулируют антитела против эндогенного тромбопоэтина или приводят к тромбозу . Ромиплостим (торговое название Nplate, ранее AMG 531) оказался безопасным и эффективным для лечения ИТП у рефрактерных пациентов, особенно у тех, у кого возник рецидив после спленэктомии.
Гепарин-индуцированная тромбоцитопения
Прекращение приема гепарина имеет решающее значение в случае гепарин-индуцированной тромбоцитопении (ГИТ). Однако, помимо этого, врачи обычно проводят лечение, чтобы избежать тромбоза. Лечение может включать прямой ингибитор тромбина , такой как лепирудин или аргатробан . Другие препараты, разжижающие кровь, иногда применяемые в таких случаях, включают бивалирудин и фондапаринукс . Переливание тромбоцитов обычно не используется для лечения ГИТ, поскольку основной проблемой является тромбоз, а не кровотечение. Варфарин не рекомендуется принимать до нормализации тромбоцитов.
Врожденная амегакариоцитарная тромбоцитопения
Пересадка костного мозга / стволовых клеток — единственное известное лекарство от этого генетического заболевания. Частые переливания тромбоцитов необходимы, чтобы не дать пациенту умереть от кровотечения до проведения трансплантации, хотя это не всегда так.
Индуцированные человеком тромбоциты, полученные из плюрипотентных стволовых клеток
Индуцированные человеком тромбоциты, полученные из плюрипотентных стволовых клеток, — это технология, которая в настоящее время исследуется частным сектором в сотрудничестве с Управлением передовых биомедицинских исследований и разработок и Министерством здравоохранения и социальных служб США , которая будет создавать тромбоциты вне человеческого тела.
Симптомы болезни Верльгофа
При б12 дифецитной анемии признаки следующие:
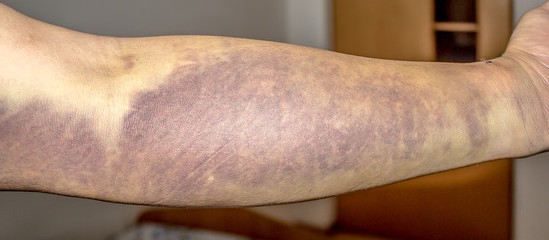
- высыпания в виде точек;
- кровоподтеки при незначительной травматизации кожи;
- кровоизлияния из носа, слизистых рта, матки;
- примеси крови в стуле;
- рвота кофейно-образной кашицей;
- у представительниц слабого пола наблюдаются чрезмерные выделения при менструации;
- моча обретает розовый оттенок.
О наличии болезни могут свидетельствовать косвенные симптомы:
- головные боли;
- усталость;
- потеря веса на фоне отсутствия аппетита;
- жар;
- судороги;
- боли живота;
- мандраж конечностей;
- проблемы с координацией движений;
- мушки перед глазами;
- спутанность сознания.
Профилактика
Профилактические мероприятия при тромбоцитопенической пурпуре направлены на предотвращение обострений. Они предусматривают поддержание уровня тромбоцитов и гемоглобина в крови и включают в себя:
- избегание контакта с инфекционными больными;
- избегание травмоопасных видов спорта;
- исключение жестких диет;
- исключение аллергенов в продуктах питания (острое, жареное, алкоголь);
- отказ от медицинских препаратов, влияющих на агрегацию тромбоцитов (ибупрофен, препараты с кофеином, снотворные, аспирин);
- воздержание от длительного пребывания на солнце;
- ограничить вакцинацию, отказаться от антигриппозной вакцины;
- сведение к минимуму стрессовых ситуаций.
После выписки из больницы, пациент встает на диспансерный учет по месту жительства – его наблюдает врач не менее 2 лет. Однако большая доля ответственности за здоровье ложится на плечи пациента или его родителей, в случае заболевания ребенка
Учитывая, что тромбоцитопеническая пурпура часто встречается у детей, очень важно обучение всей семьи правилам профилактики этого заболевания
Классификация болезни Верльгофа
Недуг различают по самым разным характеристикам.
Класифицируется тромбоцитопеническая пурпура по таким принцыпам:
- гетероиммунная форма развивается при воздействии вирусов, инфекций, имеет острое течение, исход благоприятен;
- аутоиммунная тромбоцитопеническая пурпура возникает в результате продуцирования иммунных клеток организма против своих же.
Встречается острая тромбоцитопеническая пурпура, подострая и хроническая. Первая длится примерно 6 месяцев, вторая до 4-х месяцев, и хроническое течение отличается затяжным периодом, больше полугода.
Различают легкую, среднюю и тяжелую степень тяжести недуга.
Виды по клинике:
- сухой тип: кровоизлияния под кожные покровы;
- влажный тип: выражен обильными кровотечениями.
Разбор по уровню тяжести может несколько условен. Далеко не всегда интенсивность кровоточивости совпадает с уровнем тромбоцитопении.
Online-консультации врачей
| Консультация анестезиолога |
| Консультация дерматолога |
| Консультация гинеколога |
| Консультация нарколога |
| Консультация психолога |
| Консультация гастроэнтеролога детского |
| Консультация сосудистого хирурга |
| Консультация семейного доктора |
| Консультация ортопеда-травматолога |
| Консультация вертебролога |
| Консультация онколога-маммолога |
| Консультация эндоскописта |
| Консультация пластического хирурга |
| Консультация пульмонолога |
| Консультация общих вопросов |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Болезнь Верльгофа у детей
Увы b12 дефицитная анемия наблюдаются не только в зрелом возрасте, случаи заболевания также фиксируются в детском возрасте. Эта патология коварна и может проистекать еще в младенчестве. Систематически обусловленная тромбоцитопеническая пурпура у детей имеет генетический фактор.
У подростков недуг начинает развиваться в течение 3-х недель в следствии вирусного либо инфекционного воздействия. У детей идеопатическая тромбоцитопеническая пурпура традиционно проходит хронически.
В детском периоде патология отличается увеличением лимфаузлов и селезенки. Какие-либо жалобы на ухудшение самочувствия у маленьких пациентов незаметны вплоть до самого развития тяжелой стадии анемии.
История
Первоначально ТТП был описан Эли Московицем в больнице Бет Исраэль в Нью-Йорке в 1925 году. Московиц приписал заболевание (как теперь известно, ошибочно) токсической причине. Московиц отметил, что его пациентка, 16-летняя девочка, страдала анемией, маленькими и большими синяками, микроскопической гематурией и, при вскрытии, диссеминированными микрососудистыми тромбами. В 1966 году обзор 16 новых случаев и 255 ранее зарегистрированных случаев привел к формулированию классической пентады симптомов и результатов (т. Е. Тромбоцитопении, микроангиопатической гемолитической анемии, неврологических симптомов, почечной недостаточности, лихорадки); в этой серии уровень смертности оказался очень высоким (90%).
Хотя реакция на переливание крови отмечалась и раньше, отчет 1978 года и последующие исследования показали, что плазма крови очень эффективна в улучшении процесса заболевания. В 1991 году сообщалось, что плазмаферез обеспечивает лучшую скорость ответа по сравнению с инфузией плазмы. В 1982 году болезнь была связана с аномально большими мультимерами фактора фон Виллебранда. Идентификация дефицитной протеазы у людей с ТТП была проведена в 1998 году. Местоположение ADAMTS13 в геноме человека было идентифицировано в 2001 году.
К каким докторам следует обращаться если у Вас болезнь Верльгофа:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Болезни Верльгофа, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Прогноз
Прогноз различен. При иммунологической реакции мегакариоцитарного ростка, а также при неэффективности удаления селезенки прогноз ухудшается. Больные с тромбоцитопенической пурпурой находятся под диспансе–ным наблюдением. В стадии улучшения гематологический контроль проводится раз в 23 месяца с исследованием важнейших геморрагических тестов.
Возникновение даже слабо выраженных кровотечений становится показанием к использованию кровоостанавливающих средств, глюкокортикоидных гормонов, следованию режиму питания с исключением острых блюд, уксуса, консервированных овощей, алкоголя. Следует также назначать продолжительное время настои шиповника, крапивы кунжутное масло, орехи арахиса.
Прогноз
Выраженная пурпура тромботическая тромбоцитопеническая с острым течением с трудом поддается лечению, смертность составляет от 20 до 40%, независимо от терапии.
Может иметь место хронически рецидивирующая форма, с обострениями заболевания в результате действия триггерных механизмов (например – лекарств, вирусной инфекции) или без видимой причины.
У некоторых таких больных в крови постоянно присутствует большое количество фактора Виллебранда с высокой молекулярной массой.
У больных с пурпурой тромботической тромбоцитопенической, возникшей во время беременности, существует риск рецидива в случае повторной беременности.