Лечение брюшного тифа
Содержание:
Прогноз и Профилактика
Прогноз благоприятный. Летальные исходы редки и обусловлены обострением сопутствующих болезней. При С-паратифозном сепсисе прогноз серьезный.
Профилактика. Основное значение принадлежит сан.-гиг. мероприятиям: обеспечению населения доброкачественной питьевой водой, правильному хранению пищевых продуктов, защите их от грызунов и соблюдению технологии приготовления пищи, гиг. режиму на предприятиях торговли, общественного питания и в детских учреждениях.
Важная роль отводится сан. просвещению среди населения. Большое значение имеет ранняя госпитализация больных П. или при подозрении на него (см. Изоляция инфекционных больных). После госпитализации больного обязательна заключительная дезинфекция. За всеми лицами, контактировавшими с больными, устанавливается мед. наблюдение в течение 21 дня. При ликвидации вспышек П. проводится эпидемиол, обследование, выявляются ведущие факторы передачи инфекции (вода, пища, мухи и т. д.) и осуществляются необходимые противоэпидемические мероприятия (см. Брюшной тиф).
За лицами, переболевшими П., устанавливается диспансерное наблюдение
Наибольшее внимание уделяется тем лицам, переболевшим П., к-рые работают на предприятиях торговли, общественного питания, в детских и леч. учреждениях.
Лечение Эпидемического сыпного тифа:
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол). Чаще назначается тетрациклин внутрь по 20-30 мг/кг или для взрослых по 0,3-0,4 г 4 раза в день. Курс лечения продолжается 4-5 дней. Реже назначают левомицетин по 0,5-0,75 г 4 раза в сутки в течение 4-5 дней. При тяжелых формах первые 1-2 дня можно назначать левомицетина сукцинат натрия внутривенно или внутримышечно по 0,5-1 г 2-3 раза в сутки, после нормализации температуры тела переходят на пероральное применение препарата. Если на фоне антибиотикотерапии присоединяется осложнение, обусловленное наслоением вторичной бактериальной инфекции (например, пневмонии), то с учетом этиологии осложнения дополнительно назначают соответствующий химиопрепарат.
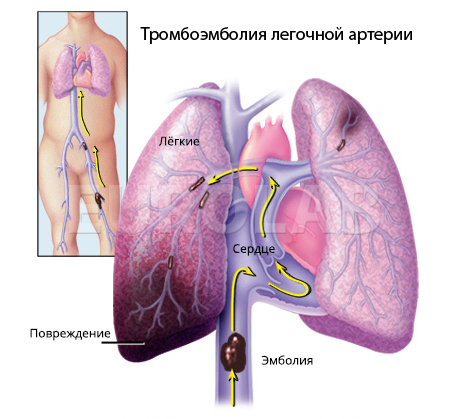
Этиотропная антибиотикотерапия оказывает очень быстрый эффект и поэтому многие методы патогенетической терапии (вакцинотерапия, разработанная профессором П. А. Алисовым, длительная оксигенотерапия, обоснованная В. М. Леоновым, и др.) в настоящее время имеют лишь историческое значение. Из патогенетических препаратов обязательным является назначение достаточной дозы витаминов, особенно аскорбиновой кислоты и Р-витаминные препараты, которые обладают сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений, особенно в группах риска (к ним прежде всего относятся лица пожилого возраста), необходимо назначение антикоагулянтов. Назначение их необходимо и для предупреждения развития тромбогеморрагического синдрома. Наиболее эффективным препаратом для этой цели является гепарин, который следует назначать сразу же после установления диагноза сыпного тифа и продолжать его прием в течение 3-5 дней.
Гепарин (Нерагтит), синонимы: Heparin sodim, Гепарин ВС, Гепароид. Выпускается в виде раствора во флаконах по 25 000 ЕД (5 мл). Следует учитывать, что тетрациклины в какой-то степени ослабляют действие гепарина. Вводят внутривенно в первые 2 дня по 40 000-50 000 ЕД/сут. Препарат лучше вводить капельно с раствором глюкозы или разделить дозу на 6 равных частей. С 3-го дня дозу уменьшают до 20 000- 30 000 ЕД/сут. При уже возникшей эмболии суточную дозу в первый день можно увеличить до 80 000-100000 ЕД. Препарат вводят под контролем свертывающей системы крови.
Прогноз. До введения в практику антибиотиков прогноз был серьезным, многие больные умирали. В настоящее время при лечении больных тетрациклинами (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдались очень редко (менее 1%), а после введения в практику антикоагулянтов летальных исходов не наблюдается.
Клиническая картина
Болезнь может протекать в легкой, средней тяжести и тяжелой формах. Тяжелая форма при Б. т. э. регистрируется у 4—6% больных, хотя некоторые исследователи отмечали ее у значительно большего числа больных — 25% (по М. Г. Сафаралибекову), с длительностью лихорадочного периода от 15 до 24 дней, заметной глухостью тонов сердца и расширением его границ, более частым появлением систолического шума, возможностью осложнений, особенно у лиц пожилого возраста. Инкубационный период — от 5 до 15 дней. Болезнь начинается остро, обычно без продромальных явлений, которые лишь изредка отмечаются в виде разбитости, понижения аппетита и нек-рой адинамии. У большинства же больных сразу появляются головная боль, ломота в суставах рук и ног, боль в мышцах, слабость, познабливание или выраженный озноб с повышением температуры, к-рая уже в первые двое суток достигает высоких цифр. Однако несмотря на острое начало болезни, больные в течение первых 3—4 и даже 6 дней могут оставаться на ногах и выполнять нетяжелую работу. Реже начало болезни постепенное. В последующем все указанные симптомы становятся выраженными, и болезнь протекает наподобие эпидемического сыпного тифа, но более легко, что сближает его со спорадическим вшивым сыпным тифом и особенно с болезнью Брилла.
Температура у больных Б. т. э. быстро достигает 39—40°, оставаясь на таком уровне обычно в течение всей болезни. Лихорадка у большинства больных постоянная, у небольшой части — ремиттирующая и у некоторых больных — неправильная. Длительность лихорадки — 7 —15 дней, чаще 11 — 13 дней и редко больше этих сроков. Снижение температуры происходит обычно укороченным лизисом или критически. С первых дней болезни характерна умеренная гиперемия лица и конъюнктивы, нередко светобоязнь. У некоторых больных в ранние сроки болезни находят конъюнктивальную сыпь и энантему на слизистой оболочке мягкого неба.
Кожа туловища в первые дни болезни не изменена, окраска обычная, влажность нормальная; в разгар болезни выявляется сухость ее. На 5—7-й день болезни, редко раньше, у большей части больных появляется характерный симптом — обильная сыпь, к-рая, в отличие от сыпи при эпидемическом сыпном тифе, в основном розеолезная, розеолезно-папулезная или полностью папулезная и располагается на всех участках тела, в т. ч. на лице, ладонях, стопах и подошвах, что нехарактерно для эпидемического сыпного тифа и болезни Брилла; петехиальная сыпь наблюдается редко, а первичные петехии вообще отсутствуют. С 11 — 12-го дня болезни сыпь исчезает бесследно.
Изменения со стороны сердечнососудистой системы выражены умеренно. Пульс обычно соответствует температуре, но иногда может быть брадикардия. У некоторой части больных наблюдается склонность к гипотонии. Тоны сердца чаще приглушены, у отдельных больных выслушивается систолический шум на верхушке как проявление инфекционного миокардита. Сосудистый коллапс при этой болезни не наблюдается. Изменения в легких почти не регистрируются. Редко выявляется бронхит и мелкоочаговые бронхопневмонии, которые обнаруживаются лишь рентгенологически. Поражения органов пищеварения проявляются в основном снижением аппетита, запорами, умеренным метеоризмом. Язык обложен серо-грязным налетом и суховат в связи со снижением саливации. У 30—50% больных увеличена печень и примерно у 50% — селезенка, нормализация их размеров наступает с падением температуры. Скоропреходящие поражения почек проявляются иногда незначительной «лихорадочной» альбуминурией. Менее выражены, чем при эпидемическом сыпном тифе, и изменения ц. н. с., однако диффузная головная боль, нередко даже сильная, наблюдается почти у всех больных. Бессонница и эйфория не характерны для данной болезни, но в тяжелых случаях могут быть и эти симптомы, так же как затемнение сознания и бред. Тремор и девиация языка, а также поражения слуховых нервов редки. Менингеальный синдром, как правило, отсутствует.
Изменения крови нетипичны. Большинство авторов у подавляющей части больных отмечают нормоцитоз и редко лейкопению. Умеренный лейкоцитоз отмечается лишь у 25% больных с тяжелой формой болезни. В гемограмме в разгаре болезни и даже в периоде реконвалесценции наиболее характерно снижение или отсутствие эозинофилов, небольшой сдвиг лейкоцитов влево и относительный лимфоцитоз.
Период реконвалесценции короткий. Состояние больных становится удовлетворительным еще за несколько дней до полной нормализации температуры. Выписка больных из стационара возможна уже на 4—5-й день нормальной температуры.
Диагностика брюшного тифа
туберкулеземаляриисыпном тифепневмонииБрюшной тиф от других болезней отличают такие симптомы:
- высокая температура
- кожа бледная и сухая
- увеличенный сухой язык, покрытый в центре налетом и чистый по краям
- болезненность и урчание под правым ребром
- незначительная сыпь в виде красных пятен в верхней части живота и в нижней части груди (появляются на 8-9 день)
- снижение частоты ударов сердца при высокой температуре
- признаки интоксикации: слабость, вялость, угнетенное состояние, заторможенность, головная боль
Общеклинические анализы
- Гемограмма или клинический (общий) анализ крови. Определяет количество всех элементов, из которых состоит кровь. При брюшном тифе появляются такие изменения:
- умеренный лейкоцитоз – в первые дни болезни незначительно повышается количество лейкоцитов и меняется соотношение их видов. но на протяжении недели их количество резко снижается.
- лейкопения – низкое число лейкоцитов
- анэозинофилия – отсутствие эозинофилов в крови
- относительный лимфоцитоз – увеличение процента лимфоцитов по сравнению со всеми остальными лейкоцитами.
- повышение СОЭ – скорость оседания эритроцитов повышается, но не значительно
- Общий анализ мочи. Исследование мочи в лаборатории. Лаборант изучает физико-химические характеристики и рассматривает осадок под микроскопом. При брюшном тифе в моче обнаруживаются:
- эритроциты
- цилиндры
- белок
Методы бактериологического исследования
- Гемокультура – выделение сальмонеллы брюшного тифа из крови. Это самый ранний и точный метод диагностики. Бактерии появляются в крови в инкубационном периоде и остаются до конца болезни. Чтобы их обнаружить берут кровь (10 мл) из локтевой вены и засевают на жидкую питательную среду Раппопорта. Предварительный результат можно получить на вторые сутки, но полностью исследование продолжается 4 дня.
- Копрокультура – выделение бактерий брюшного тифа из кала. Сальмонеллы в содержимом кишечника находят с 8-10 дня болезни. В этом случае используют плотные питательные среды.
- Уринокультура – определение бактерий брюшного тифа в моче. Ее исследуют не раньше, чем на 7-10 день болезни.
- Посев желчи – для исследования желчи вводят зонд в тонкий кишечник. Желчь набирают в стерильные пробирки и делают посев. Это исследование проводят после выздоровления.
- Посев костного мозга – образец берут во время пункции на второй третьей неделе болезни. Его проводят, если есть подозрение, что брюшной тиф сильно повредил костный мозг.
Методы серологического исследования
- Реакция Видаля – определяет есть ли в сыворотке венозной крови О- и Н- антигены. После взаимодействия со специальными веществами клетки, в которых есть частицы бактерий брюшного тифа, склеиваются и выпадают в осадок. Положительный результат может быть не только у больного, но и у переболевшего человека, носителя или после прививки. Чтобы точно знать, что в крови размножаются бактерии, реакцию проводят несколько раз. При болезни титр (уровень) антител составляет 1:200 и постоянно увеличивается.
- Реакция пассивной гемагглютинации (РПГА с цистеином) – сыворотка крови больного человека склеивает (аглютенирут) эритроциты покрытые антигенами. Это исследование тоже необходимо проводить несколько раз, чтобы посмотреть увеличивается ли титр антител. У больного человека он составляет 1:40 и может возрастать в 3 раза. Первый анализ берут на 5 день, а потом по мере необходимости с интервалом в 5 дней. Vi- и Н- антитела могут быть повышены у выздоравливающих и у носителей.
Лечение других заболеваний на букву — б
| Лечение Базедовой болезни |
| Лечение бактериального вагиноза |
| Лечение баланопостита |
| Лечение бартолинита |
| Лечение бешенства |
| Лечение билиарного цирроза |
| Лечение бокового амиотрофического склероза |
| Лечение болезни Альцгеймера |
| Лечение болезни Бехтерева |
| Лечение болезни Вильсона-Коновалова |
| Лечение болезни Кенига коленного сустава |
| Лечение болезни Крона |
| Лечение болезни Лайма |
| Лечение болезни Паркинсона |
| Лечение болезни Пейрони |
| Лечение болезни Фабри |
| Лечение бородавок |
| Лечение ботулизма |
| Лечение бронхиальной астмы |
| Лечение бронхита |
| Лечение бронхоэктатической болезни |
| Лечение бруцеллеза |
| Лечение бурсита коленного сустава |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Что провоцирует / Причины Эпидемического сыпного тифа:
Возбудителями эпидемического сыпного тифа являются R. prowazekii, распространенная во всех странах мира, и R. canada, циркуляция которой наблюдается в Северной Америке. Риккетсия Провачека несколько крупнее других риккетсий, грамотрицательная, имеет два антигена: поверхностно расположенный видонеспецифический (общий с риккетсиями Музера) термостабильный, растворимый антиген липоидополисахаридно-протеиновой природы, под ним располагается видоспецифический нерастворимый термолабильный белково-полисахаридный антигенный комплекс. Риккетсий Провачека быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Хорошо переносят низкие температуры, гибнут при прогревании до 58°С за 30 мин, до 100°С — за 30 с. Погибают под действием обычно применяемых дезсредств (лизол, фенол, формалин). Высоко чувствительны к тетрациклинам.
Выделение сыпного тифа в самостоятельную нозологическую форму впервые сделано русскими врачами Я. Щировским (1811), Я. Говоровым (1812) и И. Франком (1885). Детальное разграничение брюшного и сыпного тифов (по клинической симптоматике) сделано в Англии Мерчисоном (1862) и в России С. П. Боткиным (1867). Роль вшей в передаче сыпного тифа впервые установил Н. Ф. Гамалея в 1909 г. Заразительность крови больных сыпным тифом доказал опытом самозаражения О. О. Мочутковский (кровь больного сыпным тифом была взята на 10-й день болезни, введена в разрез кожи предплечья, заболевание О. О. Мочутковского наступило на 18-й день после самозаражения и протекало в тяжелой форме). Заболеваемость сыпным тифом резко возрастала во время войн и народных бедствий, число заболевших исчислялось миллионами. В настоящее время высокая заболеваемость сыпным тифом сохранилась лишь в некоторых развивающихся странах. Однако многолетнее сохранение риккетсий у ранее переболевших сыпным тифом и периодическое появление рецидивов в виде болезни Брилля-Цинссера не исключает возможность эпидемических вспышек сыпного тифа. Это возможно при ухудшении социальных условий (повышенная миграция населения, педикулез, ухудшение питания и др.).
Источником инфекции является больной человек, начиная с последних 2-3 дней инкубационного периода и до 7-8-го дня с момента нормализации температуры тела. После этого, хотя риккетсий могут длительно сохраняться в организме, реконвалесцент уже опасности для окружающих не представляет. Сыпной тиф передается через вшей, преимущественно через платяных, реже через головных. После питания кровью больного вошь становится заразной через 5-6 дней и до конца жизни (т. е. 30-40 дней). Заражение человека происходит путем втирания фекалий вшей в повреждения кожи (в расчесы). Известны случаи инфицирования при переливании крови, взятой у доноров в последние дни инкубационного периода. Риккетсия, циркулирующая в Северной Америке (R. сапаda), передается клещами.
Антибиотики или вакцины?
Поиски эффективного лекарства от тифа затянулись до 1947 г., когда был открыт антибиотик хлорамфеникол. Уже в 1951 г. была опубликована его химическая структура и способы синтеза, что сделало его первым синтетическим антибиотиком в мире массового производства. Хлорамфеникол — препарат широкого спектра действия — хорошо работал и против брюшного тифа, снизив смертность среди заболевших почти в шесть раз. К сожалению, оказалось, что он имел побочные эффекты, гораздо более тяжелые, чем те, что встречаются в современных аннотациях (Emmeluth, 2004).
Но что хуже всего, стало сбываться предсказание Райта: у возбудителя тифа очень быстро начала формироваться устойчивость к антибиотикам (Hogwood, 2007). В 1948 г. хлорамфеникол был впервые использован для лечения брюшного тифа, а уже через четверть века устойчивость к нему была выявлена во время вспышек болезни в Мексике, Индии, Вьетнаме, Таиланде, Корее и Перу (Multidrug-resistant typhoid…, 1996).
В наши дни 27 млн человек ежегодно заболевают брюшным тифом, причем около 200 тыс. умирают (речь идет почти исключительно о развивающихся странах) (Crump et al., 2004). Из-за легкой доступности безрецептурных антибиотиков все эти миллионы больных активно их используют. Число больных, помноженное на бесконтрольное самолечение, — вот причина возникновения резистентности бактерий к лекарственным средствам. Сегодня, спустя 70 лет от начала эры антибиотиковой терапии, мы вынуждены использовать новые препараты: фторхинолоны второго поколения и цефалоспорины третьего поколения.
Но лечение тифа даже самыми «свежими» антибиотиками часто оказывается неэффективным. Например, у пациентов с желчнокаменной болезнью сальмонеллы участвуют в формировании на желчном пузыре биопленки, хорошо защищенного разновидового микробного сообщества, члены которого приобретают невосприимчивость к разным видам лечения. И в этом случае победить болезнь практически невозможно. В составе биопленок патоген может «спать» несколько лет, прежде чем человек снова заболеет, как, например, это происходит в случае с туберкулезом. Развитие подобных свойств у сальмонелл ничем хорошим человечеству не светит.
При этом действенность новых препаратов постоянно снижается. Так, цефиксим, цефалоспорин третьего поколения, рекомендованный ВОЗ, не только более дорогой, но и относительно менее эффективный по сравнению с более «старыми» антибиотиками (Basnyat, 2007).
На сегодня единственным реальным средством уберечься от тифа является вакцинирование. С того времени, когда вакцинацию производили бактерией, убитой подогретым фенолом, наука не стояла на месте. Например, фенол заменили на ацетон.
Цельноклеточную вакцину на основе убитой ацетоном бациллы создали почти одновременно в Англии и Германии. Она оказалась лучше, потому что при этом не разрушался полисахарид Vi, с помощью которого бактерии тифа инкапсулируются в неблагоприятных условиях, обеспечивая себе выживание в организме пациента. Артур Феликс и его коллеги из Института Листера в Лондоне доказали наличие серологического ответа против этого полисахарида при брюшном тифе (Felix et al., 1935).
В 1960 г. эта вакцина успешно прошла масштабные клинические испытания в Югославии, СССР, Польше и Гайане. Она и до сих пор кое-где используется, но в большинстве стран от нее отказались из-за побочных эффектов, так как почти у каждого третьего вакцинированного она вызывала симптомы, присущие этому заболеванию.
Из-за побочных эффектов и низкой эффективности «убитых» вакцин, а также растущей устойчивости к антибиотикам возникла необходимость в более надежных средствах защиты. Ученые направили усилия на создание вакцины, основанной на живых бактериях, которая вызывала бы больший иммунный ответ. Так как дикий штамм представляет для здорового человека существенную угрозу, к 1983 г. был выведен ослабленный штамм, у которого были изменены гены, ответственные за выработку полисахарида Vi. Вакцина Ty21a стала первой живой пероральной вакциной против тифа. Она доказала свою эффективность и была лицензирована в 56 странах Азии, Африки, США и Европы (Levine et al., 1999).
Итогом тысячелетнего конфликта человеческой цивилизации с Salmonella enterica, серотип typhi стали, по сути, три вакцины. И, по мнению ВОЗ, это противостояние еще далеко от своего завершения.
Диагноз
Течение Б. т. э. и спорадического сыпного тифа имеет много общего, что затрудняет или даже делает невозможной клиническую диагностику этих болезней. Трудна дифференциация и с другими близкими по клинике инфекционными болезнями, поэтому клинический диагноз может быть только предположительным с учетом эпидемической ситуации. В отличие от сыпного тифа, появление розеолезной, розеолезно-папулезной сыпи отмечается не только на коже туловища и конечностей, но также на ладонях, стопах и лице.
Окончательный диагноз может быть установлен лишь с помощью лабораторной диагностики, основанной на определении в сыворотке крови больных специфических антител реакцией агглютинации (см.) и реакцией связывания комплемента (см.), в которых используются антигены из Bickettsia mooseri. Вследствие большого антигенного родства Rickettsia mooseri и Rickettsia prowazeki каждое исследование сыворотки проводится с двумя антигенами: антигеном из риккетсий Музера и антигеном из риккетсий Провацека. Специфические антитела появляются у больных в конце первой недели заболевания. К 14—16-му дню болезни РСК становится положительной у 100% больных. Титр ее достигает максимума на 20—27-й день болезни, остается на этом уровне до 30—35-го дня, затем снижается. Комплемент-связывающие антитела у переболевших сохраняются в течение нескольких лет и редко исчезают полностью, благодаря чему РСК используется и для ретроспективной диагностики Б. т. э. Диагностическим для РСК при однократном исследовании является титр 1 : 160, но наиболее существенно динамическое наблюдение за нарастанием титров ее. Можно использовать и реакцию агглютинации, особенно в микроскопической модификации на предметном стекле.
Диагностическими титрами считаются 1 : 160, а в микроскопической модификации — 1 : 40. Однако непостоянная четкость результатов реакции приводит к субъективной ее оценке. Другим недостатком является необходимость постановки реакции всегда со свежей сывороткой крови больного, т. к. агглютинины к риккетсиозному антигену, в отличие от комплементсвязывающих антител, нестойки и относительно быстро инактивируются. Поэтому в широкой практике она мало используется. Реакция агглютинации не пригодна и для отдаленной ретроспективной диагностики этой инфекции, т. к. агглютинины перестают обнаруживаться через несколько месяцев после перенесенной болезни
Ввиду того, что практически всегда важной является серологическая дифференцировка Б. т
э. от сыпного тифа, следует иметь в виду, что в указанных реакциях титры, отражающие гомологичный иммунитет, постоянно выше таковых для гетерологичной) иммунитета. При этом серологический диагноз считается достоверным лишь тогда, когда титры специфических реакций с риккетсиями Музера превышают таковые с риккетсиями Провацека в 2—8 и более раз. В трудных случаях клинико-серологической диагностики, и особенно для определения эндемичности Б. т. э., в специальных лабораториях производится выделение риккетсий Музера из крови больных (не позднее первой недели заболевания) и из органов грызунов в очагах Б. т. э. При положительных результатах биопроб у экспериментальных животных выявляется скротальный феномен Нилла — Музера.
Прогноз, как правило, благоприятный. Болезнь заканчивается выздоровлением без остаточных явлений, рецидивов не бывает.
Этиология
Возбудителями К. р. являются микроорганизмы семейства Rickettsiaceae, к к-рому, по Берджи (D. H. Bergey, 1974), отнесены три рода: Rickettsia с видами Rickettsia rickettsii, R. conorii, R. australis, R. sibirica, R. akari, R. tsutsugamushi; Coxiella с единственным видом риккетсий — Coxiella burnetii; Rochalimaea, куда условно отнесен возбудитель пароксизмального риккетсиоза — R. rutchkovskyi nov. spec. (H. H. Сиротинин и др., 1945), положение к-рого в системе риккетсий не установлено полностью, но считается, что он более близок к виду R. quintana.
Возбудители К. р., как и другие виды риккетсий, занимают промежуточное положение между бактериями и вирусами (см. Риккетсии). Обладая общими с другими патогенными риккетсиями морфол., биол. и физ.-хим. свойствами, большинство возбудителей К. р. отличается способностью облигатного паразитирования не только в цитоплазме, но и в ядре пораженных клеток.
Открытие спирохеты
Едва прозектор берлинской клиники «Шарите» Отто Обермайер 20 августа 1873 года сообщил об открытии спирохеты – возбудителя возвратного тифа – как заразился от покойника холерой и умер. Его дело продолжил прозектор Одесской городской больницы Григорий Минх. Привив себе кровь больного возвратным тифом, он поставил под мышку градусник и взял записную книжку, чтобы фиксировать течение болезни.
Так его и госпитализировали в инфекционное отделение его же больницы. Минх попросил завотделением Осипа Мочутковского ничего не предпринимать, чтобы «исследовать болезнь в нормальном течении». Мочутковский хотел было снизить жар, посадив пациента в холодную ванну, но тот грозился выпрыгнуть в окно. В крови идущего на поправку Минха нашли тифозную спирохету: первое свидетельство того, что заражение может происходить через кровь, а кровососущие насекомые – наиболее вероятные переносчики.