Мутная моча: причины
Содержание:
Причины синдрома
Первичный рак печени — относительно редкое онкологическое заболевание. Намного чаще злокачественные опухоли возникают в этом органе как метастазы.
Печень активно снабжается кровью. Более того, она выполняет в организме роль депо крови. Здесь кровь накапливается и отсюда распределяется по мышцам во время физических нагрузок.
При онкологических заболеваниях в печень поступают раковые клетки, оторвавшиеся от своего очага и мигрирующие по кровеносным сосудам. Здесь они имеют возможность закрепиться и образовать вторичный очаг опухоли — метастаз.
Эта опухоль сдавливает внутрипеченочные протоки, препятствует эвакуации желчи и служит причиной ее накопления с развитием желтухи.
Метастатический рак печени чаще всего возникают при раке желудка, шейки матки, яичников, средостения, легкого, кишечника, простаты, а также при саркомах молочной железы.
Первичный и вторичный рак печени — не единственные причины сдавления желчных протоков. Механическая желтуха может возникнуть при опухоли холедоха, головки поджелудочной железы, 12-перстной кишки, желчного пузыря, фатерова соска.
При развитии неходжкинской лимфомы происходит увеличение лимфатических узлов у печеночных ворот, которые сдавливают желчные протоки и препятствуют оттоку желчи.
О чем говорит цвет мочи?
Различные патологические процессы зачастую сопровождаются изменением цвета мочи.
Темно-желтый цвет обычно наблюдается при обезвоживании организма, которое наблюдается, например, при рвоте или диарее, ожогах, острых инфекционных заболеваниях, и застойных явлениях в почке.
Темно-бурая моча свидетельствует о высоком содержании уробилиногена, это состояние характерно для гемолитической анемии.
Черный цвет у мочи возможен под воздействем гомогентизиновой кислоты (алкаптонурия), гемоглобина (острая гемолитическая почка) и меланина (малносаркома).
Красный цвет моче придает свежая кровь, что возможно при геморрагическом цистите, мочекаменной болезни, инфаркте почки, опухолях мочевыделительной системы и при свинцовой анемии (уропорфиринурии).
Темный цвет мясных помоев говорит о присутствии измененной крови в моче, подобное обычно наблюдается при гломерулонефрите.
Зеленовато-бурый цвет, как у темного пива, характерен для паренхиматозной желтухи, то есть в моче появляется уробилиноген и билирубин.
Моча зеленовато-желтого цвета является симптомом механической желтухи, здесь также в моче появляется билирубин.
Моча может приобрести и белесоватый оттенок, что обычно обусловлено наличием в этой жидкости жиров, кристаллов фосфатов (жировое перерождение почек), гноя.
Влияние продуктов и препаратов на темный цвет мочи
При употреблении некоторых лекарственных средств также возможно приобретение мочой темных цветов и оттенков. В частности, антибактериальное противотуберкулезное средство Рифампицин дает красно-коричневый цвет мочи, того же самого можно ожидать и от противопаразитарного препарата Метронидазол, сине-зеленый цвет может быть обусловлен калийсберегающим диуретиком Триамтереном, Антипирин, Амидопирин, Фенолфталеин дают красный цвет мочи, а Нафтол, Фенилсалицилат, Салол – темно-бурый. От витамина В2 (Рибофлавин) можно получить оранжевый цвет мочи.
Урина коричневого оттенка бывает после употребления значительного количества алоэ. Темный оттенок придают многие лекарственные средства, применяемые для лечения малярии.
Нередко темный цвет мочи бывает обусловлен рядом заболеваний печени, такими, как гепатит и цирроз, при проблемах с почками, мешающими выводить излишки шлаков и жидкости из организма.
Если выделяемая моча не только темная, а еще и мутная, можно предположить присутствие инфекции или камней в почках.
Как видно из приведенных причин, если вы не окрасили свою мочу в темный цвет лекарственными препаратами или пищевыми продуктами, то следует поскорее обращаться к врачу, поскольку самолечение здесь неуместно.
О каком заболевании может говорить боль при мочеиспускании?
- Цистит — мочеиспускание болезненное, учащенное, так же появляются повелительные (императивные) позывы к мочеиспусканию.
- Уретрит — мочеиспускание болезненное, с резью. Так же отмечаются слизистые или гнойные выделения из наружного отверстия мочеиспускательного канала.
- Простатит — мочеиспускание учащенное, болезненное, затрудненное. Так же клиническая картина сопровождается повышением температуры тела до высоких цифр, болью внизу живота и в промежности.
- Камни уретры при прохождении через нее раздражают слизистую вызывая ярко выраженную боль с нарушением качества мочеиспускания до полного его закладывания.
Боль в спине, пояснице, почке
Каждый человек, в любом возрасте хотя бы несколько раз в жизни испытывает боль в поясничной области. Боль может быть острой или хронической, приступообразной или постоянной, односторонней или с обеих сторон. Известно более 40 причин возникновения боли в спине или пояснице. Урологические заболевания также могут вызывать боли в спине. Одним из ярких примером боли в пояснице является почечная колика. Почечная колика — самая сильная боль, которую может испытывать человек. Примером служат ощущения пациентов: «от боли хочется лезть на стену».
что делать:
Как показывает практика при появлении боли в пояснице всегда приходится исключать болезни урологических органов (почки, мочеточников и др). Но первоначально следует избавить пациента от боли. Применяют обезболивающие препараты и лекарства, снимающие мышечный спазм. После этого проводится УЗИ органов мочевой системы, но лучшие результаты показывает МСКТ (мультиспиральная компьютерная томография с контрастированием).
что может быть:
- мочекаменная болезнь часто проявляется почечной коликой, вызванной закупоркой мочеточника камнем.
- опухоль (рак) почки может манифестировать выделением крови с мочой. Закупорка сгустком крови мочеточника также может сопровождаться болью в пояснице.
- пиелонефрит (воспаление почечной ткани) сопровождается не только болью, но и повышением температуры тела.
Боль в мошонке: возможные причины
Что делать:
Боль в мошонке является одним из проявлений заболеваний мужских половых органов и даже других патологических состояний. При возникновении боли в мошонке безотлагательно необходимо обратиться к урологу и СРОЧНО сделать ультразвуковое исследование. Результаты УЗИ и визуальный осмотр помогут установить причину патологического процесса.
Что может быть:
Дифференциальный диагноз проводится между:
- травма (удар) органов мошонки. Возникает чаще всего при прямом ударе в область мошонки, при физическими упражнениях на брусьях или падении на узкую перекладину.
- варикоцеле (варикозное расширение вен лозовидного сплетения яичка и придатка яичка). Наиболее часто встречается у молодых людей и характеризуется увеличением мошонки за счет мягкотканного компонента в левой половине мошонки и появлением боли в яичке. Появление варикоцеле у мужчин старшего возраста может быть проявлением одного грозного заболевания — опухоли (рака) почки и требует немедленного урологического обследования
- гидроцеле (водянка оболочек яичка) характеризуется скоплением жидкости между оболочка яичка приводит к его сдавлению. Боль носит тянущий характер.
- орхоэпидидимит (воспаление ткани яичка или его придатка) возинкает внезапно, чаще после переохлаждения или травмы. Помимо увеличения яичка в размерах отмечается покраснение кожи мошонки, сглаживание складок, боль при прикосновении к яичку.
- перекрут яичка чаще встречается у детей и вызывает резкие боли в яичке и мошонке
- рак яичка не всегда сопровождается болью, обнаруживается каменистой плотности образованием в яичке. Заболевание чаще поражает людей молодого и среднего возраста. Своевременная диагностика и лечение опухоли яичка позволяет полностью избавится от болезни.
- простатит (воспаление предстательной железы) может приводить к развитию острого воспаления яичка (орхоэпидидимита). Возникает не только боль в мошонке, увеличение (опухание) яичка, но и нарушения мочеиспускания.
Причины гематурии
Кровь может попасть в мочу на любом этапе образования и выделения мочи, поэтому гематурия может быть признаком повреждения любого органа мочевыделительной системы – почек, мочеточников, мочевого пузыря или уретры. Указанием, на каком именно участке локализуется проблема, может служить то, в какой порции мочи присутствует кровь. Если кровь обнаруживается в начале мочеиспускания (в первой порции мочи), то источник кровотечения находится, скорее всего, в уретре. Если кровь присутствует в последней порции (обнаруживается уже в конце мочеиспускания), то наиболее вероятно размещение источника кровотечения в шейке мочевого пузыря или в верхней части уретры или (у мужчин) – в предстательной железе. Если же кровь присутствует на протяжении всего акта мочеиспускания, то следует ожидать, что источник крови находится выше – в почках, мочеточниках или мочевом пузыре.
Основными причинами крови в моче являются:
- инфекционные заболевания. Воспалительные процессы приводят к нарушениям кровообращения. При воспалительных процессах в почках и других органах мочевыделительной системы незначительное количество красных кровяных телец (эритроцитов) может оказаться в моче. Как правило, в этом случае речь идёт о микрогематурии. Однако у женщин одной из самых распространённых причин крови в моче является цистит, одна из разновидностей которого – геморрагический цистит – характеризуется именно видимым присутствием крови в моче (то есть макрогематурией) ;
- травмы;
- мочекаменная болезнь. Образовавшиеся камни травмируют органы мочевыделительной системы. В некоторых случаях появление крови в моче является поводом к проведению обследования и выявлению заболевания;
- новообразования;
- гломерулонефрит. При этом заболевании нарушается работа почечного фильтрационного барьера. В норме он должен пропускать воду и сравнительно мелкие молекулы растворённых веществ, препятствуя попаданию в мочу кровяных телец. Гломерулонефрит приводит к тому, что в мочу попадают эритроциты. При этом микроскопия выявляет деформацию и изменение окраски эритроцитов в моче. Это позволяет установить, что причиной появления крови в моче является именно гломерулонефрит.
У беременных часто наблюдается идиопатическая гематурия (т.е. гематурия, причины которой установить не удаётся). Подобная гематурия обычно прекращается после родов.
Непатолгические причины темной мочи
Существуют причины, при которых урина меняет оттенок временно. Эти состояния не приводит к заболеванию, при отмене этого фактора цвет восстанавливается. Для того чтобы узнать, что является причиной к изменению оттенка урины, обращаются к врачу. Он рассказывает пациентам, что необходимо поменять, чтобы биологическая жидкость стала нормального цвета.
Рацион
Терапевт опрашивает пациента о продуктах, которые входили в его рацион последние 2-3 дня. Назначается диета, которая их отменяет. На цвет урины влияет:
- морковь (оранжевый оттенок из-за наличия пигмента — каротина);
- вишня, свекла (красный цвет);
- крепкий чай, кофе (коричневый оттенок);
- ежевика, черника (бордовый);
- искусственные красители.
Прием лекарств
Лекарства выводятся из организма человека с помощью почек. Некоторые из них меняют цвет урины. Одни — при однократном использовании, другие — при долгосрочном применении.
Таблица лекарственных средств, меняющих цвет урины.
| Название лекарственной группы или препарата | Цвет |
| Витамины (B, C, A, рибофлавин) | Красный, оранжевый |
| Лекарственные чаи, настои (александрийский лист) | Янтарный, зеленый |
| Метиленовый синий | Голубой |
| Препараты препятствующие образованию камней (салол) | Коричневый (оттенок темного пива), бурый |
| Ацетилсалициловая кислота | Розовый |
| Препараты железа | Коричневый, черный цвет |
| Антибиотики (рифампицин), красители, входящие в лекарственный препарат (фенолфталеин), анальгетики, жаропонижающие (амидопирин) | Розовый |
| Противоглистные препараты (сантонин) | Красный |
Гигиена
При нарушении правил личной гигиены цвет мочи меняется редко. Обычно это бывает при запущении состояния, когда у женщины возникает бактериальная инфекция, которая приводит к загноению или повреждению слизистой оболочки. При этом возникает зеленоватый оттенок из-за гноя, красный — появление кровотечения из стенок слизистой влагалища.
Если женщина не будет следить за гигиеной, даже после лечения, цвет урины вновь изменится из-за присоединения следующей инфекции. Она может дойти до мочевого пузыря, начинается цистит. Оттенок при этом состоянии меняется от красного до бордового.
Овуляция
Во время овуляции увеличивается количество секрета, выделяемого слизистой оболочкой влагалища. Поэтому в ОАМ, сделанном за этот период будет большое количество слизи, если женщина не перекроет отверстие влагалища. Появляются гормоны, которые способствуют образованию беременности. Цвет может стать ярче, но обычно он не меняется.
Возможны варианты
Но не всегда гепатит А проходит так благополучно. У ослабленных хроническими болезнями, у пожилых людей, у иммунодефицитных может разыграться молниеносный сценарий острого гепатита, когда в течение нескольких часов разовьётся острое поражение головного мозга продуктами распадающейся печени с некоторой неадекватностью сознания. Присоединяются нарушения свёртываемости крови: синяки появляются просто так и обязательно — в месте инъекций, без видимой причины начинаются носовые кровотечения, рвотные массы окрашиваются коричневым — это пропотевающая через ломкие сосуды кровь. На 4–5 день желтухи развивается печёночная кома, от которой до смерти даже ни три шага.
Вирусный гепатит по течению может быть лёгким, средним и тяжёлым, всё определяется интенсивностью симптомов интоксикации и выраженностью желтухи. При лёгкой форме состояние почти нормальное, желтуха держится 2–3 недели. При средней тяжести все симптомы гепатита выражены, а желтушность кожи задерживается до месяца. Ну и тяжёлая болезнь может тянуться до 2 месяцев, это больше характерно для возрастных больных с хроническими заболеваниями печени, алкоголиков и беременных.
Больных средней и тяжёлой формами госпитализируют в инфекционную больницу для проведения адекватного лечения, но специфических противовирусных препаратов именно для уничтожения в организме вируса гепатита А пока не существует. Всё лечение — симптоматическое: только снятие тягостных признаков болезни, помощь в выведении продуктов распада гепатоцитов и стимуляция скорейшего восстановления.
Патологические причины темной мочи
Если моча потемнела, не спешите делать скоропалительные выводы о своем здоровье. Максимум что следует решить человеку без медицинского образования, не было ли у него в прошлом или нынешнем естественных причин темной мочи. Если вы считаете свой питьевой режим нормальным (1,5-2 литра чистой воды в сутки), нет места чрезмерным физическим нагрузкам или другим поводам вспотеть, в рационе питания не встречались выше перечисленные продукты и медикаментозную терапию вы не проходите, то вероятнее всего, темная моча имеет патогенное происхождение.
Крайне важно на этом этапе обратиться к профессиональному медику потому, что во внимание следует принять и другие проявления нарушения (которые неопытному глазу могут быть даже незаметны). А еще доктор проанализирует ваш анамнез и, вероятно, назначит лабораторную или другую диагностику
Например, потемнение мочи может разниться:
-
- темно-коричневый цвет — признак заболеваний печени и желчного пузыря, при которых почки выводят в мочу желчные пигменты билирубин и биливердин; примером таких патологий может быть холестаз при желчнокаменной болезни (при нем на пути оттока желчи возникает препятствие);
- темно-желтый цвет мочи — признак заболеваний мочевыделительной системы (как мочевого пузыря, так и почек), при которых в моче содержится повышенное количество солей, уратов, тому подобных осадков;
- примеси крови — это делает мочу красноватого цвета или цвет остается естественным, но в нем заметны вкрапления крови; весьма тревожный симптом, означающий повреждение тканей мочевыделительных органов и путей;
- помутнение мочи — указывает на заболевания инфекционного характера или камнеобразование в почках; чтобы избежать возможного развития инфекции, лучше сдать анализ мочи, который поможет выявить причину такого явления;
- при беременности — если вы беременна и наблюдаете у себя темную мочу, причины тому могут крыться и в частичном обезвоживании (например, из-за токсикозов и рвота), и в перераспределении веществ в организме, и в дополнительной нагрузке на почки, печень (последнее приводит к повышению содержания билирубина в крови и появлению его в моче).
Причины темной мочи у женщин
Все причины потемнения мочи можно разделить на две обширные группы: естественные, не несущие никакой опасности, и патологические, связанные с наличием ряда заболеваний.
Повышение билирубина всегда связано с изменением окраса урины
Сразу паниковать, заметив изменение цвета, не стоит, сначала следует исключить внешние факторы и понаблюдать несколько дней. Например, измените питьевой режим, следите, чтобы в день в организм поступало не менее двух литров жидкости, а в жару и больше. Если улучшения не наблюдается, обратитесь к урологу или к терапевту.
Неопасные
Тому, что выделяется моча темного цвета у женщин, причины могут быть связаны с некоторомы физиологическими факторами:
- недостаточное поступление обычной жидкости в организм;
- употребление в пищу определенных продуктов (бобовых, ревеня, говядины, крепкого черного чая, свеклы);
- высокая температура окружающего воздуха;
- повышенная физическая нагрузка;
- прием некоторых лекарственных препаратов (среди них витаминные комплексы, противомалярийные, противотуберкулезные средства, слабительные, производные нитрофурана).
По утрам цвет мочи у женщин темнее, так как концентрация ее за ночь повышается (мы ведь не пьем по ночам). Этим же можно объяснить потемнение вследствие употребления менее 2 литров жидкости в день, при жаре и при выполнении физических упражнений или тяжелой работе. И напротив, если мы много пьем, моча светлеет.
Патологические
Стабильное потемнение мочи при исключении естественных причин и воздействия внешних факторов может свидетельствовать о следующих заболеваниях:
- мочекаменная болезнь;
- желчнокаменная болезнь;
- гепатит;
- рак печени;
- гемолитическая анемия;
- поликистоз;
- опухоли почек;
- отравление медью;
- последствие травмы;
- циррозы печени разного происхождения (алкогольные, лекарственные, вирусные);
- рак поджелудочной железы, сопровождающийся существенным нарушением оттока желчи;
- гломерулонефрит в стадии олигурии;
- определенные болезни, связанные с обменов веществ (гемохроматоз, порфирия либо тирозинемия).
Как видите, список очень большой, причем некоторые болезни можно отнести к смертельно опасным, поэтому откладывать визит к врачу не нужно. Опытный специалист уже по оттенку сможет предположить спровоцировавшее изменение мочи заболевание.
Так, если у мочи выраженный темно-коричневый цвет, причиной могут быть патологические процессы в печени, при которых также повышается уровень желчных пигментов, например билирубина. Особенно сильно это выражено при холестазе, когда на пути оттока желчи появляется препятствие, например, камень.
Если моча имеет излишне темно-желтый цвет, можно заподозрить мочекаменную болезнь, ведь при ней в урине содержится больше солей. Когда моча очень темная, возможно с примесью крови, вероятно наличие болезней почек, при которых в нее попадают эритроциты, кроме того, отмечается повышенное содержание солей.
Не пытайтесь ставить диагноз самостоятельно, обязателен визит к врачу. Вам понадобятся анализы крови, мочи, бакпосев мочи, УЗИ почек, брюшной полости.
Особенно следует поторопиться, если наблюдаются сопутствующие симптомы, указывающие на тяжелое протекание болезни:
- повышение температуры вашего тела, озноб;
- зуд кожи;
- рвота, тошнота;
- пожелтение склер, покровов, слизистых оболочек;
- существенные головные боли;
- высокая утомляемость, упадок сил;
- боли в области поясницы, правого подреберья, в животе;
- учащенное мочеиспускание, сопровождающееся дискомфортом, жжением, болью.
Даже если никаких симптомов болезни, кроме потемнения мочи, на протяжении длительного времени нет, обратиться к врачу стоит, ведь практически все болезни легче лечить на ранних стадиях.
Диагностика лептоспироза
Для постановки диагноза проводят микроскопические исследования в тёмном поле микроскопа лептоспиры имеют вид тонких серебристых нитей, загнутых на одном или обоих концах, подвижны.
- Бактериологические исследования выделение и идентификация чистой культуры в исследуемом материале.
- Серологические — обнаружение специфических антител в крови,
- Клинические — на основании клинических признаков.
- Патологоанатомические – вскрытие павших животных.
В крови животных обнаруживают не лептоспир, а антитела на это заболевание. Антитела вырабатываются иммунной системой животного в ответ на проникновение патогенного микроорганизма, в данном случае, на проникновение в организм лептоспир. Поэтому, чтобы диагноз был окончательным, необходимо через неделю повторить исследование. При лептоспирозе будет наблюдаться повышение титра антител в несколько раз.
Материалом для прижизненной диагностики служат кровь и моча, посмертной — трупы мелких пород собак, от крупных собак берут сердце, почку, мочевой пузырь с содержимым, кусочки паренхиматозных органов.
Заболевания печени
Очень темная моча у женщины, сохраняющаяся в течение длительного времени, свидетельствует о патологическом процессе. Если цветовые показатели урины не меняются даже после коррекции рациона и питьевого режима, то необходимо как можно скорее отправиться на прием к врачу.
Зачастую данный признак является сигналом о болезнях печени. Провоцирующим фактором считается алкоголь, жирная и жареная пища, употребление токсичных медикаментов и наркотиков. Темная моча может говорить о:
- гепатитах, в том числе вирусного происхождения;
- циррозе печени;
- формировании конкрементов в желчном пузыре;
- раке печени и поджелудочной железы.
Помимо изменения органолептического показателя урины, у человека с заболеваниями печени присутствуют другие симптомы: пожелтение кожных покровов и белков, налет на языке, отсутствие аппетита, стремительное снижение массы тела. При гепатитах отмечается темная насыщенная урина и светлый стул. Данные изменения спровоцированы усилением выработки билирубина.
Систематизация метастаз
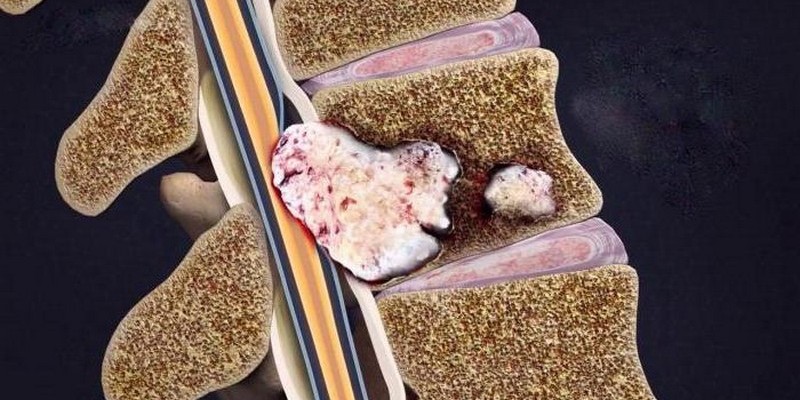
По проявлению особых выделяемых измен костного вещества определяют следующие разновидности метастаз:
- Остеолитические – определяются предпочтительным усилением, так называемых, остеокластов, которые имеют свойство разлагать то самое костное вещество, а также ткань кости. Все это происходит с обнаруживаемым на рентгеновском снимке снижением ширины позвонков;
- Остеобластические – определяются невероятным расширением и ростом плотности кости, ее вещества и ткани. На рентгеновском снимке видна «пятнистость», измена формы и разрост объема попавшей под удар кости. Вместе с формами в действие порой вступают дуги и отростки позвонков.
Когда следует обратиться к врачу
Если потемнение выделяемой почками жидкости связано с употреблением указанных выше продуктов, чая, недостаточного потребления жидкости, то медицинская помощь не требуется.
Но если вы не знаете, почему моча приобрела темный цвет, следует прислушаться к своему организму.
Надо насторожиться в тех случаях, когда к изменению цвета мочи присоединились другие симптомы:
- лихорадка, озноб, головные боли, повышенная утомляемость;
- пожелтение кожных покровов, склер и слизистых оболочек;
- зуд кожи;
- боли в области поясницы, в животе или правом подреберье;
- тошнота, рвота;
- учащенное мочеиспускание, сопровождающееся болью, резью или жжением.
Консультация специалиста обязательна, если в моче имеются примесь крови, слизи, гноя или она имеет необычный неприятный запах. Врач назначит обследование и выяснит, почему моча стала темной.
Цвет мочи при беременности
Изменение происходит по тем же причинам, что и у обычных людей. Однако, кроме этого, существуют и другие факторы, характерные только для такого состояния. Одним из них является ранний токсикоз, при котором у беременных развивается обезвоживание организма вследствие потери больших количеств жидкости и полезных веществ при рвоте. При возникновении сильного токсикоза женщине необходима консультация акушера-гинеколога.

Витамины, принимаемые будущей мамой, могут влиять на цвет мочи
У беременных сильно возрастает нагрузка на весь организм, включая печень и почки. На поздних сроках, когда матка достигает больших размеров и начинает оказывать значительное давление на окружающие органы, у женщин может возникнуть застой желчи из-за нарушения ее оттока. Это сопровождается повышением содержания в крови и в урине желчного пигмента билирубина, который придает цвет моче темно-желтый. После родов состояние обычно нормализуется само собой.
Также при беременности часто возникают различные патологии почек, например, гестационный пиелонефрит. Его признаком является примесь гноя, слизи и появление мути в моче. В этом случае урина приобретает зеленоватый оттенок. Такое состояние требует немедленной врачебной помощи. В целом, если при беременности, изменение цвета мочи наблюдается лишь в течение некоторого времени и не сопровождается другими симптомами, то поводов для беспокойства нет.
Симптомы и проявления орхита
Как и большинство инфекционных процессов, воспаление яичка может протекать с разной активностью.
Так, по клинической классификации выделяют три типа течения заболевания:
- острый;
- хронический;
- рецидивирующий.
Понятно, что в зависимости от типа течения будет меняться выраженность симптомов поражения яичка.
Для большинства случаев характерны такие признаки:
- Резко или постепенно возникающая болезненность в области мошонки с одной или обеих сторон, боль также может распространяться во всей паховой зоне, отдавать в поясницу, крестец и низ живота.
- Ощущение тяжести в мошонке.
- Яичко отекает, начинает сильно болеть в положении стоя и при ходьбе.
- Постепенно нарастает отечность мошонки, ее складчатая поверхность разглаживается, напрягается.
- Становится болезненной эякуляция.
- Меняется внешний вид семени – в сперме появляются примеси крови, гноя.
Все это – признаки, указывающие на воспаление яичка. Появление даже одного из них уже является поводом для того, чтоб записаться на прием к опытному специалисту. Нельзя считать орхит простой патологией. Даже профессиональному врачу бывает сложно при осмотре установить точный диагноз, определить распространенность воспаления и опасность, которую оно несет. Поэтому доктора применяют инструментальные методы исследования, наиболее безопасным из которых является УЗИ.
На картинке монитора можно рассмотреть структуру яичка и придатка, оценить их размеры, увидеть отек. Запоздалое обращение становится частой причиной серьезного и опасного осложнения: абсцесса яичка. Результатом этого становится гнойное расплавление тканей половой железы и полная, необратимая утрата функций яичка. Критически падает синтез половых гормонов, о нормальном сперматогенезе тоже можно забыть навсегда.
При каких заболеваниях темнеет моча?
Ниже приведенная информация — не повод для самодиагностики и выводов лишь на основании поверхностных симптомов. Ознакомьтесь с болезнями, которые могут проявиться темной мочой и другими признаками, но для окончательных выводов необходима консультация медика и профильная диагностика:
- гепатиты и циррозы печени различной этиологии (вирусные, алкогольный, лекарственный);
- желтуха — как вирусной этиологии, так и механическая, обусловленная нарушенным оттоком желчи;
- желчнокаменная болезнь;
- конкременты в желчном пузыре;
- гемолитическая анемия с образованием большого количества билирубина;
- цирроз печени;
- инфицирование мочевыводящих путей;
- рак мочевого пузыря;
- рак почек;
- рак печени и поджелудочной железы;
- рак желчных протоков;
- рак Фатерова сосочка;
- мочекаменная болезнь, камни в почках;
- поликистоз почек;
- васкулит;
- гломерулонефрит;
- синдром Гудпасчера;
- порфирия;
- тирозинемия;
- гемохроматоз, обусловленный избытком железа;
- шистосомоз;
- интоксикации — например, отравление медью;
- травмы.
Почему моча пахнет ацетоном
Причина появления неприятного запаха – синтез кетоновых тел, образующихся при нехватке глюкозы или нарушении ее расщепления. Организм, не получающий достаточное количество этого питательного вещества из пищи и печёночного гликогена, начинает разлагать накопленный жир.
Кетоновые тела, отравляющие больного, появляются при следующих состояниях:
- Сахарном диабете. Урина больных пахнет смесью ацетона и фруктов;
- Жестких диетах, лишающих организм углеводов;
- Болезнях пищеварительного тракта, затрудняющих усвоение глюкозы;
- Тиреотоксикозе, резко усиливающем скорость обмена веществ, в т.ч. углеводного;
- Болезнях печени, при которой она не может нормально расщеплять гликоген;
- Беременности, сопровождающейся токсикозом.
При симптомах сахарного диабета и тиреотоксикоза, нужно записаться к эндокринологу. Этот врач занимается лечением эндокринных нарушений в организме. Врач назначит биохимический анализ крови, УЗИ щитовидной железы, УЗИ поджелудочной железы, кровь на сахар, анализ мочи, анализ крови на гормон ТТГ. После этого поставит точный диагноз.
Токсикоз при беременности считается осложнением и тоже требует лечения. С симптомами токсикоза нужно обратиться к акушеру-гинекологу и сдать анализ на биохимию крови.
Диагностика
Диагностика механической желтухи в клинике начинается с осмотра врача, который обращает внимание на желтизну кожи и склер глаз. Даже на этой начальной стадии он может отличить рак печени от гепатита
При гепатите кожа имеет оранжевый оттенок, а при онкологическом заболевании желтый цвет кожи имеет серо-зеленый оттенок.
Первичный прием гастроэнтеролога включает также опрос пациента относительно симптомов.
Острые случаи механической желтухи требуют экстренного вмешательства. Такие пациенты нередко поступают в нашу клинику. В этом случае диагностические исследования сводятся к необходимому минимуму, чтобы как можно быстрее выполнить операцию.
В остальных случаях мы проводим комплексное обследование:
- Пункционная холангиография.В области межреберья вводится длинная тонкая игла, посредством которой в общий желчный проток (холедох) или более мелкие протоки вводится контрастное вещество. После этого делается рентгеновский снимок, на котором врач видит, в каком именно месте произошло сдавление протока.
- УЗИ.Ультразвуковое исследование показывает состояние печени, желчных протоков, желчного пузыря, локализацию и размеры опухоли (рак печени).
- МРТ.Магнитно-резонансная томография позволяет подробно исследовать опухоль при метастатическом или первичном раке печени или других органов гепатобилиарной системы, уточнить ее размеры, локализацию, структуру.
- Лапароскопия.При необходимости визуального исследования применяется лапароскоп — миниатюрная видеокамера на оптико-волоконном кабеле, которая вводится в брюшную полость через небольшой прокол (до 1,5 см) брюшной стенки. Камера имеет подсветку, изображение передается на монитор. Благодаря высокому разрешению и возможности многократного увеличения изображения врач может хорошо рассмотреть опухоль.
- Биопсия.Максимально информативным методом диагностики при опухолях гепатобилиарной системы считается забор образца ткани новообразования и его изучение под микроскопом (гистологическое исследование).Забор ткани может быть выполнен лапароскопическим методом или чрескожной пункцией под контролем УЗИ (так исследуется рак печени).
- Лабораторные анализы.В обязательном порядке берутся общий и биохимический анализы крови, мочи, определяется уровень билирубина и другие показатели.
Врачи клиники «Медицина 4/7» имеют большой опыт лечения механической желтухи при раке печени и других заболеваниях. Это дает нам возможность оказать как экстренную, срочную, так и плановую медицинскую помощь экспертного уровня, подготовить пациента к дальнейшему лечению провести его в полном объеме.
Обращайтесь, звоните нам, и мы вам обязательно поможем!
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Лечение
Людям, испытывающим сильное обезвоживание, потребуется регидратационная терапия. Как правило, этот процесс включает пероральный приём препаратов для восполнения потери жидкости и дезинтоксикации в стационаре.
Тёмная моча из-за еды, напитков или лекарств – не повод для беспокойства. Она вернётся к своему нормальному цвету, как только человек перестанет потреблять вещество, провоцирующее изменения.
Для лечения инфекции мочевыводящих путей врачи обычно назначают короткий курс антибиотиков. Людям с тяжелой инфекцией может потребоваться более длительная терапия. В некоторых случаях не обходится без приёма обезболивающих.
Вирусный гепатит С сейчас полностью излечим. Современные противовирусные препараты позволяют истребить инфекцию практически без побочных эффектов за три месяца. Правда, в России до сих пор широко применяют интерфероновую терапию, которая даёт невысокий результат и при этом тяжело переносится. Тем не менее, даже такое лечение лучше, чем его полное отсутствие, говорят врачи.
Причины изменения запаха мочи у детей
У новорожденных детей в норме моча не должна пахнуть сильно. Она, скорее, больше напоминает водичку. Чем старше становится ребенок, тем больше его урина приближается по составу и качеству к взрослой. Следовательно, любое изменение цвета, запаха и прозрачности этой жидкости, требует обращения к детскому урологу.
Причины изменения свойств мочи у детей те же, что и у взрослых. Ребенок также может подцепить мочеполовую инфекцию, простудить почки или заболеть сахарным диабетом. Часто причина неприятного запаха — обезвоживание из-за рвоты или высокой температуры тела. В этом случае меняется концентрация мочи. Проблема уходит при налаживании режима питья.
У грудничков на запах мочи влияет пища матери, например, неприятный запах мочи может вызвать капуста. Ещё одна причина — смена смеси или введение новых продуктов в прикорм.
Выводы
К врачу необходимо обратиться в том случае, если появились такие симптомы, как: жажда; отказ от пищи; желтый цвет склер и кожи; болевые ощущения в пояснице и подреберье; общая слабость либо невозможно объяснить изменение цвета мочи едой, напитками.
Если обращение к доктору было своевременным, тогда заболевание можно быстро диагностировать и подобрать соответствующее лечение. В этой ситуации затягивать не стоит, ведь серьезная патология способна довольно стремительно развиваться. Также нельзя заниматься самолечением, чтобы не усугубить процесс.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Дружикина Виктория Юрьевна
Специальность: терапевт, невролог.
Общий стаж: 5 лет.
Место работы: БУЗ ОО «Корсаковская ЦРБ».
Образование: Орловский государственный университет имени И.С. Тургенева.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками: