Неврит
Содержание:
- Терапия
- Классификация кохлеарного неврита слухового нерва
- Что мы знаем про функциональную диагностику?
- Операции
- Причины неврита слухового нерва
- Лечение кохлеарного неврита
- Диагностика
- Симптоматическая картина
- Елена 40 лет. г. Москва.
- Лечение Невриномы слухового нерва:
- Методы диагностики
- Причины и виды нистагма
Терапия
Операция относится к радикальным способам. Удаление шванномы может проводиться при помощи радиохирургии или открытым методом. Хирургическое вмешательство показано при большом размере новообразования, и ее росте в динамике. А также если рост продолжается после радиохирургической процедуры. Часто открытая операция приводит к глухоте или парезу лицевого нерва. Если размер невриномы меньше трех сантиметров, то возможно стереотаксическое удаление. Его назначают также больным в пожилом возрасте и тем, у кого риски операции повышаются из-за наличия соматических заболеваний.
Лучевая терапия возможна при показаниях аналогичных для радиохирургии. Она не удаляет шванному, но останавливает ее рост, что позволяет не допустить оперативное вмешательство. Если невринома обнаружена случайно, или у больного отмечается слабо выраженная симптоматическая картина, желательна выжидательная тактика, сопровождающаяся регулярным контролем размеров опухоли и наблюдением динамики.
Классификация кохлеарного неврита слухового нерва
Кохлеарный неврит — это самая распространенная причина, по которой у человека снижается способность к восприятию звука. Заболевание слухового нерва может поражать одну сторону, но иногда снижение слуха проявляется на обеих сторонах. Согласно этому, разделяют:
- односторонний неврит;
- двусторонний неврит.
Другая классификация заболевания касается степени клинического развития кохлеарного неврита. Она показывает, как давно протекает дисфункция нерва и насколько сильно он поражен. Таким образом, выделяют следующие три формы кохлеарного неврита:
- Острый кохлеарный неврит. Период протекания заболевания на этом этапе составляет до четырех недель. Если обратиться к врачу на этом этапе заболевания, то вероятность полного восстановления слуха — 70-90%.
- Подострая нейросенсорная тугоухость. Этот этап диагностируется, если поражение нерва длится от одного до трех месяцев. Лечение здесь также применяется, вероятность выздоровления составляет около 30-70%.
- Хроническая нейросенсорная тугоухость, которая протекает от 3-х месяцев, слабо поддающаяся лечению.
Различают типы кохлеарного неврита и согласно тому, какой характер и уровень поражения диагностируется врачом. Поскольку заболевание имеет нейросенсорный характер, то и дисфункция нерва может иметь разное происхождение:
- периферический кохлеарный неврит — причины нарушения звуковосприятия во внутреннем ухе;
- центральная нейросенсорная тугоухость — причины нарушения слуха вызваны дисфункцией соответствующих структур в головном мозге.
По степени развития заболевания выделяют четыре этапа кохлеарного неврита:
- Легкая (I) степень, когда порог восприятия звука составляет 26-40 дБ;
- Умеренная (II) степень, слуховая граница здесь достигает 41-55 дБ;
- Умеренно тяжелая (III) степень, порог восприятия звука 56-70 дБ;
- Тяжелая (IV) степень, когда слуховая граница составляет 71-90 дБ.
Если же звуковое восприятие практически полностью нарушено, и пациент не в состоянии слышать какие-либо звуки, врач диагностирует полную глухоту.
По вероятным результатам лечения, характеру протекания и симптоматике, кохлеарный неврит классифицируют на:
- обратимый;
- прогрессирующий;
- стабильный.
Кроме того, различают кохлеарный неврит по причине возникновения болезни.
- Врожденная нейросенсорная тугоухость, которая проявляется с детства.
- Приобретенный кохлеарный неврит, причиной для появления которого может быть множество вещей. Согласно этому, приобретенную нейросенсорную тугоухость также рассматривают, как:
- ишемическую;
- лучевую;
- профессиональную;
- посттравматическую;
- аллергическую.
Если кохлеарный неврит возникает до того, как человек научится говорить, то такой тип болезни называется прелингвальным. Если же он появляется после, тогда такой неврит классифицируется как постлингвальный.
Причин для возникновения кохлеарного неврита может быть множество, и для врожденного и приобретенного нарушения слуха они разнятся.
Что мы знаем про функциональную диагностику?
Есть расхожее выражение, что наука не стоит на месте. Несомненно, в полной мере это относится и к медицине.
Развитие средств массовой информации, и в особенности интернета, позволяет при необходимости получить огромное количество информации по интересующему вопросу в кратчайшие сроки. Все наверняка знают, или по крайней мере слышали, про () или (мультиспиральную ), про УЗИ, рентгенографию, . Но что Вы слышали про так называемую функциональную диагностику?
Все перечисленные выше методики — УЗИ, МРТ, , рентгенография — это методы визуализации. То есть различные способы заглянуть внутрь пациента, не прибегая к хирургическому вмешательству. Результатом этих исследований будет являться картинка, изображение, в том или ином роде, какой-либо части Вашего организма.
А ведь такая картинка далеко не всегда может показать, как функционирует орган в определенный момент времени.
К примеру. — это набор изображений (срезов) вещества головного мозга. На этом изображении можно увидеть изменения, например, очаги инсульта или опухоль. Однако, картинка остается картинкой. Мы видим мозг, но его изображению не можем сказать, как именно функционируют отдельные его части. Особенно актуально это становится в случае, когда клиника поражения головного мозга есть, а изменений на «фотографии» мозга — нет.
Тоже будет касаться и других методов, и других органов.
Так что такое функциональная диагностика? Ответ становится очевиден — это исследования, позволяющие оценить функционирование различных органов и систем.
С одним из таких методов Вы несомненно знакомы лично — это электрокардиография (). При помощи ЭКГ можно оценить электрическую активность сердца, которая будет изменяться при различных патологических процессах. А еще есть суточное мониторирование ЭКГ (его так же называют холтеровским мониторированием). Ведь ЭКГ записывается в течение нескольких секунд и если заболевание проявляет себя время от времени, хотя бы и только во сне, то зафиксировать изменения на обычной ЭКГ нет никакой вероятности. Запись ЭКГ в течение суток во много раз увеличивает шансы на успешный поиск патологии.
Но вернемся к нервной системе. Тут тоже есть метод, про который Вы наверняка слышали, а если получали водительские права или лицензию на оружие, то и испытали когда-то на себе. Электроэнцефалография (ЭЭГ). Регистрация электрической активности головного мозга. Наиболее частая причина назначения — исключение или подтверждение эпилепсии.
Собственно на этих двух последних строках знания о исследовании функционирования нервной системы заканчивается у подавляющего большинства пациентов и, к огромному сожалению, у многих врачей.
В течение десятилетий существуют зарекомендовавшие себя, проверенные инструментальные методы диагностики — электронейромиография и исследование вызванных потенциалов головного мозга. Для многих специалистов, не только в России, но и «на Западе», эти диагностические процедуры ассоциируются только с несколькими относительно редкими заболеваниями. И очень зря.
Операции
На протяжении многих лет широко применяли энуклеацию опухоли, при к-рой оставляли часть опухоли и ее капсулу. Это было связано с большими техническими трудностями и опасностью полного удаления опухоли. После энуклеации в связи с продолжением роста опухоли наступал рецидив заболевания. В дальнейшем всеобщее признание получила операция тотального удаления невриномы преддверно-улиткового нерва, разработанная Y. Денди в начале 20-х гг.
При тотальном удалении невриномы производят одностороннюю трепанацию чешуи затылочной кости (затылочная чешуя, Т.) на стороне поражения. Крестообразно рассекают твердую оболочку головного мозга и обнаруживают опухоль. При больших невриномах резецируют часть мозжечка над опухолью и выделяют ее капсулу. Затем энуклеируют опухоль, выделяют и полностью удаляют ее капсулу. При опухолях больших размеров очень трудно сохранить лицевой нерв, который обычно растянут и интимно связан с опухолью. Если лицевой нерв не удается сохранить, после операции развивается односторонний паралич мышц лица. В таких случаях для коррекции косметического дефекта производят пластику лицевого нерва, соединяя его с подъязычным или отходящим от него верхним корешком шейной петли. Применение микрохирургической техники (см. Микрохирургия) позволило звачительно улучшить результаты тотального удаления неврином — снизить послеоперационную летальность до 3—5% и сохранить лицевой нерв у 60—70% оперированных больных.
При тяжелом течении не поддающейся консервативной терапии болезни Меньера производят операцию на задней черепной ямке; при этом рассекают преддверную часть Преддверно-улиткового нерва или разрушают рецепторные окончания в лабиринте. Операцию пересечения преддверной части П.-у. н. широко применяли в 20-х гг. Затем эта операция была оставлена и в начале 70-х гг. опять получила довольно широкое распространение, что связано с развитием микрохирургической техники, повышением эффективности вмешательства и уменьшением числа послеоперационных осложнений.
Библиография: Благовещенская Н. С. Клиническая отоневрология при поражениях головного мозга, М., 1976, библиогр.; Винников Я. А. и Титова K. К. Кортиев орган, Гистофизиология и гистохимия, М.— Л., 1961, библиогр.; Винников Я. А. и др. Развитие вестибулярного аппарата в условиях невесомости Арх. анат., гистол, и эмбриол., т. 70, в. 1, с. И, 1976; Егоров Б. Г. Невриномы VIII нерва, М., 1949; 3 лот- ник Э. И. и Склют И. А. Невриномы слухового нерва, Минск, 1970; Солдатов И. Б., Сущева Г. П. и Храппо Н. С. Вестибулярная дисфункция, М., 1980; Тугоухость, под ред. Н. А. Преображенского, М., 1978, библиогр.; Циммерман Г. С. Ухо и мозг, М., 1974; Aubry М. et Piаlоux P. Maladies de l’oreille interne et oto-neurologie, P., 1957; Clara M. Das Nervensystem des Menschen, Lpz., 1959; Dix M. R. a. Hallpike С. S. The pathology, symptomatology and diagnosis of certain common disorders of the vestibular system, Ann. Otol. (St Louis), v. 61, p. 987, 1952; Hals-Nasen-Ohrenheilkunde in Praxis und Klinik, hrsg. v. J. Berendes u. a., Bd 5—6, Stuttgart, 1979 — 1980.
Причины неврита слухового нерва
Инфекционные заболевания
- Грипп — респираторное заболевание, вызванное вирусом гриппа. После внедрения в слизистую оболочку дыхательных путей возбудитель разносится с током крови по всему организму, поражая разные органы, в том числе и слуховой нерв.
- Острые респираторные инфекции, вызванные аденовирусом, вирусом парагриппа, респираторно-синцитиальным вирусом и пр. Эти инфекции известны в качестве обычной простуды. Они редко осложняются невритом слухового нерва, чаще это происходит у маленьких детей или ослабленных пожилых людей.
- Менингит — тяжелое заболевание, при котором развивается воспаление мозговой оболочки. Оно может быть вызвано бактериями и вирусами и способно распространяться на слуховой нерв, который проходит в полости черепа.
- Эпидемическпий паротит, или «свинка» — вирусная инфекция, которая поражает околоушные слюнные железы.
- Краснуха — вирусная инфекция. Попадая в кровь, вирус оказывает сильное токсичное воздействие на нервную систему.
Токсический неврит слухового нерва
- Лекарства. Наиболее выраженным токсическим влиянием на слуховой нерв обладают антибиотики (неомицин, канамицин, мономицин, стрептомицин), лекарства для лечения злокачественных опухолей (цисплатин), хинин, ацетилсалициловая кислота (аспирин) и ее производные. Наиболее сильно ототоксичность (токсичность в отношении слухового нерва) проявляется у детей.
- Вредные вещества на производстве: соли свинца, ртути и других тяжелых металлов, фосфор, мышьяк, продукты переработки нефти, бензин. Вещества, которые приводят при длительном воздействии на организм к снижению слуха и воспалительным процессам в слуховом нерве, встречаются практически на каждом промышленном предприятии.
- Алкоголь и никотин также токсичны для слухового нерва, особенно при злоупотреблении ими.
Травма головы
- нарушение кровообращения;
- отек, который выражен в зависимости от тяжести травмы;
- точечные микроскопические кровоизлияния из капилляров или более массивные — из мозговых артерий.
инфекцией
Профессиональные вредности
- Постоянное пребывание в условиях повышенной шумности: работа в цехах, де установлены прессы и другое оборудование, издающее сильный шум. Обычно неврит слухового нерва, а затем тугоухость в этих случаях развиваются постепенно, с течением времени, при постоянном регулярном действии шума.
- Акустическая травма — острое воздействие на ухо громкого звука. Это короткий громкий звук, который приводит к сильному повышению давления в ухе и травме. В роли травмирующего агента может выступать выстрел, свисток и пр.
- Действие на организм вибрации. Неврит слухового нерва и снижение слуха при этом являются проявлениями вибрационной болезни. Ее другие симптомы: повышенная утомляемость, головные боли и головокружения, нарушение кровообращения в кистях и стопах (побледнение, похолодание, боли, покалывания и иные неприятные ощущения).
Возрастные изменения в организме
- Артериальной гипертонией, гипертонической болезнью. Нарушение кровообращения во всех органах и системах — типичное осложнение повышенного кровяного давления. Когда к слуховому нерву перестает поступать достаточное количество крови, развивается его воспаление.
- Нарушение кровообращения в артериях головного мозга. Чаще всего бывает вызвано атеросклерозом и тромбозом мозговых сосудов в результате их возрастных изменений.
- Возрастные изменения слухового аппарата — чаще возникает в возрасте 60 – 70 лет и является естественным явлением старения организма.
- Последствия перенесенного инсульта.
Лечение кохлеарного неврита
Если появились первые проявления заболевания, то с лечением нейросенсорной тугоухости нельзя медлить, ибо от этого зависит, восстановится ли слух у больного. Специалисты предупреждают: чем раньше начат процесс лечения, тем большая вероятность вернуть слух пациенту. В первую очередь это касается тех пациентов, у которых развилась внезапная и острая форма заболевания. Лечение осуществляется только в условиях стационарного ЛОР-отделения.
Какое же осуществляется лечение?
- Если заболевание носит инфекционный характер, то назначаются антибактериальный и противовирусные препараты.
- Если токсическая форма, то для начала требуется выведение из организма токсического вещества.
- Если заболевание носит врожденный характер или слух был утрачен при приобретенной форме, то применение лекарственных препаратов не принесет результата. В данном случае необходимы слуховые аппараты, слухопротезирование.
- Если начинается снижение слуха с двух сторон ниже 40 Дб, то больной испытывает социальный дискомфорт, уменьшается его речевое общение. Поэтому данное состояние — прямое показание к слухопротезированию.
- Цель оперативного вмешательства данной патологии — проведение кохлеарной имплантации, устранение гематомы, опухоли головного мозга, а также операция проводится тогда, когда больной страдает от сильного головокружения, шума в ушах, который не прекращается.
Лечение кохлеарного неврита является задачей повышенной сложности даже для лор-специалиста с большим опытом работы. Именно поэтому заниматься самолечением недопустимо. Когда больной начинает применять средства народной медицины при данном заболевании, он теряет время, а процесс становится необратимым.
В медицинском центре «Клиника К+31» работают высококвалифицированные ЛОР-специалисты, которые окажут профессиональную помощь пациентам с патологией «кохлеарный неврит».
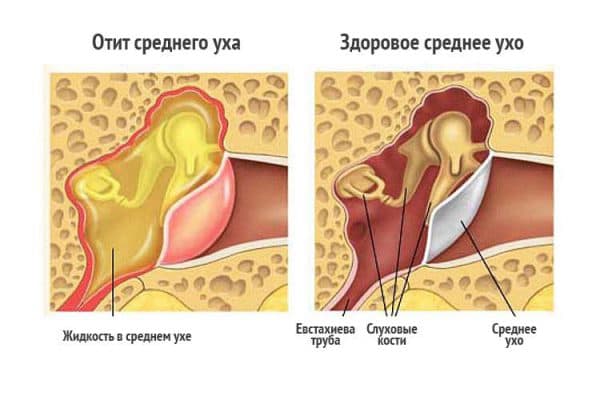
Диагностика
Рутинный осмотр наружного уха и барабанной перепонки не выявляет каких-либо изменений. Для установления диагноза болезни Меньера необходимо комплексное обследование внутреннего уха. Для этого проводят пробы с камертонами, исследование порогов слуха с помощью снятия аудиограммы, вестибулярные пробы, рентгенологическое исследование височных костей, КТ и МРТ головы, ультразвуковая доплерография магистральных сосудов головы и шеи. Необходимы консультации невролога, отоневролога, отохирурга, окулиста, терапевта, эндокринолога.
Но, как уже было сказано, на начальной стадии заболевания вне приступа все показатели могут быть в пределах нормы, а клинические симптомы напоминают таковые при других заболеваниях. Для установления точного диагноза необходимо выявить и подтвердить водянку лабиринта. В настоящее время существует два достоверных способа диагностики гидропса лабиринта – это электрокохлеография и дегидратационные пробы.
Методика дегидратационных проб. Первоначально проводят исследование слуха – аудиограмму. Затем пациент принимает внутрь раствор глицерола с лимонным соком. Количество глицерола высчитывается, исходя из массы тела пациента. Затем вновь снимают аудиограмму через 1, 2, 3, 24 и 48 часов после приема раствора. Пробу считают положительной, если через 2-3 часа слух улучшается на 5 дБ по всему диапазону частот или на 10 дБ на трех из исследуемых частот, и улучшается разборчивость речи не менее, чем на 12% от исходного. Проба считается отрицательной, если через 2-3 часа слух снижается и ухудшается разборчивость речи. Другие варианты расцениваются как сомнительные.
Методика электрокохлеографии.
Электрокохлеография – это регистрация электрической активности улитки и слухового нерва после звукового раздражителя. В исследуемое ухо подается звук типа щелчков с заданным интервалом, датчик аппарата усиливает амплитуду электрического сигнала, возникающего в волосковых звуковоспринимающих клетках улитки, в результате появляется график, напоминающий ЭКГ. Водянка лабиринта имеет определенные признаки на этом графике.
Симптоматическая картина
Характерными симптомами являются приступы вегеталии. Они возникают в ухе, околоушной области или впереди отверстия слухового прохода со стороны пораженной области. Боль имеет интенсивный или жгучий характер. Отдает в шею, затылок, нижнюю челюсть и надплечье. В связи с механизмом иррадиации боли, она распространяется на верхнюю часть грудного отдела и руку с больной стороны. Длительность приступа составляет от несколько минут до часа и более.
Изредка пароксизм сопровождается щелчками или заложенностью в ухе. Их вызывают рефлекторные мышечные спазмы слуховой трубы. Также во время приступа отмечается гиперсаливация, тогда как в покое усиленного слюноотделения не происходит.
Спровоцировать возникновение невралгии могут:
- Переохлаждение;
- Употребление горячей пищи и напитков;
- Высокая физическая нагрузка;
- Психоэмоциональное перенапряжение.
Поскольку вегетативная нервная система зависит от таких внешних факторов, как перепады температуры, смена суточных режимов, барометрическое давление и т.д., вегеталия имеет ритмичный характер. Она возникает чаще всего ночью и вечером. Весной и осенью невралгия может обостряться.
Слуховая функция в период заболевания сохраняется неизменной.
Елена 40 лет. г. Москва.
Диагноз — неврит слухового нерва. Пришла на курс с сильным шумом в голове, правое ухо не слышит шепот, левое до 3-х шагов слышит слова шепотом. Снижение слуха началось в 1995 году после отита и в результате аварии в 1998 году.
На первом дне курса — мотивация для восстановления слуха поставлена — значительные цели. На занятиях эмоциональное состояние спокойное. Интерес к преподавателю, группе, методике. Физическое состояние бодрое. После упражнений на расслабление, после массажа точек, отвечающих за слух появились слезы вспомнилась ситуация травмирующих детских ситуаций, которые в дальнейшем повлияли на снижение слуха. К концу занятий удалось уравновесить эмоциональное состояние самостоятельно, в теле появилась легкость. В конце занятий, после проведенных упражнений, повторная проверка слуха показала улучшение результата. Правое ухо-шепот 4 шага, левое ухо — 3 шага.
Второй день — дома в дневнике написала детские воспоминания, систематизировала внешние факторы под воздействием которых произошло снижение слуха. Тело не успело восстановиться после разбора полетов, поэтому на занятиях настроение пошло в минус. В теле ощущалась тяжесть и сопротивление. Закрылась от окружающего мира.
Третий день — закончила прописывать причины снижения слуха и детские психотравмы. На лице появилась улыбка, на душе спокойствие, радость и легкость в теле. Отметила снижение громкости телевизора с 17 единиц до 14 единиц. Радовалась результату. На занятиях напряглась, когда преподаватель говорил о моих ошибках.
Причина снижение слуха тянется из детства — отказ слышать грубые, резкие слова. Напряжение перешло в благодарность. Великолепное ощущение радости, легкости. Удивительные открытия в себе во время релаксирующих упражнений. В метро слушала речь окружающих людей и радовалась что слышу. Разговаривала в магазинах с продавцами и покупателями и слышу, радуюсь.
Четвертый день с утра настроение спокойное, бодрое. На суставной гимнастике в теле легкость, удовольствие от работы. Релаксирующие упражнения делались легко, ощущения приятные. Продолжаю слушать речь, разговоры людей в метро, тренирую слух при посторонних звуках (шум поезда, открываются двери и другие). Разговариваю с незнакомыми людьми на улице. Продолжаю слушать телевизор уже на сниженной громкости.
Пятый день — заметила, когда я слушаю людей в метро, из головы уходят все мысли и голова становилась легкой и свободной. Довольна результатом. На занятиях нравится работать через рисунок с причинами снижения слуха. Круто!!! Радовалась от души успехам в нашей группе. При работе с причинами снижения слуха появилась, выявилась обида и боль на грубые слова в мой адрес. Поплакала — стало легче. Похвалила себя за проделанную работу.
Шестой день утра настроение сказочное. На занятиях работали над темой как научиться уравновешивать себя в стрессовых ситуациях. Огромная благодарность преподавателю за его работу. Сегодня проверили слух — правое ухо шепот 8 шагов, левое шепот 10 шагов. Грандиозный успех! Я Солнышко, умница. В метро долго общалась с женщиной, спокойно слушала, без страха и сопротивления, с огромным интересом! Отлично! Стала тише разговаривать.
Девятый день — утром настроение отличное, волны тепла гуляют по телу т. к. вчера отпустила все обиды и боли. На занятиях настроение отличное — радовалась своим результатам и результатам у людей в группе. Они большие молодцы, крутая работа. Суставная гимнастика легко весело, в теле приятные ощущения, удовольствие от работы. Я восхищаюсь собой и полученными результатами.
Лечение Невриномы слухового нерва:
Методы диагностики
Очень часто больные приходят за помощью к отоларингологу или стоматологу, а уже доктора этой специальности направляют их к неврологу. Для постановки диагноза невролог собирает анамнез, пальпирует точки Рише и склеротомные точки нижнечелюстного, ушно-височного и подбородочного нерва. При пальпации отмечается резкая боль. Подтверждает невралгию гипералгезия околоушной области. Для уточнения диагностики могут провести лидокаиновую или новокаиновую блокаду.
Очень важно правильно определить этиологию болезни. Для этого необходим:
- Осмотр стоматолога;
- Аудиометрия;
- УЗИ околоушной слюнной железы;
- Риноскопия;
- Отоскопия;
- Рентгенография околоносовых пазух.
- Фарингоскопия.
В некоторых случаях может потребоваться консультация гастроэнтеролога, уролога, эндокринолога, а также гастроскопия, УЗИ почек или брюшной полости, анализ на гормоны щитовидной железы.
Отличать невралгию следует от отита, кист и камней околоушной железы, опухолей, паротита и евстахиита.
Причины и виды нистагма
Физиологический нистагм может вызываться быстро движущимися перед глазами предметами; раздражением лабиринта (гальваническим током, холодом, теплом, вращением тела вокруг горизонтальной оси); быстрой утомляемостью глазных мышц.
Физиологический нистагм глаз является нормальным явлением и выполняет функцию сохранения зрения.
Патологический нистагм обусловливается действием центральных и местных факторов. К местным относят приобретенное или врожденное нарушение зрения, связанное с атрофией зрительного нерва, дистрофией сетчатки, альбинизмом, помутнением оптических сред, приводящих к нарушению зрительной фиксации. Центральными факторами развития нистагма выступают поражения мозжечка, гипофиза, продолговатого мозга, моста мозга, заболевания внутреннего уха, отравления наркотическими веществами и лекарственными препаратами.
По механизму развития выделяется несколько видов нистагма, из которых более значимыми в клинической практике являются вестибулярный и оптокинетический.
Вестибулярный нистагм глаз связан с раздражением вестибулярного анализатора, а оптокинетический – оптического аппарата глаза.
Вестибулярный нистагм может вызываться искусственно или возникать спонтанно.
Спонтанный нистагм – это симптом наличия патологических процессов в головном мозге или в лабиринте внутреннего уха.
Нистагм может быть вертикальным, горизонтальным, диагональным, вращательным и конвергирующим. По направлению нистагма можно сделать вывод о характере центральных нарушений. Горизонтальный нистагм говорит о поражении средних отделов ромбовидной ямки, лабиринта; конвергирующий указывает на поражение среднего мозга; диагональный и вертикальный – на поражение верхних отделов ромбовидной ямки; вращательный нистагм – нижних.
Амплитуда движений глаз говорит о степени нарушений, произошедших в вестибулярном анализаторе. Преобладание горизонтального нистагма является свидетельством одностороннего поражения лабиринта или центральной нервной системы (тромбоз лабиринтной артерии, односторонний гнойный лабиринтит, опухоль преддверно-улиткового нерва, трещина пирамиды височной кости).
Если спонтанный нистагм преобладает в одном глазу, то это говорит о поражении ствола мозга, отводящего или глазодвигательного нерва, заднего продольного пучка. Удлинение медленной фазы спонтанного вестибулярного нистагма, которое сочетается с плавающими движениями глаз, является симптомом тяжелого поражения области мозгового ствола (острый период инсульта, травматические кровоизлияния в головной мозг, острая стадия менингоэнцефалита, опухоль головного мозга с резким повышением внутричерепного давления).
Искусственный нистагм можно наблюдать у здоровых людей. Выделяют искусственно вызванный нистагм калорический, прессорный, вращательный, послевращательный.
Калорический наблюдается при охлаждении и согревании области лабиринта. В норме он проявляется через 25-30 с.
Вращательный и послевращательный виды нистагма возникают при вращении в кресле Барани. В норме послевращательный нистагм появляется сразу же после вращения, его длительность составляет 20-30 с.
Прессорный нистагм вызывается надавливанием на козелок ушной раковины.
По характеру движений нистагм может быть:
- Маятникообразным (равная амплитуда колебаний);
- Толчкообразным (разная амплитуда колебаний);
- Смешанным (проявляются и маятникообразные, и толчкообразные движения).
Выделяют также латентный нистагм глаз, который обусловливается инфантильной эзотропией и характеризуется такими признаками, как:
- Отсутствие нистагма при открытых глазах;
- Горизонтальный нистагм при приоткрывании одного глаза;
- Увеличение амплитуды нистагма при прикрытии одного глаза.
Выделяют и другие виды нистагма:
- Врожденный (по причине недоразвития вестибулярной системы);
- Профессиональный (дрожательный нистагм у шахтеров);
- Произвольный (у лиц, которые могут воздействовать на мышцы, не поддающиеся произвольному сокращению);
- Установочный и фиксационный (при крайнем отведении взгляда, при утомлении глазных мышц).