Надпочечниковая недостаточность: симптомы и лечение
Содержание:
Симптомы заболевания надпочечников
Клиническая картина заболеваний надпочечников очень разнородна и зависит от конкретных патологических сдвигов в данном органе.
При усиленной стимуляции головным мозгом синтеза гормонов надпочечника, развивается синдром Иценко-Кушинга. Это проявляется ожирением верхней половины туловища, атрофией мышц, повышением артериального давления и др.
При низкой активности надпочечников, когда гипофиз не в силе стимулировать их работу, развивается болезнь Аддисона (хроническая недостаточность коры надпочечников). В этом случае появляется быстрая физическая и умственная усталость, особый, золотисто-коричневый цвет кожи, снижение аппетита, потеря массы тела, наличие тошноты и рвоты.
Особое место занимают опухоли надпочечника, которые появляются как в корковом, так и в мозговом слое. В первом случае наиболее распространенной является опухоль из клеток, продуцирующих альдостерон. В результате возникает гиперальдостеронизм, что выражается в повышенном артериальном давлении, появлении отеков, мышечной слабости и судорог.
Одна из самых известных и коварных опухолей мозгового слоя надпочечников – феохромоцитома. Именно это заболевание чаще всего является причиной катехоламинового криза, когда в кровь выбрасывается большое количество адреналина и других биогенных аминов.
Симптомы феохромоцитомы:
- артериальная гипертензия,
- которая трудно поддается лечению,
- сердцебиение,
- головные боли с тошнотой и рвотой,
- потливость,
- слабость,
- потеря массы тела.
В момент кризов выше перечисленные симптомы ярко выражены и развиваются стремительно. Артериальное давление повышается до 220/120 мм. рт. ст., появляется бледность, усиливается потоотделение, расширяются зрачки и повышается температура тела. Иногда такой криз купируется самостоятельно, а иногда требует экстренной помощи.
Надпочечниковая недостаточность — причины
Болезнь Аддисона является результатом серьезного повреждения коры надпочечников, которая окружает надпочечники. Повреждение обычно происходит вследствие аутоиммунной реакции. Именно здесь иммунная система организма ошибочно атакует собственные здоровые ткани. Это является причиной примерно 8-9 из 10 случаев болезни Аддисона.
До сих пор неясно, что вызывает аутоиммунную реакцию, но чаще она развивается после операции или любого серьезного стресса. Болезнь Аддисона также может встречаться у пациентов с ВИЧ из-за неблагоприятного воздействия лекарственных средств, вторичного рака или приобретенных инфекций.
В некоторых случаях инфекция может спровоцировать болезнь Аддисона. Например, туберкулез является распространенной причиной данного заболевания в некоторых странах.
Вторичная надпочечниковая недостаточность может быть обусловлена:
- аутоиммунными реакциями
- опухолью или инфекцией
- операцией на гипофиз
- травмой головного мозга
- генетикой
Большинство случаев третичной надпочечниковой недостаточности развивается после того, как пациент внезапно прекращает длительный курс применения кортикостероидов. Это происходит потому, что кортикостероиды повышают уровень кортизола в организме. Длительное использование приводит к тому, что гипоталамус вырабатывает меньше кортикотропин-рилизинг-гормона. После прекращения приема кортикостероидов гипоталамусу требуется время, чтобы снова начать вырабатывать достаточное количество этого гормона.
УЗ-диагностика в «МедикСити»
Ультразвуковая диагностика относится к наиболее информативным и доступным методам исследования здоровья пациентов. В некоторых областях (например, в акушерстве), УЗ исследование является основным средством диагностической визуализации.
Помимо обследования беременных пациенток, эта методика уникальна для проведения диагностики некоторых органов и систем, например, кровеносных сосудов (триплексное исследование сосудов), сердца (эхокардиография) и т.д.
УЗИ безболезненно, не оказывает вредного воздействия на организм и не требует значительных материальных затрат. Немаловажным является и тот факт, что процедура не продолжительна по времени и не утомительна для пациентов, при этом дает качественную и полную информацию о состоянии обследуемого отдела организма.
Преимущества УЗ-диагностики:
- возможность изучения большинства органов и систем;
- доступность и быстрота исследования;
- отсутствие противопоказаний;
- высокая информативность;
- безопасность, неинвазивность;
- возможность неоднократного повторения процедур для уточнения диагноза, мониторинга течения заболевания, отслеживания динамики лечения;
- возможность проведения скрининговых обследований для профилактики и раннего обнаружения патологии и т.д.
В клинике «МедикСити» проводятся следующие УЗ исследования:
- Эхокардиография с доплеровским анализом;
- Исследование органов брюшной полости;
- УЗИ мочеполовой системы у мужчин;
- УЗИ органов мошонки;
- УЗИ предстательной железы;
- УЗИ в гинекологии;
- УЗИ плода;
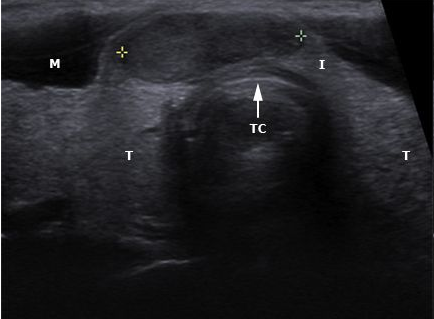
- Исследование щитовидной железы;
- Исследование молочных желёз;
- УЗИ вен;
- УЗИ периферической нервной системы;
- Эластография;
- Исследование плевральных полостей;
- УЗИ поверхностных органов и структур (мягких тканей, лимфатических узлов, слюнных желез, щитовидной железы, молочных желез, мошонки);
- УЗИ мочевыводящей системы (почек, надпочечников, мочевого пузыря с определением остаточной мочи);
- УЗИ плода;
- УЗИ органов малого таза мужчин и женщин, в т.ч. трансректальное и трансвагинальное;
- Ультразвуковая триплексная допплерография сосудов головы и шеи, внутренних органов, конечностей;
- Ультразвуковая диагностика суставов, позвоночника.
Особенности подготовки к УЗИ
При анализе результатов УЗ-диагностики обязательно учитываются анамнез пациента и клиническая картина болезни. Поэтому, если у пациента имеются при себе данные предыдущих сканирований, рекомендуется взять их с собой.
Как правило, специальной подготовки ультразвуковая диагностика не подразумевает. Так, для изучения состояния сердца, почек, глаз, головного мозга, молочных желез, щитовидной и слюнных желез, а также для обследования беременных (УЗИ плода) специальной подготовки не требуется.
Однако существует ряд исследований, к которым готовиться необходимо:
Подготовка к УЗ исследованию брюшной полости предполагает предварительное тщательное очищение кишечника с помощью клизмы или специальных препаратов. Также пациент должен прийти на процедуру натощак (не пить, не есть и не курить!).
Подготовка к ультразвуковому исследованию предстательной железы у мужчин методом трУЗИ также подразумевает использование очистительной клизмы. То же касается и трансректального УЗ-обследования органов малого таза у пациентов обоего пола. На УЗ-диагностику малого таза следует приходить, заранее выпив 1,5-2 л воды, чтобы мочевой пузырь был полным. Подготовка к УЗИ исследованию мочеполовой системы для женщин и мужчин заключается в тщательной гигиене соответствующих органов.
Как проходит ультразвуковое исследование
Пациент во время обследования находится в положении лежа, сидя или стоя, в зависимости от того, какие органы подлежат изучению.
Для обеспечения хорошего контакта с датчиком на кожу исследуемой зоны тела наносят проводящий ультразвук гель на водной основе.
Водя датчиком по коже пациента, врач меняет положение датчика и при необходимости усиливает или ослабляет надавливание, чтобы получить наиболее полную информацию о состоянии органов.
По завершении диагностики врач отпускает пациента и приступает к анализу данных. Далее он составляет свое экспертное заключение.
В среднем, ожидание результатов диагностики составляет 30 минут.
Диагностика надпочечниковой недостаточности
Прежде чем поставить тот или иной диагноз, пациенту нужно пройти определенный ряд обследований и анализов. Но есть одно «но». Больных, которые имеют явно выраженные симптомы острой (кризисной) надпочечниковой недостаточности, следует незамедлительно начать лечить, даже не дожидаясь результатов анализов. Тянуть время в таком случае ни при каких обстоятельствах нельзя, ведь на кону стоит жизнь человека. При возможности и при имеющемся времени можно достаточно быстро сделать тест стимуляции АКТГ, но есть случаи, когда все обследования нужно перенести до пресечения основных симптомов.
У больного при случайной пробе обнаруживается зачастую малое содержание в плазме кортизола. Даже если уровень кортизола будет в пределах нормы — это слишком мало для пациента с кризом надпочечниковой недостаточностью.
Все виды диагностики важны – от осмотра до УЗИ
Диагностический комплекс исследования патологии надпочечников должен включать: клинический осмотр, лабораторные (клинические, биохимические, гормональные), инструментальные и патоморфологические методы обследования. Клинический осмотр и опрос пациентов проводят для выявления признаков, характерных для различных симптомокомплексов надпочечниковой патологии. В лабораторной диагностике для выявления патологии надпочечников наиболее часто определяют уровни адренокортикотропного гормона, кортизола, альдостерона, дегидроэпиандростерона-сульфата (ДЭА-сульфата), активность ренина и ангиотензина плазмы крови, суточную экскрецию адреналина, норадреналина и ванилилминдальной кислоты в моче.
С целью топической диагностики используют с цветным доплеровским сканированием, компьютерную рентгеновскую томографию (), (), в сложных случаях с целью дифференциальной диагностики – ангиографию или селективную флебографию с раздельным забором крови. В ряде случаев для верификации морфологической структуры образований надпочечников проводится аспирационная пункция тонкой иглой под контролем УЗИ или КТ с цитологическим исследованием.
УЗИ почек
Стоимость: 2 700 руб.
Подробнее
Лечение
Цели лечения
- Устранение симптомов;
- предупреждение развития осложнений;
- предупреждение развития адреналового криза;
- подбор оптимальной заместительной терапии;
- поддержание удовлетворительного качества жизни.
Образ жизни и вспомогательные средства
Увеличение дозировки принимаемых препаратов при серьезных стрессах (медицинские вмешательства, эмоциональное перенапряжение).
Лекарственные препараты
Заместительная гормональная терапия, то есть получение недостающих гормонов в виде препаратов, является основным методом лечения.
Лечение острой надпочечниковой недостаточности (адреналового криза) требует экстренной реанимационной помощи.
Восстановление и улучшение качества жизни
При корректно подобранной заместительной гормональной терапии и соблюдении рекомендаций качество жизни удовлетворительное.
Пациентам с гипокортицизмом противопоказана работа с наличием стрессовых факторов.
СОМНИТЕЛЬНЫЕ ДОБАВКИ
Часто натуропаты рекомендуют сомнительные добавки. На веб-сайте Wilson продаются надпочечниковые добавки — «оригинальные формулы доктора Wilson». «Квартет утомления надпочечников» стоит около 200 долларов США за 30-дневный курс при минимальных рекомендуемых дозах. На веб-сайте отмечается, что формула продуктов «открыта доктором James L. Wilson для людей, страдающих от усталости надпочечников», однако, сайт усеян сносками, которые приводят читателя к небольшому предупреждению: «Эта формула не была оценена Управлением по контролю за продуктами и лекарствами. Этот продукт не предназначен для диагностики, лечения, лечения или профилактики каких-либо заболеваний». Nieman говорит, что, поскольку эти добавки не регулируются или не одобряются Управлением по контролю за продуктами и лекарствами, нет никакого способа узнать, что в них, поэтому она рекомендует пациентам прекратить их принимать. Иногда пациенты принимают измельченные бычьи надпочечники, а Friedman даже видел пациентов, которым от “усталости надпочечников” давали гидрокортизон. Friedman говорит, что видит консультации пациентов, предполагающих у себя “усталость надпочечников” как возможность «оптимизировать здоровье пациента». Некоторые из проблем связаны с несбалансированным питанием, отсутствием физических упражнений и здорового сна. «Вы можете помочь своим пациентам избавиться от жалоб порекомендовав им изменить образ жизни», — говорит он. Nieman обычно отвечает пациентам на просьбу избавить их от “усталости надпочечников” так: «Я не думаю, что ваши надпочечники на самом деле работают плохо, но некоторые из ваших симптомов обратимы и я могу помочь избавиться от них». Таким образом, пациенты принимают ее точку зрения и могут отказаться от диагноза «усталость надпочечников».
Причины развития острой надпочечниковой недостаточности
Острая надпочечниковая недостаточность обычно развивается у больных, которые имеют первичную или вторичную патологию надпочечников. Подобный процесс может возникнуть при отсутствии компенсации хронической надпочечниковой недостаточности, либо в результате отмены глюкокортикоидных гормонов.
Выделяют также острейшую форму надпочечниковой недостаточности, которая, являясь результатом двустороннего кровоизлияния в надпочечники, возникшего на фоне синдрома диссеминированного внутрисосудистого свертывания, развивается обычно без предшествующей патологии надпочечников. Причиной развития острейшей формы острой надпочечниковой недостаточности могут стать патологические состояния, связанные с нарушением системы свертывания крови, воспалительные процессы сосудистых стенок, обширные хирургические операции и травмы с серьезными кровопотерями, массивные ожоги, интоксикации, асфиксия, инфекционные заболевания.
Острая гипофизарная недостаточность также приводит к острой надпочечниковой недостаточности из-за нарушения выработки и секреции гормонов, регулирующих работу коры надпочечников. Синдром, сопровождаемый двусторонним геморрагическим инфарктом надпочечников, являющийся редкой, но хорошо изученной причиной острой надпочечниковой недостаточности, вызывают септические состояния, виновниками которых являются стрептококки, менингококки, пневмококки, синегнойная палочка.
Симптоматическая картина
И для первого, и для второго типа заболевания характерна практически идентичная картина симптоматических проявлений:
- отсутствие аппетита, в результате чего масса тела может снижаться до критических отметок. Следует также отметить, что на фоне общего снижения аппетита наблюдается патологическая тяга к соленой пище;
- общая усталость и ослабление мышц, которое носит быстро прогрессирующий характер;
- снижение артериального давления, которое сопровождается потерей сознания и головокружением;
- нарушения в работе желудочно-кишечного тракта: боли в желудке, рвота, диарея или запор;
- нервно-психологические нарушения: вялость, беспричинная раздражительность, апатия, отсутствие сексуального влечения и др.;
- пигментация кожных покровов (специфический симптом первичной патологии) изначально напоминает обычный загар и появляется, прежде всего, на участках тела, которые подвержены солнечному облучению (лицо, руки, шея, ноги). Однако с развитием заболевания «загар» приобретает нездоровый цвет и появляется на скрытых участках (грудь, внешние половые органы, анус, подмышки и т.д.). Еще позже появляются пигментные пятна сине-черного цвета на слизистых оболочках (ротовая полость, влагалище).
Способы профилактики острой надпочечниковой недостаточности
Профилактические мероприятия по предупреждению развития острой надпочечниковой
недостаточности складываются из:
— ранней диагностики и грамотного лечения больных с хронической надпочечниковой недостаточностью, предполагающего их обучение с правилами изменения схемы заместительной гормональной терапии при стрессах, травмах и других нестандартных ситуациях;
— профилактическая терапия глюкокортикоидными гормонами в ситуациях повышенного риска, например, при стрессовых ситуациях или хирургических вмешательствах у больных, принимавших эти гормоны в связи с заболеваниями неэндокринной природы;
— ранняя диагностика и коррекция патологических процессов, приводящих к развитию острой надпочечниковой недостаточности.
Дозировка гормональных препаратов подбирается индивидуально врачом-эндокринологом после оценки состояния здоровья и физической активности больного.
Консультации пациентов с заболеваниями надпочечников проводят:
|
Слепцов Илья Валерьевич, |
|
|
Реброва Дина Владимировна, |
|
|
Федоров Елисей Александрович, |
|
|
Чинчук Игорь Константинович, |
— Петроградский филиал (Санкт-Петербург, Кронверкский пр., д. 31, 200 метров от станции метро «Горьковская», телефон для записи (812) 498-10-30, с 7.30 до 20.00, ежедневно);
— Приморский филиал (Санкт-Петербург, ул. Савушкина, д. 124, корп. 1, 250 метров направо от станции метро «Беговая», телефон для записи (812) 565-11-12 с 7.00 до 21.00 в будни и с 7.00 до 19.00 в выходные).
Для консультации просим привозить все имеющиеся у Вас результаты обследований.
Распространенность опухолей надпочечников
Опухоли надпочечника в последнее время встречаются все чаще – благодаря широкой доступности УЗИ и компьютерной томографии опухолевые образования надпочечника выявляются у 2-3% обследуемых. Существуют данные, согласно которым опухоль надпочечника можно найти при тщательном обследовании у 5% жителей нашей планеты.
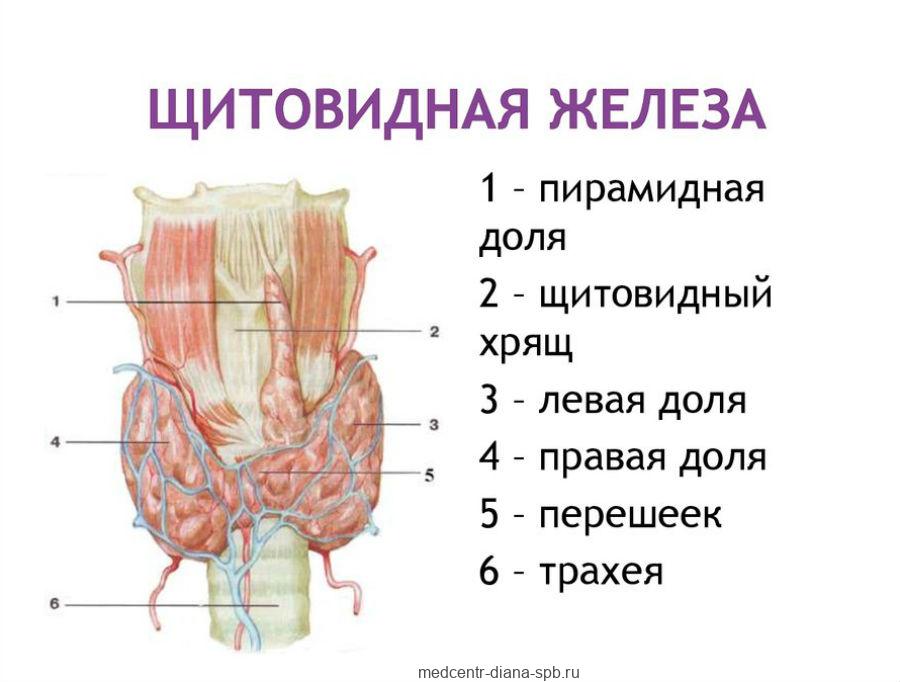
В настоящее время ситуация с диагностикой и лечением опухолей надпочечников напоминает ситуацию с диагностикой и лечением узлов щитовидной железы, создавшуюся около 10-15 лет назад. В конце XX века, вслед за широким распространением УЗИ щитовидной железы, узлы щитовидной железы стали выявляться у 20-30% жителей Земли, вслед за чем количество операций на щитовидной железе стало расти просто в геометрической прогрессии. В некоторых медицинских центрах отмечалось почти 10-кратное увеличение числа операций на щитовидной железе! Потребовалось несколько лет усилий ведущих российских специалистов, тысячи лекций для врачей, потребовались книги для пациентов, информационные сайты – и только после всей этой работы удалось объяснить врачам, что среди всех узлов щитовидной железы только 5% являются злокачественными, а все остальные – совершенно безобидные доброкачественные образования, никогда не «перерождающиеся» в рак. Сейчас ведущие специализированные центры мира оперируют только пациентов со злокачественными узлами щитовидной железы, либо с доброкачественными узлами, снижающими качество жизни пациента – т.е. работают строго по показаниям, избегая проведения операций по поводу всех остальных узлов.
Ситуация с опухолями надпочечников во многом похожа на ситуацию с узлами щитовидной железы, только для надпочечников «катализатором» увеличения числа операций явились компьютерная и магнитно-резонансная томография. Эти исследования появились позже, чем УЗИ, и проводятся они реже, поэтому и «волна» операций на надпочечниках появилась также позже.
Нередко при проведении КТ или МРТ брюшной полости врачи лучевой диагностики случайно замечают опухоль надпочечника. Для таких случайно выявленных опухолей даже придумали особое название – «инсиденталома» (от incidental – случайный)
Важно понимать, что случайно выявленная опухоль надпочечника – это ни в коем случае не повод к обязательной операции. Требуется тщательное обследование, при котором диагноз будет уточнен, и будут определены показания к операции (либо станет ясно, что показаний к операции нет).
Описание
Адренокортикотропный гормон (кортикотропин, АКТГ) — важнейший регулятор синтеза и выделения гормонов коры надпочечников.Биологическая роль АКТГ
Секреция АКТГ находится под стимулирующим контролем кортикотропин-рилизинг гормона гипоталамуса. АКТГ, в свою очередь, стимулирует продукцию кортизола корой надпочечников. АКТГ регулирует выработку глюкокортикоидных гормонов в надпочечниках, и в частности, кортизола. АКТГ, также может стимулировать синтез и других гормонов, в частности альдостерона и андрогенов (дезоксикортикостерона). АКТГ повышает чувствительность клубочковой зоны коры надпочечника к веществам, активирующим выработку альдостерона. В жировой ткани стимулирует расщепление жиров, поглощение аминокислот и глюкозы мышечной тканью, высвобождение инсулина из b-клеток поджелудочной железы, вызывая гипогликемию. АКТГ стимулирует пигментацию кожи.
Повышение уровня АКТГ наблюдаются у лиц с чрезмерно АКТГ-секретирующим гипофизом (микроаденомы гипофиза) и негипофизарными опухолями (эктопическая продукция), чаще легочного происхождения. При возникновении опухоли гипофиза (аденомы) клиническая картина болезни Иценко-Кушинга обусловлена гиперпродукцией АКТГ и развивающейся гиперплазией коры надпочечников.Уровень АКТГ при стрессе
Выделение гормона зависит от времени суток: в 6–8 часов концентрация максимальна, в 21–22 часа — минимальна. Секреция АКТГ на некоторое время опережает повышение уровня кортизола в крови. В течение дня могут наблюдаться значительные колебания концентрации гормона. Основная роль в поддержании суточного ритма секреции принадлежит внешним факторам. При резкой смене часовых поясов суточный ритм секреции АКТГ нормализуется в течение 7–10 дней. Сильная стрессовая ситуация приводит к прерыванию суточного ритма, резкому повышению кортизола в крови через 25–30 минут от начала стресса. Также на уровень АКТГ влияют: фаза менструального цикла, беременность, эмоциональное состояние, боль, повышение температуры, физическая нагрузка, хирургические вмешательства и др. Из крови АКТГ захватывается паренхиматозными органами и быстро разрушается. Время биологического полураспада АКТГ — 7–12 минут.
Следует учитывать, что секреция АКТГ подвержена суточным ритмам. Наибольшее содержание гормона в крови обнаруживается в 6 часов утра и наименьшее — в 22 часа. Это необходимо учитывать при заборе материала для анализа.
Показания:
- неадекватная нагрузка, утомляемость и синдром хронической усталости;
- дифференциальная диагностика симптоматической артериальной гипертензии;
- дифференциальная диагностика первичной и вторичной надпочечниковой недостаточности;
- подозрение на синдром Иценко-Кушинга и дифференциальная диагностика с болезнью Иценко-Кушинга;
- длительная терапия глюкокортикоидами.
Подготовка
Накануне исследования необходимо исключить физические нагрузки и спортивные тренировки. За сутки до взятия крови — исключить приём алкоголя, за 1 час до взятия крови — курение. Сдавать кровь на анализ предпочтительно рано утром, если нет особых указаний эндокринолога.
Дополнительные пробы, взятые поздно вечером, могут быть полезны при диагностике синдрома Кушинга. Для адекватной сравнительной оценки в динамике пробы крови следует брать в одни и те же периоды времени.
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
Единицы измерения: пг/мл.
Альтернативные единицы измерения: пмоль/л.
Перевод единиц: пмоль/л х 4,541 ==> пг/мл.
Референсные значения: < 46 пг/мл.Повышение уровня АКТГ:
- болезнь Аддисона;
- болезнь Иценко-Кушинга (гипофизарная гиперсекреция АКТГ);
- эктопический АКТГ-синдром;
- базофильная аденома гипофиза;
- врождённая надпочечниковая недостаточность;
- эктопический КРГ-синдром (кортико-рилизинга гормона);
- травматические и послеоперационные состояния;
- двусторонняя адреналэктомия при лечении синдрома Нельсона;
- надпочечный вирилизм;
- приём таких препаратов, как метопирон, АКТГ (инъекции), инсулин.
Снижение уровня АКТГ:
- гипофункция коры надпочечника из-за ослабления функции гипофиза (потеря на 90% функции гипофиза);
- синдром Иценко-Кушинга, вызванный опухолью коры надпочечника;
- опухоль, выделяющая кортизол;
- сдерживание выделения АКТГ опухолью вследствие применения криптогептадина;
- приём глюкокортикоидов.
Лечение гипокортицизма
Проводится заместительная терапия глюкокортикоидами — «Кортизол» 30 мг в сутки. При стрессе дозу препарата необходимо увеличивать:
- незначительный стресс (простуда, удаление зуба и др.) — 40–60 мг в сутки.
- умеренный стресс (грипп, небольшое хирургическое вмешательство) — 100 мг в сутки.
- сильный стресс (травма, большая операция) — 300 мг.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

- Кортизон (глюкокортикоид). Режим дозирования: внутрь в дозе 12,5-25 мг/сут. в один или два приема. Если доза принимается один раз, то это делается утром после завтрака.
- Преднизолон (глюкокортикостероид). Режим дозирования: внутрь в дозе 5-7,5 мг после завтрака.
- Кортинефф (минералокортикостероид). Режим дозирования: внутрь, утром после еды, от 100 мкг 3 раза в неделю до 200 мкг/сут.
ЛИТЕРАТУРА
ОСТРАЯ СПУТАННОСТЬ
СОЗНАНИЯ (общая литература)
- Plum F, Posner J В: The Diagnosis of
Stupor ai Coma, 3rd ed. Vol 19 of: Contemporary Neurolo Series. Davis, 1980. - Спутанность сознания,
вызванная лекарственными средствами - Khantzian EJ, McKenna GJ: Acute toxic
and wit drawal reactions associated with drug use and abus Ann Intern Med
1979;90:361-372. - Meador KJ: Cognitive side effects of
medicatior Neurol Clin 1998;16:141-155.
Эндокринные расстройства
- Chen НС, Marsharani U: Hashimoto’s
encephali pathy. South Med J 2000;93:504-506. - Malouf R, Brust JC: Hypoglycemia:
causes, neun logic manifestations, and outcome. Ann Neur 1985;17:421-430. - Oelkers W: Adrenal insufficiency. N
Engl J M( 1996;335:1206-1212.
Электролитные расстройства
- AdrogueHJ, MadiasNE. Hyponatremia. N Engl Med 2000;342:1581-1589.
- Bilczikian JP: Management of acute
hypercalcemi N Engl J Med 1992;326:1196-1203.
Недостаточность питания
- Charness ME, Simon RP, Creenberg DA:
Ethanol an the nervous system. N Engl J Med 1989;321:442-454. - Toh BH et al: Pernicious anemia. NEnglJMe 1997;337:1441-1448.
Недостаточность внутренних органов и систем
- Burn DJ, Bates D: Neurology and the
kidney. Neurol Neurosurg Psychiat 1998;65:810-821. - Patchell RA: Neurological
complications of orga transplantation. Ann Neurol 1994;36:688-703. - Riordan SM, Williams R: Treatment of
hepati
Цереброваскулярные
заболевания
- Levi M, ten Cate, H: Disseminated
intravascular coagulation. N Engl J Med 1999;341:586-592. - Mills JA: Systemic lupus
erythematosus. N Engl J Med 1994;330:1871-1879. - Raife TJ, Montgomery RR: von
Willebrand factor and thrombotic thrombocytopenic purpura. - Curr Opin Hematol 2000;7:278-283.
- Schievink WI: Intracranial aneurysms.
N Engl J Med 1997;336:28-40. - Vaughan CJ, Delanty N: Hypertensive
mergencies. Lancet 2000;356:411-417.