Аутогемотерапия
Содержание:
Проведение манипуляции
- Попросить пациента освободить место для предстоящей венепункции (чаще всего — локтевой сгиб, возможно — предплечье, тыльную сторону кисти).
- Под место венепункции подложить клеенчатую подушку.
- Наложить жгут выше места венепункции на 7-10 см поверх одежды или пеленки. Жгут накладывается так, чтобы сохранялась пульсация близлежащей артерии.
- Попросить пациента сжать кулак.
- Осмотреть и пропальпировать вену для венепункции.
- Место венепункции обработать салфетками с антисептиком.
- Взять в одну руку вакуумную систему, другой рукой снять защитный колпачок с иглы.
- Свободной рукой натянуть кожу ниже места венепункции на расстоянии 4-5 см, чтобы зафиксировать вену.
- Пунктировать вену под углом 10-15º, ввести иглу по ходу вены не более чем на 1/2 длины.
- Взять пробирку и вставить ее в держатель до упора.
- После того, как кровь начнет поступать в пробирку, снять или ослабить жгут.
- Попросить пациента разжать кулак.
- Набрать необходимое количество крови в пробирку.
- Извлечь пробирку из держателя, когда кровь перестанет в нее поступать.
- Аккуратно перевернуть пробирку несколько раз для перемешивания крови с наполнителем. Не встряхивать пробирку!
- Поставить пробирку в штатив.
- При необходимости присоединить к системе следующую пробирку и повторить все действия.
- Набрать нужное количество крови во все пробирки.
- Приложить стерильную салфетку с антисептиком к месту венепункции, извлечь иглу.
- Попросить пациента прижать салфетку свободной рукой.
- Поместить иглу в емкость-контейнер для острых предметов — отходов класса Б.
- Поместить держатель в другой контейнер для сбора отходов класса Б.
- Наложить поверх салфетки давящую повязку или пластырную повязку.
- Справиться о самочувствии у пациента, убедиться, что все в порядке.
- Промаркировать пробирки с отобранными образцами крови, указав фамилию и инициалы пациента.
- Использованные расходные материалы поместить в контейнеры для отходов класса А и Б.
- Сделать необходимые отметки в медицинской документации на бумажных и электронных носителях.
- Направить собранный материал с сопроводительными документами в лабораторию.
Методика взятия (сбора) мокроты и подготовка пациента:
Время взятия (сбора) мокроты: утром (8—9 ч утра), натощак.
Обычно собирают утреннюю порцию мокроты до приема пищи, полученную путем откашливания. Следует избегать попадания в образец слюны и секрета носоглотки или синусов. Мокроту собирают в чистую сухую широкогорлую склянку.
Предварительно больной должен прополоскать рот и глотку кипяченой водой и вычистить зубы. Если мокроту нельзя получить путем откашливания, то получают материал из бронхов (как для цитологического исследования, см. раздел «Цитологические исследования»).
Условия доставки и хранения. Желательно доставить в лабораторию и исследовать свежевыделенную мокроту как можно скорее, хотя для некоторых исследований (например, исследование на микобактерий туберкулеза) отсрочка не приносит большого вреда. При невозможности немедленного исследования мокроту необходимо хранить в прохладном месте, лучше — в холодильнике. Нецелесообразно собирать мокроту за большой промежуток времени (более суток), так как длительное стояние приводит к размножению бактерий и аутолизу элементов мокроты.
Как проводится исследование
Для получения данных о МСН в анализе крови осуществляется забор крови из вены. В редких случаях возможно использование капилляров пальца (сейчас практически не используется, так как отличается меньшей точностью и информативностью). Данная процедура выполняется медицинской сестрой или работником лаборатории, имеющим соответствующее образование и лицензию на осуществление этой деятельности. Её длительность составляет не более 5 минут и сопровождается незначительной болезненностью и дискомфортом в месте прокола. Однако неприятные ощущения быстро исчезают, а на месте прокола может остаться небольшой синяк. Лицам, испытывающим страх от вида крови, настоятельно рекомендуется отвернуться и не смотреть на руку до окончания процедуры. Но для предотвращения потери сознания и быстрого введения в чувство в кабинете всегда присутствует ватный диск и нашатырь. Забор крови проводится в несколько последовательных стадий:
- Наложение резинового или тканевого жгута с фиксаторами на предплечье пациента, который должен немного поработать кулаков (несколько раз сжать и разжать руку для лучшего наполнения сосудов).
- Лаборант или медсестра выбирает наиболее подходящую вену и обрабатывает кожу спиртовым тампоном.
- Введение иглы в вену, по которой кровь поступает в шприц или специальную пробирку. Зачастую, набирается не более 5 мл.
- Извлечение иглы и накладывание на место прокола ватки, смоченной в спирте.
Для предотвращения появления кровоподтёков или формирования синяков, пациента просят на несколько минут прижать предплечье к плечу. На этом процедура заканчивается и медицинский работник подписывает пробирку, после чего полученный материал размещается в анализаторе. Его использование даёт возможность в автоматическом режиме подсчитать все виды кровяных клеток, включая эритроциты. Полученные данные отправляются лечащему врачу, после чего начинается расшифровка анализа крови МСН.
Когда назначается биохимический анализ крови?
Врач может назначить биохимический анализ крови в следующих случаях:
- в целях выявления патологии. Биохимический анализ крови может помочь установить нарушения в работе того или иного органа, даже если отсутствуют проявленные симптомы. Именно поэтому врачи рекомендуют сдавать кровь на анализ биохимии два раза в год в порядке скринингового обследования. Это позволит обнаружить заболевания на ранней стадии, что значительно облегчит их последующее лечение. Выявленные изменения химического состава свидетельствуют о неблагополучной ситуации и означают необходимость медицинского вмешательства.
- Для уточнения диагноза. Результаты биохимического анализа крови позволяют уточнить картину заболевания и являются необходимым дополнением к данным осмотра и жалобам пациента.
- В порядке наблюдения за ходом лечения и течением заболевания. С этой целью анализ биохимии назначается при заболеваниях внутренних органов (почек, печени, поджелудочной железы), авитаминозах, интоксикации организма.
Нормы показателей крови в развернутом анализе
Самое пристальное внимание врачей уделяется расшифровке развернутого анализа крови и установленным нормам в рамках данного исследования. Специалист сразу видит отклонения от нормы и фиксирует это документально
Следует учитывать, что нормы развернутого общего анализа крови отличаются у женщин и мужчин.
Гемоглобин. Это составной компонент эритроцитов, который отвечает за доставку кислорода к тканям и органам. В случаях, когда по результатам диагностируется недостаток гемоглобина, ставится диагноз анемии. В этом случае происходит кислородное голодание организма.
Эритроциты. Это кровяные красные клетки, которые также отвечают за транспортировку кислорода к тканям организма. Также эритроциты отвечают за процессы окисления в организме.
Цветовой показатель. Демонстрирует насколько эритроциты насыщены гемоглобином. Снижение цветового показателя может выявляться при анемии, а повышение – в случае нехватки фолиевой кислоты, как вариант.
Лейкоциты. Это белые клетки кровяной массы, которые играют роль в формировании иммунной системы организма. Анализ также позволяет подробно изучить лейкоцитарную формулу – в отдельности рассматриваются каждый из 5 подвидов лейкоцитов, а также норма их содержания.
СОЭ. Скорость оседания эритроцитов – это важный индикатор наблюдающихся патологических отклонений в организме пациента. Данный показатель напрямую зависим от возраста человека. Также результаты анализов будут различаться у мужской и женской половины пациентов.
Общий развернутый анализ крови – это одно из наиболее популярных исследований в настоящий день. Данная диагностика позволяет с высокой вероятностью выявить ряд патологий в организме и правильно назначить дальнейшее исследование с продуманным курсом лечения.
График работы процедурного кабинета в клинике Заботливый Доктор: каждый день с 8.00 до 16.00 часов; в субботу с 9.00 до 13.00 часов.
Удачи вам и здоровья!
Расшифровка анализа крови MCH
Повышение показателя MCH
Если МСН превышает верхнюю допустимую границу, то это свидетельствует о наличие в организме патологического процесса. Диагностика основного заболевания, которое спровоцировало это изменение, проводится после выяснения причины. В большинстве случаев, подобный скачок наблюдается при гиперхромии. Это термин обозначает состояние, для которого характерно повышение гемоглобина в эритроцитах. Как правило, оно развивается при наличии у человека какого-либо вида анемии.
Показатель МСН в крови увеличивается при следующих состояниях:
- Выраженный лейкоцитоз.
- Превышение нормы по количеству жиров.
- Увеличение числа гепаринов.
- Разрушение эритроцитов, вызванное рядом болезней (малярия, отравление некоторые ядами или химикатами, гемолитическая анемия, системная красная волчанка, поражение почек, токсоплазмоз, системная склеродермия, вирусные гепатиты В и С).
Прочими этиологическими факторами, которые могут стать причиной повышения МСН, являются:
- Поражение печени (особенно гепатит и цирроз)
- Чрезмерное распитие алкогольных напитков и терминальные стадии алкоголизма.
- Лейкоз.
- Новообразования (как злокачественные, так и доброкачественные), локализованные в кровяном русле и других внутренних органах.
Помимо этого, высокий показатель гемоглобина отмечается у лиц, страдающих от гипертиреоза. Это болезнь эндокринной системы, характеризующееся поражением щитовидной железы. Её основными симптомами служит увеличение органа в размерах, экзофтальм, повышенная физическая активность, эмоциональная лабильность, чрезмерный аппетит, потеря веса, ненормальная активность и ускоренный метаболизм. Нередко эта патология диагностируется у жителей эндемичной зоны, в которой по природным условиям низкая концентрация йода.
Понижение показателя MCH
Если расшифровка анализа крови МСН показала снижение этого показателя, то такой результат свидетельствует о наличии другой формы малокровия — анемии по гипохромному типу. Самой распространённой разновидностью этой патологии служит железодефицитная анемия, характеризующаяся недостаточным усвоением железа.
При снижении взаимосвязи Fe с гемоглобином происходит заметное изменение нормальных показателей клинического анализа крови. В большинстве случаев, это свидетельствует о следующих заболеваниях:
- Очаг воспаления, локализованный в любой части организма.
- Расстройство обменных процессов, затрагивающих обмен железа.
- Гиповитаминоз, вызванный недостаточным питанием, внутренними патологиями и прочими этиологиями.
- Интоксикационный период, возникший на фоне длительного отравления свинцом.
Снижение МСН оказывает сильное влияние на нормальное протекание биохимических процессов, в результате чего значительно ухудшается состояние человека. Как правило, на фоне этого возникает быстрая утомляемость, слабость, бледность кожных покровов, сухость кожи, ломкость волос и ногтей. Нередко появляется ощущение немоты в верхних и нижних конечностях, язвы в углах рта и нарушение сердечного ритма.
Выявив любые нарушения в показателях МСН, необходимо немедленно обратиться в квалифицированному врачу. Только он, на основании полученных лабораторных данных, сможет поставить точный диагноз и подобрать наиболее эффективную методику лечения.
Виды анализов крови
Для проведения анализа кровь может отбираться из пальца или вены. Наиболее распространены следующие виды диагностических исследований:
|
Отбор пробы для общего анализа крови |
- биохимический анализ крови. Данное исследование показывает высокую эффективность при проверке состояния поджелудочной железы, печени и почек. Также используется для исследования функции других органов и систем. По результатам диагностики специалист способен представить заключение о количественном составе химических элементов, играющих важную роль в нормальном функционировании основных систем организма;
- анализ на сахар. Проводится с целью определения уровня глюкозы в крови. Диагностика позволяет выявить наличие сахарного диабета и предрасположенности к развитию этого серьезного заболевания. После достижения 40-летнего возраста рекомендуется регулярно сдавать данный анализ в профилактических целях;
|
Забор крови из вены |
- серология – применяется с целью выявления инфекционных заболеваний путем обнаружения в образце крови антител к различным возбудителям болезней. Также данный анализ может использоваться для определения группы крови;
- анализ на свертываемость. Гемостазиограмма (коагулограмма) дает возможность контролировать содержание тромбоцитов, эритроцитов и лейкоцитов, а также общее состояние системы гемостаза – механизма, регулирующего свертываемость крови. При наличии заболеваний, связанных с нарушениями свертываемости, регулярное проведение анализа позволяет отслеживать и корректировать процесс лечения. Кроме того, анализ крови на свертываемость обязательно проводят перед проведением любой хирургической операции, сопровождающейся обильной кровопотерей;
- онкомаркеры. Данный анализ крови позволяет предположить наличие раковых опухолей, в том числе – на ранней стадии или в период ремиссии после лечения при метастазировании, что дает возможность повысить точность и оперативность диагностики данной категории заболеваний и провести своевременное лечение.
Методика взятия (сбора) кала.
Взятие материала: сбор кала для исследования осуществляется самим пациентом в соответствии с инструкциями, которые должны быть составлены в лаборатории.
Время взятия: кал для исследования доставляется в лабораторию утром, желательно, чтобы с момента дефекации до исследования прошло не более 12 ч (при условии правильного хранения — на холоду).
Так как на результаты исследования кала влияет характер пищи, а также прием лекарств, изменяющих перистальтику или цвет кала, то для получения достоверных и сравнимых результатов необходимо унифицировать условия подготовки больного и сбора материала.
Кал для исследования должен быть собран в чистую, сухую, широкогорлую посуду, желательно стеклянную (не следует собирать кал в баночки и флаконы с узким горлом, а также в коробочки, спичечные коробки, бумагу и т.д.).
Следует избегать примеси к испражнениям мочи, выделений из половых органов и других веществ, в том числе лекарств.
Если для какого-либо химического определения (например, уробилиногена) нужно точно знать количество выделенного кала, то посуду, в которую собирают испражнения, нужно предварительно взвесить.
Фактор № 9. Препараты/лекарства
Медикаменты и их метаболиты могут изменять показатели ОАК за счет физико-химического влияния на методику выполнения или из‑за их взаимодействия с прибором и реактивами.
Если пациент принимает медикаменты, особенно в больших дозировках, например жаропонижающие, анальгетики, антибиотики, спазмолитики, необходимо учитывать влияние их метаболитов на рН крови. Чем больше лекарственных препаратов примет пациент непосредственно перед сдачей крови, тем выше вероятность искажения результата. Кроме того, присутствие активных метаболитов существенно сокращает стандартизированное время, отведенное для анализа. Для ОАК оптимальным временем выполнения считается 2 часа, в пределах которых материал остается максимально стабильным. Для ОАК, подсчитанного на гематологическом анализаторе, данное время составляет 6 часов. Для ОАК в случае если пациент принимал большое количеством лекарственных веществ, время может сократиться до 30 минут при любом варианте исследования.
Как влияет: Когда анализ крови с метаболитами лекарственных средств проводится позднее установленного временного интервала, изменяется объем лейкоцитов, увеличивается объем эритроцитов, что приводит к ошибкам морфологической дифференцировки лейкоцитов и расчетных эритроцитарных индексов.
При превышении лекарственных метаболитов в крови изменятся морфологические характеристики нейтрофилов и моноцитов, сократятся объемы и изменится форма остальных элементов анализа крови. У практически здоровых людей изменение основных параметров клеток существенных изменений в подсчете не вызовет. Состояние патологических элементов при тяжелых заболеваниях не поддается стандартизации, единственное требование — это минимизация времени до начала анализа.
Сроки годности различных видов анализов крови
|
Лабораторная центрифуга PrO-Hospital GP6 |
Кровь, отобранная для исследований, как и другие виды биоматериала, имеет определенный срок годности для проведения того или иного анализа. Лучше всего выполнить исследования непосредственно после забора образца, однако во многих случаях это не представляется возможным. В данном случае образцы надлежащим образом обрабатываются и хранятся при пониженной температуре. Так, например, если необходимо анализировать компоненты, содержащиеся в сыворотке, ее выделяют из полученного материала при помощи специальной центрифуги для лабораторий, в которой происходит разделение крови на фракции. Хранить полученную жидкость можно в течение недели при низкой температуре в холодильнике. Для определения состава микроэлементов подходит только сыворотка, возраст которой не превышает 4-х дней. |
Анализ крови на гемоглобин и эритроциты должен быть выполнен в течение одного дня. При проверке свертываемости образец не следует держать при комнатной температуре дольше 4-х часов. Таким образом, для каждого вида анализа крови установлены свои строгие временные нормативы пригодности образца, а также жесткие требования по условиям его хранения.
О чем говорят отклонения от нормы
Помимо физиологических и вполне естественных причин повышения гемоглобина в крови, конечно, есть и патологические, вызванные серьезными заболеваниями. Поэтому по каждому отклонению от нормы требуется консультация специалиста, анализ имеющихся симптомов и, возможно, расширенное исследование организма.
К патологическим причинам повышения уровня гемоглобина относят:
- Обезвоживание организма в результате серьезного отравления или интоксикации. Длительная рвота и понос способны вызвать такое опасное состояние, как повышение вязкости крови. В таком случае может потребоваться соответствующая терапия по восстановлению водно-солевого баланса;
- Сахарный диабет: это явление сопровождается частым мочеиспусканием, которое отчасти и служит причиной повышения гемоглобина;
- Эритроцитоз – это состояние, в результате которого происходит повышенное образование эритроцитов и увеличение вязкости крови;
- Наличие раковых опухолей;
- Гиповитаминоз ( витамины группы В9, В12);
- Проблемы с сердцем и сосудами;
- Заболевания легких;
- Заболевания кроветворной системы.
В целом вся опасность повышения уровня гемоглобина заключается в увеличении вязкости крови, что может привести к таким явлениям, как инсульт, инфаркт миокарда и тромбообразование. Все это серьезные патологии сердечно-сосудистой системы, которые не просто опасны, они могут привести к летальному исходу.
Как уже говорилось выше, причиной пониженного гемоглобина может выступать неправильный рацион с низким содержанием железа, но также есть и более опасные причины пониженного гемоглобина, которые требуют медикаментозного вмешательства. Одной из таких патологических причин являются глистные инвазии. Паразиты поглощают важные для организма микроэлементы и питательные вещества, в результате чего человек начинается испытывать их дефицит.
Также пониженный гемоглобин может свидетельствовать о наличии скрытого кровотечения и большой кровопотери из-за этого. Подобное явление требует срочного медицинского вмешательства, так как оно серьезно угрожает жизни пациента.
Из-за пониженного уровня гемоглобина появляется усиленное кровообращение, которое все также чревато проблемами с сердечно-сосудистой системой и может привести к развитию кардиомиопатии и сердечной недостаточности.
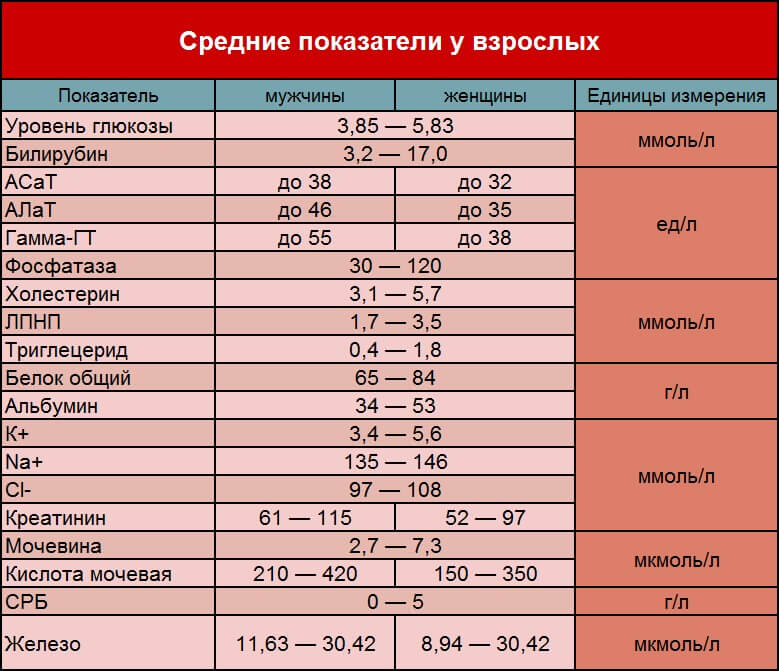
Показатели биохимического анализа крови: норма и отклонения. Расшифровка биохимического анализа крови
Необходимые показатели для биохимического анализа определяются лечащим врачом. Набор показателей может зависеть от характера заболевания и состояния пациента. Стандартный биохимический анализ включает в себя следующие основные показатели:
- общий белок – суммарная концентрация белков. Норма — 65-85 г/л. Повышенное значение этого показателя может свидетельствовать об инфекционном заболевании, артрите, ревматизме или онкологическом заболевании. Пониженное значение может указывать на заболевание печени, кишечника, почек или онкологическое заболевание;
- глюкоза. Норма — 3,5-6,5 ммоль/л. Повышенное значение данного показателя говорит об угрозе сахарного диабета;
- мочевина – продукт распада белков. Норма -1,7-8,3 ммоль/л. Повышенный уровень мочевины говорит о нарушении в работе почек, мочевыводящих путей, может свидетельствовать о сердечной недостаточности, кровотечениях или опухолях. Кратковременное повышение уровня мочевины может быть следствием интенсивных физических нагрузок
- холестерин – компонент жирового обмена. Норма для общего холестерина — 3,5-5,7 ммоль/л. Повышенное значение показателя указывает на риск заболеваний сердечно-сосудистой системы, атеросклероза или заболеваний печени. Общий холестерин складывается из трех показателей — ЛПОНП (липопротеиды очень низкой плотности), ЛПНП (липопротеиды низкой плотности) и ЛПВП (липопротеиды высокой плотности). Липопротеиды очень низкой плотности и низкой плотности осаждаются в бляшках на стенках сосудов и способствуют развитию атеросклероза. Липопротеиды высокой плотности, наоборот, способствуют торможению атеросклероза, «вытягивая» холестерин из бляшек. Нормальные значения: для ЛПНП — <0,9 ммоль/л; для ЛПВП — >0,09 ммоль/л.
- билирубин – пигмент, образующийся в результате распада гемоглобина. Норма: общий билирубин — 3,4-20,5 мкмоль/л. Повышенное значение показателя может быть вызвано гепатитом, циррозом печени, отравлением и желчнокаменной болезнью. Прямой билирубин (норма): 0-8,6 мкмоль/л.
Также в число показателей входят: АсАТ, АлАТ (ферменты, вырабатываемые печенью), креатинин, триглицериды, фосфор, натрий, мочевая кислота, магний, липаза, натрий, кальций, калий и многие другие.
Сроки годности результатов анализов крови
Состав крови человека постоянно меняется, как в соответствии с суточными циклами, так и под воздействием иных факторов (имеющихся заболеваний, режима питания и т.д.). Те или иные процессы происходят с различной скоростью, поэтому для каждого вида анализов установлены определенные сроки, в течение которых результаты могут считаться достоверными. Для самых распространенных типов проверок действуют следующие временные рамки:
- общий анализ крови, свертываемость, содержание глюкозы (сахара) и биохимия актуальны в течение 10-14 дней;
- результаты проверки на сифилис – до 3 мес.;
- анализ на ВИЧ – до 6 мес.
Важные отличия
Далеко не все понимают, чем общий анализ крови отличается от развернутого исследования. В последнем случае дополнительно исследуется около 30 важнейших показателей крови, которые дают необходимые данные по состоянию организма. Развернутый общий анализ крови позволяет исследовать следующие ключевые показатели:
- Количество тромбоцитов.
- Цветовой показатель крови.
- Гемоглобин.
- Лейкоцитарная формула крови и др.
Для проведения данного исследования забор крови выполняется из вены, а подготовка пациента стандартная – сдавать кровь следует натощак. В развернутом анализе отображается больше показателей крови, а потому нередко по его результатам выявляется сразу несколько заболеваний. Потому врачи советуют проходить это профилактическое исследование несколько раз в году без необходимости диагностирования заболевания.
Как сдавать клинический анализ крови?
Перед сдачей анализа пациента интересует: можно ли есть перед клиническим анализом крови, откуда берут клинический анализ крови, требуется ли предварительная подготовка.
Дадим ответы на эти вопросы.
При подготовке к клиническому анализу крови необходимо соблюдать несколько правил:
- За сутки до анализа исключить жареную, копченую и сильно соленую пищу, а также алкогольные напитки.
- За 8 часов до исследования отказаться от приема пищи (натощак). В случае если у пациента имеются проблемы с пищеварительным трактом, и в силу здоровья он не может воздержаться от приема пищи, перед клиническим анализом крови можно есть легкую пищу — кашу на воде, сухари (по согласованию с лечащим врачом).
- В день процедуры постараться исключить эмоциональное и физическое напряжение.
- За 30 минут до анализа воздержаться от курения.
Клинический анализ берется из пальца или вены. Медицинский работник предварительно обрабатывает кожу в месте прокола антисептическим средством, прокалывает скарификатором или стерильной иглой, затем производит забор крови. Длительность процедуры составляет не более 1 — 1,5 минут. Результаты можно получить уже на следующие сутки.
Отличия от плазмолифтинга
Не следует путать аутогемотерапию с плазменным омоложением, так как эти процедуры имеют ряд отличий.
Плазмолифтинг предполагает введение плазмы, насыщенной тромбоцитами. Для этого кровь пациента предварительно помещается в центрифугу, после обработки удается получить необходимый компонент. Аутогемотерапия предполагает введение свежей крови, не прошедшей никакой подготовки.
Плазма чаще всего применяется для улучшения качества кожи, повышения ее упругости и эластичности, устранения неровностей и рубцов. Аутогемотерапия активно используется при лечении дерматологических заболеваний, а также для профилактики процессов старения. Как правило, такая методика имеет более продолжительный результат, но требует до 8-10 сеансов (в то время, как для плазмолифтинга достаточно 3-4 процедур).
Диагностика
Пониженные эритроциты в крови определяются во время общеклинического изучения главной биологической жидкости организма человека. Для такого лабораторного теста проводят забор материала из вены или пальца.
Забор крови из вены
От пациентов требуется пройти подготовку к анализу, которая заключается в отказе от еды минимум за 4 часа до посещения медицинского учреждения. В противном случае результаты будут искаженными, отчего может понадобиться повторная сдача крови.
Информация, полученная в ходе такого способа диагностики, не может с точностью указать на причины развития такой патологии. Для выявления этиологического фактора потребуется всестороннее обследование пациента.
Первый этап диагностирования включает в себя такие манипуляции:
- ознакомление клинициста с историей болезни человека;
- сбор и анализ жизненного или семейного анамнеза для установления факта влияния источников, не связанных с течением какого-либо заболевания;
- измерение значений кровяного тонуса и частоты сердечного ритма;
- детальный опрос больного – для получения данных касательно проявившегося симптомокомплекса.
В качестве дополнительных методов диагностирования выступают специфические лабораторные тесты, инструментальные процедуры, а также консультации специалистов из различных сфер медицины.