Воронкообразная грудная клетка
Содержание:
- Мое животное не ест после операции. Что можно сделать?
- Используете ли вы видео-ассистирование во время операции?
- Техника операции по Баирову (для детей дошкольного возраста)
- Результаты хирургического лечения воронкообразной груди
- Диагностика
- Килевидная деформация
- Сколько операций на пациентах моего возраста вы сделали?
- У моего животного рвота. Что можно сделать?
- Классификация
- Клиническая картина воронкообразной грудной клетки в школьном возрасте
- Причины
- Какие пластины вы используете?
- Степени воронкообразной грудной клетки
- Диагностика
- Диагностика воронкообразной грудной клетки
- Лечение
- Симптомы воронкообразной грудной клетки
- Сундук сапожника – корректирующая гимнастика, лечение, хирургия
Мое животное не ест после операции. Что можно сделать?
Используете ли вы видео-ассистирование во время операции?
Постоянный контроль местоположения инструментов в процессе операции позволяет уменьшить риск осложнений. Самые опасные осложнения, которые могут произойти — перфорирование (повреждение инструментом) сердца или легких. Поэтому по нашему мнению, операция по Нассу не должна выполняться без видео-ассистирования. Тем не менее, ряд опытных хирургов проводят данную операцию без торакоскопии, в первую очередь это относится к операциям у детей. Проводить операцию Насса у взрослых без видеоконтроля мне приходилось ранее, но постепенно я убедился, что с видеоконтролем операция проходит на порядок менее травматично и более точно.

Техника операции по Баирову (для детей дошкольного возраста)
После введения за грудину 10—15 мл 0,25% раствора новокаина рассекают «загрудинную связку» и тупым путем (пальцем) отслаивают от внутренней поверхности грудины и деформированных ребер прилежащие к ним листки париетальной плевры и перикарда. Затем приступают к мобилизации воронкообразного отдела грудной клетки. Для этого у края вдавления производят 4 небольших продольных разреза кожи (3—4 см) с таким расчетом, чтобы из каждой раны можно было обработать выше и ниже расположенное ребро. Несколько сместив кожную рану к вершине искривления ребра и тупо расслоив над ним мышцы поднадхрящично, стараясь не повредить плевру и сосуды (при ранении их прошивают и перевязывают), резецируют необходимый сегмент ребра, не затрагивая зоны роста (место перехода костной части в хрящевую). Надхрящницу, кроме задней поверхности, иссекают. Затем кожную рану смещают к средней линии и добавочно пересекают ребро у грудины. Для облегчения пересечения следует нажать пальцем на свободный конец ребра. После этого из дополнительного срединного разреза кожи (3— 4 см) над началом искривления грудины тонким долотом или скальпелем пересекают ее наружную пластинку (под контролем введенного за грудину пальца), а внутреннюю пластинку надламывают, оказывая давление изнутри.
При наличии искривления в нижнем отделе грудины ее рассекают продольно из полукружного нижнего разреза.
Концы резецированных ребер сшивают капроновыми (лавсановыми) нитями. Мобилизованную грудину чрескожно прошивают толстой капроновой (лавсановой) нитью для последующей фиксации и вытяжения. При потягивании за тракционную нить необходимо убедиться, что вдавление полностью и равномерно исправляется. Если в одном из отделов «воронки» нападение остается, то в этом месте производят дополнительное прошивание вокруг ребра или нижнего отдела грудины «тракционной» нитью. Иногда приходится накладывать 2—3 такие нити.
Раны зашивают послойно, выведенные «тракционные» нити проводят через соответствующие отверстия специальной винипластовой шины Мартена и завязывают над марлевыми шариками при некотором натяжении, достаточном для удержания выравненной части грудины и ребер. Края шины помещают на паролоновую или резиновую губку. Созданную для постоянного вытяжения и фиксации конструкцию закрывают легкой марлевой повязкой на клеоле. Иммобилизацию проводят в зависимости от возраста в течение 20—30 дней.
Результаты хирургического лечения воронкообразной груди
Оценить результат операции можно только через 3-6 месяцев. Оценивается как косметический эффект, так и степень восстановления функций органов грудной полости.
При этом хорошим результатом считается полное устранение воронкообразной грудной клетки, отсутствие парадоксального дыхания, соответствие антропометрических показателей стандартным данным для соответствующей возрастной группы, отсутствие нарушений со стороны легких и сердца, нормальные показатели кислотно-щелочного и водно-солевого обмена.
Удовлетворительным считается результат, при котором сохраняется незначительная деформация и есть незначительные функциональные нарушения, но жалобы отсутствуют. Неудовлетворительный результат – рецидив деформации, жалобы сохраняются, функциональные показатели не улучшились.
Хороший результат достигается у 50-80% пациентов, удовлетворительный – у 10-25% пациентов и неудовлетворительный – также у 10-25% пациентов. По данным исследований, в отдаленном периоде лучшие результаты наблюдаются при пластике грудины без применения фиксаторов. Вместе с тем, не существует единой универсальной методики, которая одинаково хорошо подходила бы всем пациентам.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
Диагностика
Первичный диагноз «впалая грудь» врач может поставить сразу после осмотра, опираясь на характерные симптомы и визуальные признаки патологии. Дальнейшие обследования назначают пациенту для определения степени заболевания, а также для оценки работы сердечно-сосудистой и дыхательной систем, кровообращения и общего состояния.
Человеку с ВДГК предлагают пройти:
- Торакометрию – исследование с помощью кольца с 12 сквозными каналами. Аппарат закреплен на вертикальной стойке и регулируется в зависимости от роста пациента и ширины его грудной клетки. Торакометрия показывает степень деформации и позволяет отслеживать динамику изменений.
- Рентгенографию – исследование с помощью рентгеновских лучей. Снимки делают в двух проекциях: прямой и боковой. Метод позволяет определить стадию и тип воронкообразной деформации.
- КТ или МРТ – современные способы, которые помогают воссоздать 3D-модель грудной клетки и внутренних органов. Исследования назначают для определения степени патологии, а также для оценки костной и хрящевой тканей, диагностики изменений в легких. МРТ и КТ рекомендованы пациентам, у которых подозревают смещение сердца и сердечную недостаточность.
Больных с функциональными нарушениями направляют к кардиологу и пульмонологу. Профильные врачи назначают спирометрию, ЭКГ, электрокардиографию и другие общеклинические исследования, которые помогут определить тяжесть патологии и сопутствующих заболеваний.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Сколько операций на пациентах моего возраста вы сделали?
Данный вопрос самый важный, так как операция по Нассу у 14-летнего ребенка и 30-летнего взрослого человека требует разный подход. Большинство торакальных хирургов, которые проводят операцию Насса, работают только с детьми. Детский хирург, который будет применять на 35-летнем пациенте те же методы, что и на ребенке, скорее всего потерпит неудачу. Опытным можно считать хирурга, который провел более 75-100 операций на пациентах данной возрастной группы. Бывают, конечно, и настоящие «Pectus-специалисты», которые делают более 100 операций ежегодно, но таких единицы. Если ваш хирург делает 2-3 операции в год, то лучше поищите другого врача. В данном случае даже умелые руки не заменят опыт, который приобретает специалист именно на таком типе операций.
У моего животного рвота. Что можно сделать?
- Прежде всего необходимо определить, рвота это или. Оба состояния приводят к выбросу корма и жидкости наружу. Перед рвотой всегда наблюдаются сокращения брюшной стенки вверх-вниз или позывы на рвоту. Регургитация не связана с сокращениями брюшной стенки; обычно животное просто открывает рот и извергает жидкость или корм. Обычно при регургитации материал представляет собой прозрачную или коричневую жидкость.
- Затем необходимо установить причину рвоты или регургитации.
- Причины и лечение рвоты после операции:
- Некоторые животные после возвращения домой из стационара выпивают слишком большой объем воды за один раз, после чего возникает рвота; если причина в этом, следует ограничить потребление воды животным, давая ее часто и маленькими порциями.
- Лекарства, такие как антибиотики, препараты для наркоза и нестероидные противовоспалительные препараты, часто вызывают рвоту после операций. Чтобы посмотреть, какой препарат вызывает проблему, следует давать их с интервалом 2 часа между каждым. Обычно у животного возникает рвота или признаки тошноты (слюнотечение, больной вид) в течение часа после введения препарата, к которому оно чувствительно. В некоторых случаях можно заменить антибиотик или отменить его прием.
- Расстройство желудка в результате наркоза — возможная причина рвоты, которая должна прекратиться за пару дней.
- В редких случаях рвота после операции обусловлена недостаточностью внутренних органов. Для подтверждения этого необходим анализ крови. По этой причине не следует игнорировать рвоту, сохраняющуюся более 24 ч.
- Если ваше животное перенесло операцию на кишечнике или желудке, рвота всегда считается тревожным признаком, так как может указывать на инфекцию брюшной полости или перитонит. Не игнорируйте этот симптом.
- Симптоматическое лечение рвоты включает голодную диету на 12-24 ч, а затем постепенную дачу легкого корма, такого как рис и фарш из нежирного вареного мяса; если после этого у животного не возникает рвота, можно постепенно перевести его на обычный корм в течение трех дней. Для снижения кислотности в желудке можно давать внутрь Пепсид АС 0,5 мг/кг дважды в сутки в течение 5 дней. Метоклопрамид и серения – хорошие противорвотные препараты для собак и кошек. Перед тем, как давать лекарства, всегда следует проконсультироваться с ветеринарным врачом.
Причины и лечение регургитации после операции:
- Самой распространенной причиной регургитации является рефлюкс кислоты из желудка в пищевод, когда животное находится под наркозом. Кислая жидкость из желудка может вызвать химический ожог пищевода и привести к сильной изжоге, то есть эзофагиту. Это ослабляет моторику пищевода, поэтому в нем накапливается вода и пища. В большинстве случаев эзофагит проходит самопроизвольно в течение 2-3 дней.
- При тяжелом эзофагите в пищеводе может образоваться один или несколько суженных участков. Такие суженные участки (или стенозы) пищевода мешают прохождению пищи, становясь причиной регургитации, длящейся более недели. Необходимо сообщить ветеринарному врачу об этой проблеме в течение двух недель, когда ее можно излечить с помощью баллонного расширения (малоинвазивная процедура, проводящаяся с помощью эндоскопа). При хроническом сужении пищевода необходимо хирургическое лечение.
- Симптоматическое лечение регургитации, вызванной эзофагитом, включает кормление легкой пищей и дачу внутрь обволакивающих средств (сукралфат) и средств для снижения кислотности (омепразол или другие). Если регургитация длится более двух дней, проконсультируйтесь с ветеринарным врачом.
Классификация
В медицинской практике выделяют и различают несколько разновидностей изменения форм грудины у новорожденных:
- воронкообразная (грудина кажется вдавленной, впадающей внутрь тела, в народе она именуется «грудью сапожника»);
- килевидная (в этой ситуации грудина слегка или выраженно выступает вперед и напоминает лодочный киль, в простонародье ее называют «куриной грудью»);
- плоская (грудь сильно сплющена в направлении вперед и назад, а точнее по направлению к переднезадней оси);
- врожденная грудинная расщелина (грудина кажется расщепленной на две независимые области);
- реберно-мышечная патология (это комплексное состояние, которое затрагивает костную ткань, а также касается позвоночника, аппарата мышечных структур и прочих органов, в медицине она именуется синдромом Поланда);
- выгнутая грудь (на практике это явление встречается редко и называется синдромом Куррарино-Сильвермана).
Исходя из степени выраженности поражения грудной клетки у детей, недуг может проявляться в качестве незначительного косметического дефекта или серьезной патологии. Поскольку воронкообразная и килевидная патологии встречаются наиболее часто, следует рассмотреть степени выраженности каждой из них. Так, в случае воронкообразного заболевания встречаются следующие стадии:
- первая – вдавление груди до 2 см, при этом сердце никуда не смещено и работает исправно и налажено;
- вторая – вдавление на расстояние 3-4 см, наблюдается также смещение сердечной мышцы приблизительно на 3 см;
- третья – грудина вдавлена более чем на 4 см, а сердце смещено свыше чем на 3 см.
Килевидная разновидность патологии у грудничков встречается реже и чаще поражает мальчиков. При этом происходит присоединение ребер к грудине под углом в 90 градусов, в результате чего она выталкивается вперед, увеличивается в размере и обретает форму киля. Выделяют три степени этого поражения:
- Выпячивание груди до 2 см над нормальным уровнем поверхности грудины.
- Проявляется в выпячивании грудины в 2-4 см.
- Грудная клетка деформирована настолько сильно, что выступает на 4-6 см.
Клиническая картина воронкообразной грудной клетки в школьном возрасте
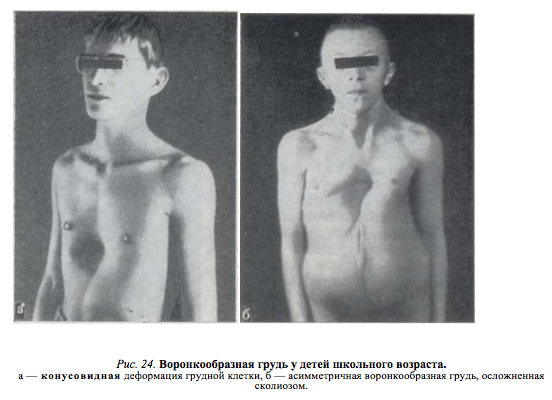 Изменения, вызванные деформацией, с возрастом становятся более выраженными. Ребенок начинает сознавать свой косметический недостаток и старается скрыть его. Чем старше ребенок, тем сильнее развивается сознание физической неполноценности, что при определенных условиях может вести к изменению психики. Это обстоятельство, как указывают многие авторы (Ravitch, 1960; Schmitt. 1962, и др.), нередко является единственным показанием к оперативному лечению воронкообразной груди. Нарушение осанки усиливается, отчетливее выражен грудной кифоз, реже его сглаженность. У ряда больных отмечается значительное боковое искривление позвоночника, требующее в ряде случаев специального лечения (рис. 24). Дети с резко выраженными деформациями обычно пониженного питания, с бледными кожными покровами.
Изменения, вызванные деформацией, с возрастом становятся более выраженными. Ребенок начинает сознавать свой косметический недостаток и старается скрыть его. Чем старше ребенок, тем сильнее развивается сознание физической неполноценности, что при определенных условиях может вести к изменению психики. Это обстоятельство, как указывают многие авторы (Ravitch, 1960; Schmitt. 1962, и др.), нередко является единственным показанием к оперативному лечению воронкообразной груди. Нарушение осанки усиливается, отчетливее выражен грудной кифоз, реже его сглаженность. У ряда больных отмечается значительное боковое искривление позвоночника, требующее в ряде случаев специального лечения (рис. 24). Дети с резко выраженными деформациями обычно пониженного питания, с бледными кожными покровами.
3
Бронхоспирометрические исследования больных 17—28 лет, проведенные Hansen, Jacoby (1956), показали значительное увеличение после операции ЖЕЛ, максимальной вентиляции (предел дыхания) и потребления О2.
Нарушение функции внешнего дыхания приводит к изменениям окислительно-восстановительных процессов в организме ребенка: дискорреляции углеводного, белкового, водно-солевого обменов, нарушению кислотно-щелочного равновесия крови (И. А. Богданович, II. И. Кондрашип, 1969).
Смещение сердца влево зависит от выраженности и характера воронкообразного вдавления. При тяжелых деформациях левая граница сердца может заходить за переднюю подмышечную линию. Сердечный толчок разлитой и хорошо виден на боковой стенке вдавления. Почти у 2/з больных, оперированных в клинике в этом возрасте, выслушивается акцент II тона на a. pulmonalis. У некоторых детей определяется систолический шум.
У детей старшего возраста и особенно у юношей могут наблюдаться приступы пароксизмальной тахикардии (Dorner, 1950). Артериальное давление обычно не изменено. У некоторых больных мы наблюдали разницу (±10—15 мм рт. ст.) в давлении на правой и левой руке. Венозное давление, по данным Н. И. Кондрашина и Л. Д. Суханова, у детей старшего возраста с резкими деформациями грудной клетки обычно повышено.
Проводимые электрокардиографические исследования позволяют в значительной степени судить о влиянии воронкообразного вдавления на сердце. Следует отметить, что у детей школьного возраста не всегда можно выявить зависимость между тяжестью деформации и данными ЭКГ. Функциональные нарушения зависят не только от механических факторов сдавления, но и от изменения функции внешнего дыхания и обменных процессов. Чем старше возраст больного, тем более отчетливо проявляются эти изменения. Проведенные в клинике электрокардиографические исследования выявили у большей половины детей нарушения со стороны сердца. На полученных ЭКГ электрическая ось сердца была чаще смещена влево. У многих больных отмечалось снижение вольтажа зубцов, отрицательный зубец Т и V3 и выраженные в различной степени мышечные изменения. Отмеченные в клинике изменения ЭКГ у детей с воронкообразной грудью совпадают с данными литературы. II. И. Кондрашин также указывает на частые (83,9%) отклонения оси сердца, нарушения сократительной способности миокарда, синусоидую тахикардию и аритмию.
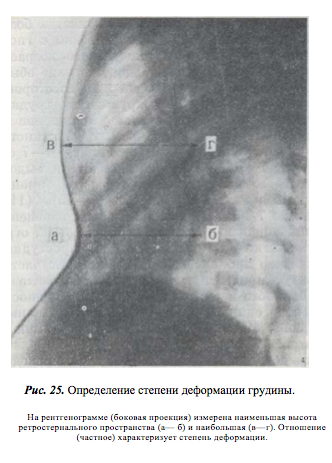 Более отчетливые изменения ЭКГ наступают в юношеском возрасте. Bär, Zeilhofe г и Heckel (1958) у половины больных отметили отклонение вектора QRS вправо и неполный блок правой ножки пучка Гиса. Нередко они наблюдали отрицательный зубец Т в V3 и V4 и высокий зубец Р в стандартном отведении. Проведенное авторами зондирование сердца показало повышение давления в правом предсердии и желудочке, а у 5 больных был отмечен диастолический спад давления в правом желудочке, патогномоничный для хронического слипчивого перикардита. Рентгенологическое обследование больных с воронкообразной грудью является важным этапом. По снимкам, произведенным в боковой и передне-задней проекциях, при вертикальном положении ребенка можно определить степень деформации, которую мы высчитываем по методике Gizycka (1962).
Более отчетливые изменения ЭКГ наступают в юношеском возрасте. Bär, Zeilhofe г и Heckel (1958) у половины больных отметили отклонение вектора QRS вправо и неполный блок правой ножки пучка Гиса. Нередко они наблюдали отрицательный зубец Т в V3 и V4 и высокий зубец Р в стандартном отведении. Проведенное авторами зондирование сердца показало повышение давления в правом предсердии и желудочке, а у 5 больных был отмечен диастолический спад давления в правом желудочке, патогномоничный для хронического слипчивого перикардита. Рентгенологическое обследование больных с воронкообразной грудью является важным этапом. По снимкам, произведенным в боковой и передне-задней проекциях, при вертикальном положении ребенка можно определить степень деформации, которую мы высчитываем по методике Gizycka (1962).
Степень деформации определяют отношением наименьшей высоты ретростернального пространства (видимое на боковых рентгенограммах расстояние между задней поверхностью грудины и передней поверхностью позвонков) к наибольшей высоте грудной клетки (измеряемой на снимках в передне-задней проекции; рис. 25). Для лучшего контрастирования вдавления на кожу ребенка по средней линии грудины мы наносим тонкую полоску цинковых белил от начала искривления до вершины мечевидного отростка. Полученное при делении частное больше 0,8 характеризует деформацию I степени, II степень — от 0,7 до 0,5 и III степень — менее 0,5.
Причины
Точные причины возникновения ВКГ не установлены, но есть несколько теорий. Основным фактором образования патологии принято считать прерывистый генез костно-хрящевой структуры грудной клетки(ГК) и мечевидного отростка. Это происходит из-за недоразвитости апофизарных и эпифизарных зон роста.
Следующая теория образования ВГК включает в себя возникновение ГК- деформации из-за каких-то врожденных отклонений диафрагмы от нормы. Например, из-за медленного роста грудинного участка.
Некоторые исследователи полагают, что ВГК возникает из-за нарушенного развития грудины во время эмбриогенеза. В итоге будут наблюдаться изменения в работе сердечной и сосудистой систем.
Эклектическая теория говорит о том, что ВГК образуется из-за нарушенного расположения плода в утробе при маловодии.
В отдельных случаях больных ВКГ была отмечена наследственная передача болезни, которая передавалась вместе с другими пороками развития.
Какие пластины вы используете?
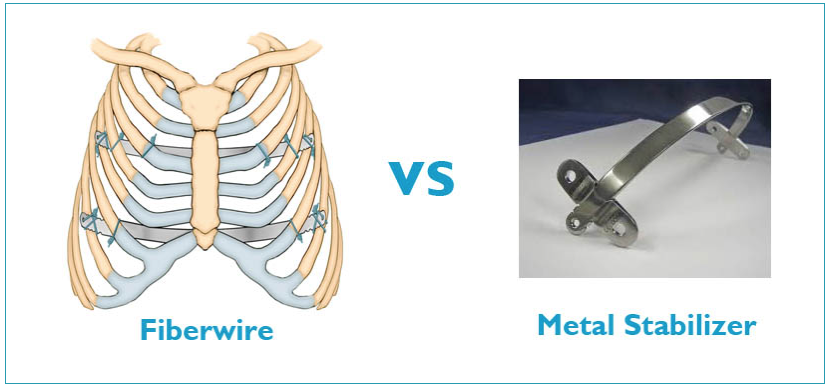
Нам приходилось оперировать с использованием многих тип пластин – немецкие МедХперт (в рамках клинических испытаний), американскими – Биомет (тоже в испытательном режиме), польскими стальными и титановыми, российским титановыми Т-образными и разработанными нами. К сожалению, немецкие и американские пластины так и не завершили регистрацию в России, так что в настоящее время мы можем использовать только польские и российские пластины. С титановыми пластинами работать несколько сложнее, чем со стальными, но они реже дают аллергические реакции, хотя и титан в этом отношении не застрахован на 100%.

Степени воронкообразной грудной клетки
Недуг может быть обнаружен с одной стороны, к примеру, справа или слева, или быть симметричным.
Бывает три вида патологии по тяжести патологической стадии изменений:
- компенсации;
- субкомпенсации;
- декомпенсации.
Тяжесть патологии определяется по индексу Гижицкой — берут во внимание размеры груди, получаемые во время рентгенографического исследования. Существует три вида груди сапожника, а именно:
- воронкообразная грудная клетка 1 степени — показатели равны 0,9-0,7, клинических проявлений нет, только косметический дефект;
- воронкообразная грудь 2 степени — индекс в пределах 0,7-0,5, больные не предъявляют жалоб, их может беспокоить не эстетичный внешний вид;
- ВГДК 3 степени — соотношение измеряемых величин ниже 0,5. наблюдаются функциональные нарушения тканей и систем за грудиной.
Диагностика
Постановка диагноза воронкообразной грудной клетки – начальный этап диагностики, не составляющий трудностей: обычный визуальный осмотр пациента поможет вынести врачебный вердикт. Более важными и сложными являются:
- оценка компенсаторных возможностей организма и его общего состояния;
- выявление осложнений – в частности, со стороны жизненно важных органов (сердца и легких);
- анализ прогрессирования патологии;
- прогноз для здоровья и жизни такого больного.
Поэтому обследование пациента травматологи и ортопеды проводят с привлечением консультативной помощи смежных специалистов – торакального хирурга, сосудистого хирурга, кардиолога, пульмонолога, невропатолога. При этом осматривают не только место деформации, но и позвоночник.
Физикальное обследование включает осмотр и пальпацию (прощупывание) грудной клетки. При этом определяют симметричность, форму, тип и степень деформации, стадию патологии и возможные проявления других (сопутствующих) врожденных пороков развития. Для оценки характера и степени нарушения при воронкообразной грудной клетке используются:
- торакометрия – измерение параметров грудной клетки (высоты, окружности, ширины межреберных промежутков и так далее);
- специальные индексы.
Для определения последних учитываются:
- выраженность (объем) впадины в области грудины;
- эластичность (податливость) грудной клетки;
- ее способность к экскурсии (поступательным движениям при выполнении вдоха и выдоха);
- ширина грудной клетки
и ряд других показателей.
При помощи измерения пульса, артериального и венозного давления оценивается гемодинамика (ток крови) – при данной патологии наблюдаются:
- стойкая тахикардия – учащение пульса (сердцебиения);
- повышение венозного и артериального давления.
Инструментальные методы исследования, которые привлекаются в диагностике воронкообразной грудной клетки, следующие:
- рентгенография грудной клетки в двух проекциях – поможет проанализировать анатомические особенности костного остова грудной клетки. Также метод позволит оценить расположение сердца и легких;
- компьютерная томография (КТ) – компьютерные срезы позволят получит больше информации про патологические изменения в структурах грудной клетки, вызванные ее деформацией;
- магнитно-резонансная томография (МРТ) – ее цели и задачи практически те же, что и цели и задачи КТ;
- электрокардиография (ЭКГ) – с ее помощью можно выявить смещение электрической оси сердца, а также снижение амплитуды зубцов, которое свидетельствует о нарушении функций миокарда;
- эхокардиография – у ряда больных нередко обнаруживается пролапс митрального клапана. Это несостоятельность и «проваливание» клапана, который отделяет левое предсердие от левого желудочка и в норме не позволяет крови возвращаться против своего тока, в полость левого предсердия во время сокращения левого желудочка;
- спирометрия – измерение различных объективных показателей внешнего дыхания, которое проводится с помощью прибора спирометра. Больной держит во рту мундштук спирометра, ему закрывают нос специальным зажимом и предлагают выполнить ряд дыхательных проб (подышать с разной интенсивностью, частотой и так далее).
Спирометрия является очень важным методом исследования дыхания, который помогает полноценно проанализировать дыхательную функцию. При проведении данного метода определяются такие параметры, как:
- дыхательный объем легких;
- минутный объем дыхания;
- резервные объемы вдоха и выдоха;
- емкость вдоха;
- жизненная емкость легких;
- форсированная жизненная емкости легких;
- максимальная вентиляция легких.
Нарушение двух и более параметров свидетельствует о влиянии деформации грудной клетки на дыхательную функцию.
Из лабораторных методов информативным в диагностике описываемой патологии является определение газового состава крови – при этом выявляются уменьшение количества кислорода и повышение уровня углекислого газа, которые свидетельствуют о нарушенном газообмене в частности и ухудшении дыхательной функции в целом.
Все перечисленные исследования необходимо повторять в динамике – как правило, с возрастом нарушения со стороны органов грудной клетки, возникшие из-за воронкообразной деформации, прогрессируют.
Дифференциальная диагностика не проводится. Грудная клетка имеет характерный вид, поэтому дифференциальная диагностика не требуется.
Диагностика воронкообразной грудной клетки
Выявить аномалию не сложно визуально на приеме у врача, но первоначальной задачей есть выявление степени поражения и тяжести расстройств в работе сердца и легких. При этом нужны комплексные инструментальные исследования, подразумевающие:
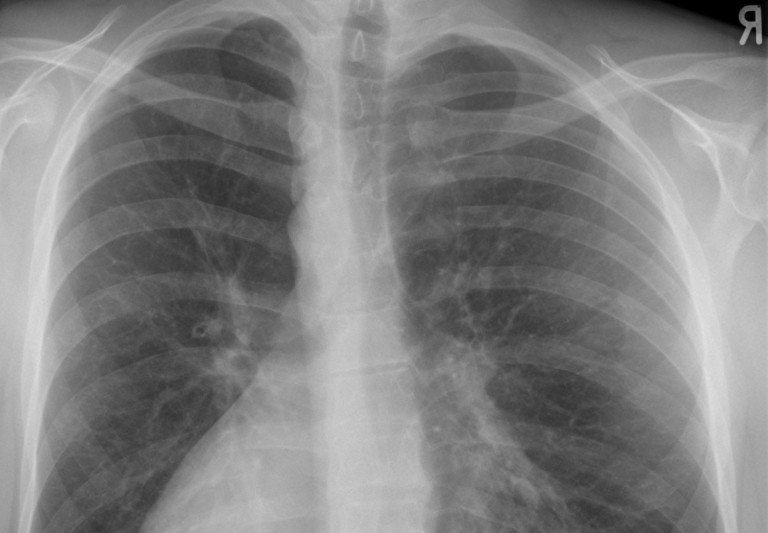
- торакометрия — измерение размеров грудной клетки;
- рентгенологическое обследование ОГК в 2-х проекциях;
- спирометрия — получают информацию о функциональных свойствах легких: их объеме, скорости выдоха;
- электрокардиография — есть изменения в направлении ЭОС, наблюдается увеличение правого желудочка;
- эхокардиография — может наблюдаться выпячивание створок митрального сердечного клапана в левое предсердие;
- КТ легких.
Лечение
Задействование консервативной терапии целесообразно на начальном этапе болезни для предотвращения прогрессирования деформации, предупреждения осложнений, укрепления мышечного каркаса и физического статуса ребенка.
Для этого назначаются сеансы лечебной физкультуры и дыхательной гимнастики, плавание, ГК-массаж, механотерапия.
При тяжелой степени деформации применяется хирургическое вмешательство. Разработано около 20 методов выполнения операций по устранению ВГК-нарушений.
Суть подобной торакопластики сводится к резекции ребер около грудины и ее вытяжения для ликвидации ВГК-деформации. Оптимальный возраст для проведения оперативного лечения – от 3 до 14 лет.
Симптомы воронкообразной грудной клетки
Первым бросается в глаза визуальная деформация, которую в медицине называют грудью сапожника — это вдавливание грудины и ее ребер спереди или по бокам. Симптоматические проявления со стороны внутренних органов могут быть следующими:
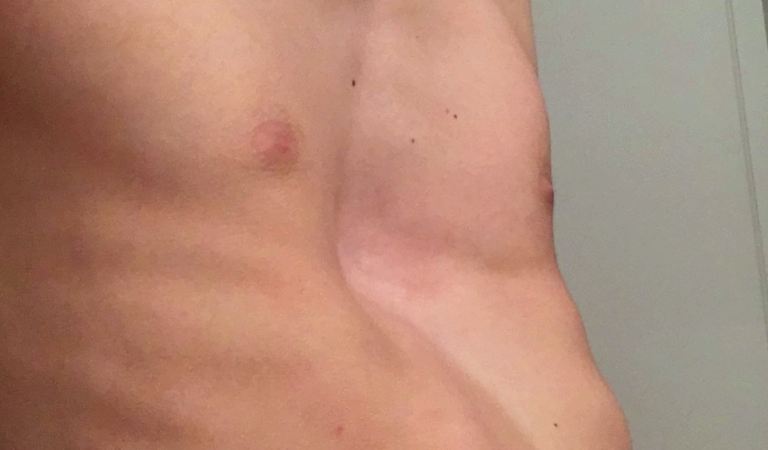
- кашель;
- повышение частоты сердечных сокращений;
- боль в груди, сердца;
- повышенная утомляемость;
- дефицит веса у детей, идущий в разрез с возрастными нормами;
- ухудшенный аппетит;
- раздражительность.
У больных диагностируются частые респираторные заболевания такие, как бронхит, пневмония. В младенческом возрасте западание грудины заметно при глубоком и частом дыхании и сильном крике. Со временем, к школьному периоду, формируется типичный внешний вид — плечи опущены вниз, живот выпяченный, реберные дуги подняты кверху. Такие дети склонны плохо переносить гагрузку на уроках физкультуры, может отмечаться одышка.
Сундук сапожника – корректирующая гимнастика, лечение, хирургия
Грудной токарный станок поражает около половины детей школьного возраста и характеризуется воронкообразным вдавлением нижней части грудины и прилегающих частей ребер. Лечится корректирующими упражнениями, а в крайнем случае – хирургическим лечением.

Заболевание поражает около половины процентов детей школьного возраста, часто является врожденным дефектом, но генетическая предрасположенность не установлена. Причина деформации неизвестна. Повышенная частота наблюдается у детей с синдромом Марфана или с рахитом в анамнезе . Это также может быть вызвано вяжущими рубцами от воспалительных процессов.