Гиперпролактинемия: симптомы и лечение
Содержание:
Лечение других заболеваний на букву — г
| Лечение гайморита |
| Лечение галактореи |
| Лечение гамартомы легкого |
| Лечение гангрены легкого |
| Лечение гастрита |
| Лечение гастроэзофагеальной рефлюксной болезни |
| Лечение гемолитической лейкопении |
| Лечение геморрагического инсульта |
| Лечение геморроя |
| Лечение гемоторакса легких |
| Лечение гемофилии |
| Лечение гемохроматоза |
| Лечение генитального герпеса |
| Лечение гепатита G |
| Лечение гепатита А |
| Лечение гепатита В |
| Лечение гепатита Д |
| Лечение гепатита Е |
| Лечение гепатита С |
| Лечение гепатоза |
| Лечение гепаторенального синдрома |
| Лечение гепатоцеллюлярной карциномы |
| Лечение герпеса |
| Лечение гидронефроза |
| Лечение гидроторакса легких |
| Лечение гинекомастии |
| Лечение гиперактивности мочевого пузыря |
| Лечение гипербилирубинемии |
| Лечение гиперплазии эндометрия |
| Лечение гипертензивного криза |
| Лечение гипертонической болезни |
| Лечение гипертрофии миндалин |
| Лечение гипоспадии |
| Лечение гипотиреоза |
| Лечение гипотиреоидной комы |
| Лечение гликогеноза |
| Лечение глистов |
| Лечение гломерулонефрита |
| Лечение гнойников на миндалинах |
| Лечение головной боли напряжения |
| Лечение гонореи |
| Лечение гранулемы печени |
| Лечение грибка ногтей |
| Лечение гриппа |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Лапароскопическая операция по удалению миомы матки отличается от традиционной хирургии в нескольких ключевых направлениях
- Во время лапароскопической операции хирург не смотрит в брюшную полость непосредственно через большой разрез поперек живота, а выполняет операцию, глядя на большой видеомонитор.
- Чтобы быть успешной сама операция и, особенно, ушивание матки, которая необходима во время лапароскопической миомэктомии, требуют большой зрительно-моторной координации и ловкости, а также знание анатомии области таза
- Процедура безопасна и эффективна, когда выполняется надлежащим образом, хорошо подготовленным специалистом. Процедура на самом деле сложная, поэтому к подготовке и соответствующему опыту врача, выполняющему её, предъявляются большие требования, чем при абдоминальной хирургии.
Консервативное удаление миомы проводят в четыре этапа:
- 1. Отсечение и вылущивание миоматозных узлов.
- 2. Восстановление дефектов миометрия – ушивание раны матки.
- 3. Извлечение миоматозных узлов.
- 4. Гемостаз и санация брюшной полости.
Показания к консервативной миомэктомии
- Размеры миомы матки 12 недель беременности и более у женщин репродуктивного возраста.
- Наличие хотя бы одного миоматозного узла диаметром более 3.5 см у женщин, планирующих беременность.
- Наличие миомы любых размеров при невынашивании беременности и бесплодии, если исключены другие причины этой проблемы.
- Миома, вызывающая кровотечения, из-за деформации полости и нарушения сократительной способности матки, что приводит к анемии у женщины репродуктивного возраста.
- Быстрый рост миомы — более 4 недель беременности за год.
- Синдром тазовых болей, возникающий в результате нарушения кровообращения в миоматозных узлах.
- Нарушение функции смежных органов (мочевого пузыря, кишечника) за счёт их механического сдавливания опухолью.
Противопоказания к лапароскопическому удалению миомы матки
- Декомпенсация заболеваний сердечно-сосудистой и дыхательной системы, сахарный диабет, печеночная недостаточность, заболевания крови и некоторые другие заболевания. Для определения противопоказаний необходима консультация терапевта или специалиста соответствующего профиля.
- Злокачественные заболевания эндометрия и шейки матки. При подозрении на малигнизацию до операции необходимо оценить состояние органов при помощи онкоцитологии, но более информативна, конечно, биопсия.
- Выраженный спаечный процесс после ранее перенесенных операций, а также ожирение II-III степени являются относительными противопоказаниями.
- Проведение консервативной миомэктомии при множественной миоме матки требует взвешенного подхода из-за высокой частоты рецидивов (от 30% и выше), в то время, как при одиночных узлах не более 10-20 %.
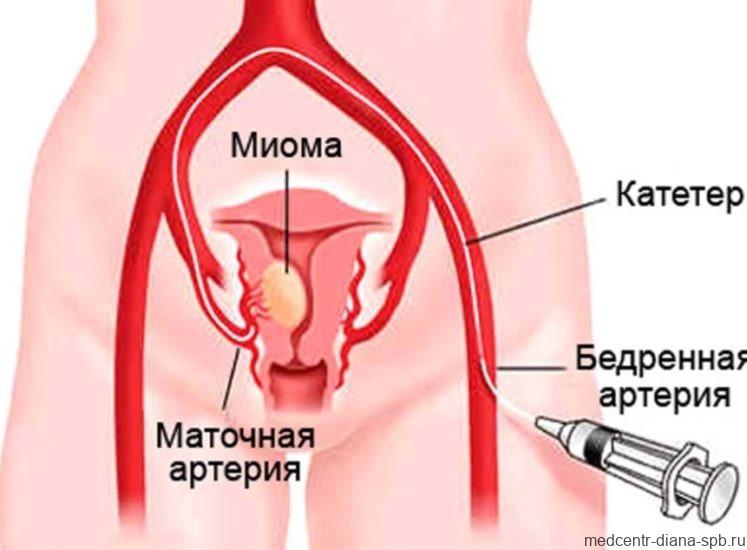
Противопоказания к выполнению миомэктомии лапароскопическим доступом в определенной степени относительны и зависят от профилактики кровотечения во время операции и владения хирургом техникой эндоскопического шва. Несмотря на преимущества лапароскопического доступа, лечение «трудных» миом, которые имеют следующие характеристики: размеры более 7-8 см, расположены интерстициально с центрипетальным ростом, перишеечно, по задней стенке матки, интралигаментарно и в области ребра матки, ранее имело ограничения. Это было связано с высоким риском осложнений, таких как: кровотечение при выделении узла, вероятность конверсии (переход на традиционную операцию – с лапаротомией), формирование ненадежного рубца на матке вследствие плохой визуализации раны в условиях продолжающегося кровотечения и активного использования в таких условиях электрохирургии.
Для решения этой проблемы в клинике высоких медицинских технологий им. Н. И. Пирогова с 2010 года используется методика временной предоперационной эмболизации маточных артерий.Благодаря этому нам удается решить проблемы стандартной техники лапароскопической миомэктомии: операция проводится без кровопотери, с минимальным электрохирургическим воздействием на миометрий, что позволяет выделить узел без травмы окружающих тканей и надежно ушить рану на матке в условиях хорошей визуализации. А это необходимо для последующей беременности и родов.
Диагностика Гиперпролактинемии:
Ведущим методом в обследовании больных с гиперпролактинемией принадлежит гормональному обследованию — определению пролактина в крови. Забор крови производится из вены, в утренние часы, между 5-м и 8-м днями менструального цикла. Как правило, при повышенном уровне гормона необходимы повторные определения (не менее 3-х). Это связано с возможностью временного повышения уровня пролактина, которое не говорит о наличии какого-либо заболевания. Для диагностики органической гиперпролактинемии применяют обследование области гипофиза с помощью краниографии (рентгеновский снимок черепа в 2-х проекциях), компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Последние 2 метода обладают значительно большей точностью и информативностью.
Беседы о пролактине …
09.03.201411:16
За всю небольшую историю этого блога, тема о пролактине собрала больше всего просмотров и комментариев. Поэтому возникла мысль осветить этот вопрос подробнее. Так возникли «Беседы о пролактине».Сегодня я попробую коснуться причин, вызывающих повышение пролактина. Но заранее большая просьба: «Не пытайтесь поставить самостоятельно диагноз по информации в блоге! Это работа врача». Информация, которая здесь размещается, приводится «для справки», как познавательная.Пролактин повышается у здорового человека в следующих случаях: 1. Нарушение режима сон-бодрствование, смещение режима сна (пролактин повышен в фазе глубокого сна). Поэтому существует рекомендация сдавать пролактин не ране, чем через 2-3! часа после пробуждения.2. Беременность. Вывод — не надо мониторировать пролактин при беременности, это бессмысленно.3.Стресс. Но только в том случае, если он был затяжным. Это не тот стресс, который возникает например, при заборе крови, потому что на стрессовый фактор пролактин «отреагирует» только через 1,5-2,5 часа после стресса (это связано с импульсным режимом выработки пролактина).4. Секс. Поэтому за сутки до сдачи анализа рекомендуют половое воздержание. 5. Гинекологический осмотр, осмотр маммолога у женщин. Поэтому в день осмотра пролактин не сдают.6. Кормление грудью.7. Физическая нагрузка. За сутки рекомендуется не ходить на фитнесс.8. Во 2 фазу цикла пролактин выше, чем в 1, как правило в допустимых для нормы диапазонах. Сдавать пролактин можно в любой день цикла — нормы есть для 1 и 2 фазы менструального цикла.9. Голод перед забором крови (более 14 часов, но с гипогликемией — снижением сахара крови).10. Курение. Совет — не курить за 1,5 часа до забора крови.11. Кровь на пролактин не сдают после посещения сауны, бани, пребывания на солнце (на пляже). А теперь о патологических состояниях, когда может повыситься пролактин.1. Гипотиреоз. Недостаток гормонов щитовидной железы часто! сопровождается повышением пролактина. И при компенсации гипотиреоза пролактин снижается соответственно, без лечения.2. Заболевания органов малого таза: эндометриоз, синдром поликистозных яичников.3. После сотрясения ГМ и др. травм.4. Опухоли гипофиза: соматотропинома, пролактинома, киста кармана Ратке, болезнь Кушинга.5. Патология головного мозга: краниофарингиома, гистиоцитоз Х, синдром «пустого турецкого седла», синдром «внутречерепной гипертензии», саркоидоз, синдром Шихана и др.6. Патология печени: гепатиты, цирроз, и др.7. Опоясывающий герпес.8. Повышение температуры при ОРВИ и др.9. Приём алкоголя.10. Лучевое лечение.11. Ранний послеоперационный период (как вариант стресса).12. Депрессия.13. Приём некоторых лекарств: Церукал, Мотилиум, Омез Д, трициклические антидепрессанты, и другие: антациды, оральные контрацептивы, метилдопа, нейролептики, резерпин и т.п.14. Приём наркотиков.15. Дефицит витамина В6.Продолжение следует…
Просмотров:6467
Что такое Гиперпролактинемия —
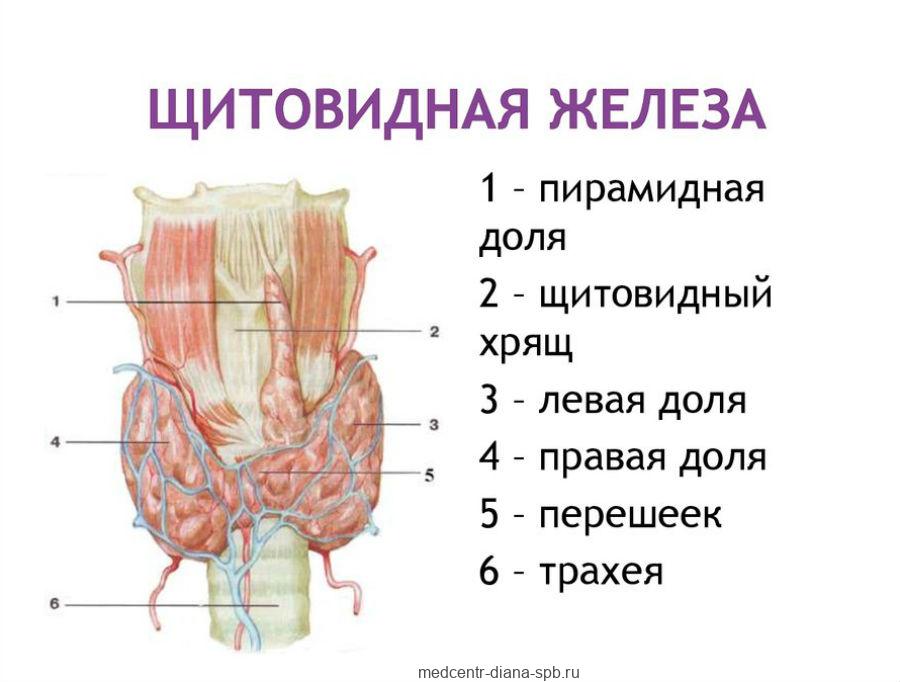
Гиперпролактинемия — это повышение концентрации гормона пролактина в крови. Пролактин наряду с лютеинизирующим (ЛГ) и фолликулостимулирующим (ФСГ) гормонами вырабатываются в эндокринной железе гипофиза. Гипофиз является своеобразным «дирижером» эндокринной системы. Он регулирует деятельность различных желез внутренней секреции — щитовидной железы, надпочечников, яичников и яичек, путем выработки соответствующих гормонов.
Пролактин иногда называют еще «молочным гормоном», т. к. он стимулирует образование молока у женщин после родов. В меньших количествах этот гормон образуется в организме мужчин. Пролактин, наряду с ЛГ и ФСГ регулируют половую жизнь и размножение. У женщин они стимулируют образование женских половых гормонов — эстрогенов и созревание яйцеклетки, а также регулируют менструальный цикл. У мужчин эти гормоны стимулируют выработку мужского полового гормона — тестостерона , а также подвижность сперматозоидов.
Лечение
Выбор терапии определяется причинами возникновения повышенного содержания пролактина, общим состоянием пациента и прочими факторами.
Если гиперпролактинемия вызвана приемом определенных лекарственных препаратов, врач рассматривает возможность его замены другим, не имеющим такого побочного эффекта.
Если заболевание развивается как следствие пролактиномы гипофиза или аденомы, пациенту подбирают медикаментозное лечение. Оперативное вмешательство требуется в редких случаях. Большинство опухолей, диагностируемых при гиперпролактинемии, — доброкачественные, не прогрессирующие, поэтому необходимости в лучевой терапии нет.
Если болезнь сопровождается сдавлением зрительного нерва и расстройствами зрения, подбирают более кардинальное лечение. В составлении терапевтической схемы обязательно участвует офтальмолог.
При вторичной гиперпролактинемии основное внимание уделяется первопричине нарушений — тому заболеванию, которое спровоцировало рост секреции пролактина. При идиопатической форме болезни корректируют гормональный фон пациента.
Симптомы
Клинические проявления заболевания включают в себя нарушения психоэмоционального состояния, метаболических процессов и работы репродуктивной системы. При этом гиперпролактинемия у женщин и мужчин может проявляться по-разному.
У женщин
Анализ уровня пролактина для исключения гиперпролактинемии — одно из первых исследований, которое назначает гинеколог-эндокринолог женщинам, страдающим бесплодием. Нарушение секреции этого гормона считается распространенной причиной нарушения репродуктивной функции.
Гиперпролактинемия часто вызывает сбои в менструальном цикле. Она приводит:
- к отсутствию овуляции;
- полному отсутствию менструации;
- сокращенной длительности менструаций (два дня и менее);
- скудным менструациям;
- увеличенному менструальному циклу (35 дней и более);
- длительным перерывам между менструациями (порядка полугода).
Следствием гиперлактинемии может служить гипоплазия матки. При этой патологии размер органа меньше нормы, а устилающий его слой эндометрия слишком тонок. Нередко также при гиперпролактинемии наблюдается снижение сексуального влечения и аноргазмия, усиленный рост волос по мужскому типу, нарушение баланса женских и мужских гормонов.
Еще один характерный симптом гиперпролактинемии у женщин называется галактореей. Он проявляется выделением молока или молозива, не связанным с лактацией. При этом галакторея не всегда указывает на повышенный уровень пролактина: почти 50% содержание этого гормона находится в пределах нормы.
В подростковом возрасте у девочек симптомом гиперпролактинемии служит ожирение и задержка полового созревания.
Кроме нарушений репродуктивной и половой функции, заболевание может проявляться метаболическими и психоэмоциональными симптомами. У пациентов наблюдается угревая сыпь, остеопороз, повышенный уровень холестерина. Также при гиперпролактинемии симптомом может быть эмоциональная нестабильность, признаки хронической усталости, нарушения сна.
У мужчин
Гиперпролактинемия у мужчин чаще всего проявляется снижением сексуального влечения и нарушением эректильной функции, бесплодием, гинекомастией — патологическим увеличением грудных желез, уменьшением выраженности вторичных половых признаков. Редко наблюдается аномальная секреция молока или молозива — лакторея.
Более распространены при гиперпролактинемии симптомы метаболических нарушений — повышенный уровень инсулина, ожирение, остеопороз. Встречаются психоэмоциональные расстройства — общая слабость, бессонница.
Чем проявляется гиперпролактинемия
Помимо влияния на молочные железы, гормон гипофиза, выделяемый его ацидофильными клетками, принимают участие и в других процессах организма.
Так, он регулирует уровень полового возбуждения до и после полового акта, работая в антагонизме с дофамином, а также принимает непосредственное участие в достижении оргазма. Пролактин контролирует уровень половых гормонов: эстрогена и прогестерона, снижая его.
Кроме этого, предполагается его участие в иммунном ответе, образовании новых кровеносных сосудов. Не исключено, что этот гормон оказывает и обезболивающее действие, это объясняет анальгезирующий эффект наркотических анальгетиков, антидепрессантов, транквилизаторов и нейролептиков, повышающих его выработку.
Вообще, сформулировано около 300 функций этого биологически активного вещества.
Количество пролактина резко возрастает ночью и ранним утром, а также во время полового акта и физических нагрузок. Стимулируют его продукцию и болевые ощущения, стрессорные воздействия, прием пищи. После устранения перечисленных факторов его уровень возвращается в норму.
Если же содержание пролактина стойко увеличено, то речь идет о гиперпролактинемии. Симптомами этого состояния у женщин, прежде всего, является сбои менструального цикла с последующей аменореей. В случае зашкаливания показателей появляется галакторея – истечение молока из молочных желез без наличия факта беременности. К этим же признакам присоединяется увеличение молочных желез за счет разрастания железистой ткани.
К другим признакам гиперпролактинемии относят:
- снижение сексуального желания;
- бесплодие;
- гормональный дисбаланс среди половых гормонов;
- избыточное оволосение на теле – гирсутизм. В области подмышек и лобка – оскудение волосяного покрова;
- снижение физической активности, быстрая утомляемость, нарушение эмоциональной стабильности;
- ожирение;
- слизистая половых органов становится сухой, что затрудняет половой акт;
- гипоплазия яичников;
- угроза образования тромбов за счет дефицита витамина Е;
- в случае поражения гипофиза – головная боль, снижение зрения.
Как лечить
Чтобы правильно провести терапию заболевания, необходимо выяснить его причину.
Одним из основных провоцирующих факторов такого состояния становится опухоль гипофиза, а именно той его части, которая отвечает за выработку пролактина. Это может быть пролактинома, а также аденома в ее макро- или микроформе.
Учитывая, что опухоль располагается в головном мозге и способна затрагивать его другие структуры, к клинической картине присоединяются и другие признаки. Как правило, это головная боль, снижение остроты зрения. В случае развития геморрагического инфаркта, присоединяются тошнота, рвота, паралич глазных нервов, нарушения сознания.
Для подтверждения наличия гипофизарной опухоли, вызвавшей гиперпролактинемию, необходимо пройти дополнительные обследования в виде МРТ, рентгенографии или КТ черепа, а также исследование глазного дна.
Лечение гиперпролактинемии определяется в зависимости от показателей содержания пролактина в крови.
В первую очередь, прибегают к медикаментозной терапии. Она осуществляется препаратами, активизирующими дофаминовую систему, поскольку дофамин подавляет выработку пролактина.
Используют 2 группы таких препаратов:
- эрголиновые – производные алкалоидов спорыньи Бромокриптин, Каберголин;
- неэрголиновые: Норпролак.
Из данного перечня средств-агонистов дофамина самым привлекательным считается Каберголин. Это препарат 3 поколения, отличающийся избирательным действием непосредственно на рецепторы дофамина. Эффект от его воздействия сохраняется более длительное время, за счет этого допускается использование 2 –3 раза в неделю.
Каберголин обладает малой степенью резистентности. Это значит, что в большинстве случаев лечения им гиперпролактинемия поддается коррекции, а случаи устойчивости к нему довольно редки.
Но стоит отметить, что при приеме данного средства в больших дозах нужно быть предельно осторожным, поскольку возникает риск поражения сердца. В течение всего периода терапии этим препаратом необходимо периодически делать эхокардиографию.
Группа агонистов дофамина способна проявлять и побочные эффекты. Среди них:
- тошнота, рвота;
- снижение АД, обмороки;
- нарушение аппетита и изжога;
- запор;
- головная боль, бессонница.
Однако наиболее выражены они при использовании Бромокриптина. Каберголин же действует более мягко. Если при терапии данным средством в течение 4 недель не наблюдается положительной динамики, то разрешается увеличить дозу. Полный курс лечения не должен превышать 6 месяцев. В период его прохождения требуется применять средства контрацепции.
Подобное лечение применимо не только при опухоли гипофиза, но и при идиопатической гиперпролактинемии. При такой форме заболевания наблюдается функциональное увеличение пролактина. То есть когда клетки гипофиза продуцируют его чрезмерное количество, но при этом их разрастания не наблюдается.
В этом случае также удобен в применении Парлодел. Его допускается использовать даже во время беременности. И, если она случается уже во время терапии препаратом, прекращение его приема не требуется.
Если в терапии гиперпролактинемии применяются агонисты дофамина, необходимо соблюдать следующие правила:
- Проводить контроль уровня пролактина 1 раз в месяц.
- При стабильном состоянии проходить МРТ 1 раз в год. В отдельных же случаях периодичность составляет 1р/3 месяца.
- 1 раз в месяц проходить обследование у окулиста.
- Следить за присоединением сопутствующих заболеваний.
Диагностика и лечение гиперпролактинемии в Тюмени
Любая из форм гиперпролактинемии, независимо от причин возникновения, требует наблюдения у врача. Современные методы терапии основываются преимущественно на медикаментозном лечении и коррекции образа жизни
Важно и то, что нормализация секреции пролактина при гиперпролактинемии часто требует участия сразу нескольких профильных специалистов: они подбирают метод, который не только уменьшает клинические проявления заболевания, но и в большинстве случаев приводит к полному выздоровлению. Успех терапии зависит и от причин нарушения, и от своевременности обращения пациента.
В клинике «Альфа-Центр Здоровья» в Тюмени можно получить персональную консультацию гинеколога-эндокринолога. Наш специалист подготовит персональные рекомендации по организации режима дня, уровню физической активности, особенностям сна и питания. Запись ведется по телефону или через автоматизированную форму на сайте. Работаем без выходных.
Прогноз эндокринного бесплодия
Чтобы сделать точный прогноз и установить диагноз, требуется комплексная консультация и . Более чем в 70% случаев можно избавиться от заболевания без хирургического вмешательства. При восстановлении овуляции и отсутствии тяжелых травм беременность наступает уже в течение 7-8 циклов употребления гормональных препаратов. Если беременность наступила, то проводится госпитализация для тщательного контроля (часто происходят нарушения координации и слабость родовой деятельности). При нарушениях в работе гипофиза и гипоталамуса и значительного снижения ЛГ и ФСГ достичь результатов исключительно при помощи гормональной терапии намного сложнее.
Виды патологии
Роль пролактина в организме женщины и мужчины обширна и разнообразна. Этому гормону приписывают более 300 функций. Он участвует в работе иммунной системы, осморегуляции, развитии молочных желез, поддержке выработки молока. Пролактин также влияет на процесс созревания плода и механизм запуска родов.
Неудивительно, что даже у здорового человека уровень пролактина в организме колеблется — не только в течение жизни, но и на протяжении суток. К его изменению может привести повышение температуры, вызванное инфекционным заболеванием, чихание, спровоцированное попаданием пыли на слизистую оболочку. В этом случае уровень гормона самопроизвольно повышается и понижается без каких-либо опасных последствий для здоровья.
Чтобы отличить естественное, обусловленное биологическими механизмами повышение пролактина, от болезни, выделяют формы гиперпролактинемии: физиологическую, патологическую, функциональную.
Физиологическая
К физиологической гиперпролактинемии относят постоянное повышение «молочного гормона» во время сна — как дневного, так и ночного. Также концентрация гормона возрастает во время полового акта.
При наличии физиологической гиперпролактинемии у женщин причина, считающаяся наиболее распространенной — беременность и период лактации. Когда женщина кормит ребенка грудью, уровень «молочного гормона» сильно возрастает, достигая показателей в 200-320 нг/мл. Тенденция к повышению концентрации пролактина в крови становится заметной на 8-й неделе беременности и происходит практически одновременно со снижением выработки прогестерона. Максимальный уровень наблюдается в промежутке между 20-й и 25-й неделями, а перед родоразрешением снова снижается. Такое состояние не опасно: по окончанию периода лактации концентрация пролактина стабилизируется в пределах нормы.
Возможна физиологическая гиперпролактинемия у мужчин, причины которой — чрезмерная физическая активность. Уровень гормона может повыситься после активных занятий в тренажерном зале, из-за стресса или приема белковой пищи. У женщин рост концентрации пролактина наблюдается во второй половине менструального цикла.
Патологическая
При патологической форме гиперпролактинемии уровень гормона сильно повышен. Причиной возникновения синдрома может быть опухоль гипофиза и гипоталамуса, нарушения в работе репродуктивных органов, хроническое воспаление предстательной железы. Также гиперпролактинемию патологического характера вызывает гипотиреоз, цирроз печени, почечная недостаточность.
В отдельную категорию выделяют медикаментозную, или ятрогенную форму гиперпролактинемии. Она может быть вызвана приемом некоторых лекарственных препаратов — нейролептиков, антидепрессантов, транквилизаторов. Содержание пролактина в крови повышается при приеме эстрогенсодержащих оральных контрацептивов, блокаторов кальциевых каналов и желудочной секреции, средств для понижения артериального давления. Побочный эффект в виде гиперпролактинемии характерен и для ингибиторов/блокаторов дофамина, противосудорожных препаратов.
В ряде случаев гиперпролактинемия наблюдается вследствие злоупотребления опиатами и табакокурения.
Функциональная
Эта форма заболевания стоит особняком. Для функциональной гиперпролактинемии причины, характерные физиологической и патологической форме болезни — гормональные, опухолевые, медикаментозные — не свойственны. Тем не менее, уровень «молочного гормона» у пациента стабильно (хоть и умеренно) повышен.
Медицина объясняет это явление множеством функций, которые пролактин выполняет в организме. Сильный стресс, смена часовых поясов и другие случаи адаптации к сложным условиям могут вызывать функциональную гиперпролактинемию. Несмотря на отсутствие патологических причин, она нередко приводит к снижению фертильности и другим неблагоприятным последствиям.
Причины неудачного ЭКО
Психоэмоциональная подавленность – одно из наиболее негативных последствий первой неудачной попытки ЭКО. Именно проблемы в психической сфере в будущем могут стать препятствием к зачатию ребенка при повторных попытках. Репродуктологи и психологи клиники К+31 внимательно следят за физическим и психическим здоровьем своих пациентов. Это позволяет с высокой точностью определить, что именно пошло не так и устранить проблему в следующем протоколе ЭКО.
Как уже отмечалось, удача после первой попытки эко – это редкость. Вероятность зачатия в первом протоколе обычно не превышает 40%.
Признаки неудачного ЭКО:
- физиологическую неготовность организма к зачатию;
- возрастные и бытовые факторы;
- генетические и клеточные аномалии;
- деонтологические и ятрогенные факторы.
Каждая из вышеперечисленных категорий причин имеет свои особенности. В большинстве случаев их удается устранить с помощью медикаментозного лечения, соблюдения режима и профессионально составленного плана ВРТ.
Физиологические причины
В 73% случаев неудачное ЭКО – результат недостаточной подготовки материнского организма к зачатию. Нарушения в функционировании репродуктивной системы являются одной из ключевых причин бесплодия. К числу физиологических причин неуспеха ВРТ относятся:
- патологические изменения в эндометрии;
- аутоиммунные нарушения;
- гормональные сбои;
- патологии фаллопиевых труб;
- синдром истощения яичников;
- отсутствие ответа на гормональную терапию;
- скрыто протекающие инфекции.
Нарушение менструального цикла и недостаточное содержание в крови стероидных гормонов приводит к тому, что эмбрион не может имплантироваться в стенку матки. Как следствие, это приводит к неуспешному исходу ЭКО.
Бытовые и возрастные причины
С возрастом репродуктивная активность организма угасает, в связи с чем снижаются шансы на зачатие в протоколе ЭКО. Часто причиной неудачного искусственного оплодотворения становятся:
- возраст пациенток после 40-45 лет;
- нездоровый образ жизни;
- тяжелый микроклимат в семье;
- избыточный вес;
- несоблюдение врачебных рекомендаций;
- пагубные привычки.
Пациентки должны понимать, что после ЭКО нежелательно контактировать с окружающими людьми и подвергать себя избыточным физическим и психоэмоциональным нагрузкам. В первые 14 дней после проведения процедуры это может привести к срыву беременности или замиранию плода.
Клеточные и генетические аномалии
Первое неудачное ЭКО может быть следствием недостаточно качества используемого биоматериала во время процедуры:
- низкое качество ооцитов и сперматозоидов;
- недостаточная жизнеспособность эмбрионов;
- хромосомные заболевания.
Если причиной неудачи стало низкое качество мужских или женских гамет, репродуктологи и эмбриологи клиники К+31 назначают пациентам гормональную терапию. Ее прохождение способствует нормализации сперматогенеза у мужчин и менструального цикла – у женщин.
Деонтологические и ятрогенные причины
Беременность может не наступить по причине недостаточного профессионализма врачей и некачественно проведенных манипуляций. Следует понимать, что вероятность зачатия после ЭКО во многом зависит от грамотности составленного протокола ЭКО и уровня профессионализма специалистов. Немаловажную роль в этом играет и качество используемого диагностического и лабораторного оборудования.
В клинике К+31 работают репродуктологи, андрологи и другие профильные специалисты с большим опытом работы. При определении причин бесплодия супружеских пар они используют медицинское оборудование экспертного класса. Оплодотворение ооцитов сперматозоидами in vitro осуществляется в современной лаборатории, благодаря чему жизнеспособность полученных эмбрионов существенно возрастает.