Гинекологические заболевания
Содержание:
Симптомы гинекологических заболеваний
Все гинекологические заболевания сопровождаются специфическими симптомами, наиболее характерными из которых являются:
- патологическая секреция;
- нарушения менструальной, сексуальной функций (например, боль во время полового акта, обусловленная чаще всего воспалительным процессом придатков матки);
- нарушения детородной функции (например, самопроизвольные выкидыши), бесплодие.
Нарушения менструальной функции могут проявляться в самых разных формах: гипо- или гиперменструальный синдром, аменорея, меноррагия, альгодисменорея, ановуляция (отсутствие овуляции).
Как протекают гинекологические заболевания у женщин?
Что касается инфекционных заболеваний, особенно в запущенной стадии, то она могут провоцировать острые гинекологические патологии. Если симптоматика стерта и не была вовремя замечена, такие болезни часто переходят в запущенную хроническую форму.
Опухолевые патологии и болезни, связанные с эндокринной системой,отличаются длительностью течения и полным отсутствием прямых признаков. Выявить их можно только при осмотре гинеколога и сдаче анализов.
Женщинам, не зависимо от сферы работы, состояния здоровья и социального статуса, рекомендуется проходить профилактический осмотр каждые полгода.
Медицинские услуги центра Конфиденс помогут забыть о недугах и проблемах со здоровьем, вернув вам полноценную жизнь.
К причинам появления патологий можно отнести гормональные нарушения, какие-либо аномалии развития мочеполовой системы, а также внешние факторы. Причем последняя группа одна из наиболее многочисленных:
- ведение ранней половой жизни
- несоблюдение норм интимной гигиены
- частая смена половых партнеров при незащищенном сексе
- инфекционные очаги
- стрессы, нервные перевозбуждения, переутомление, бессонница
- бесконтрольный и не назначенный прием антибиотиков
- ослабленный иммунитет
- нерегулярное, несбалансированное питание
- частые расстройства пищевода, бесконтрольные диеты и дефицит (избыток) веса
- неправильно подобранные гормональные контрацептивы
- частые аборты
- различные гинекологические манипуляции, в том числе хирургические вмешательства.
Наиболее просто заметить инфекционные болезни. Появляется чувство дискомфорта, усиливаются выделения, приобретая нехарактерный запах и цвет. Это может быть связано не только со сменой половой партнера, но и с переохлаждением, использованием нового средства для интимной гигиены.
Распознать другие заболевания сложнее. К примеру, сбой в менструальном цикле женщины могут связать со стрессом или отсутствием постоянного партнера, хотя это симптом может указывать на серьезный гормональный сбой. При появлении непостоянных и не обильный кровяных выделений возможно диагностирование полипов или эктопии шейки матки.
Вагинальный кандидоз
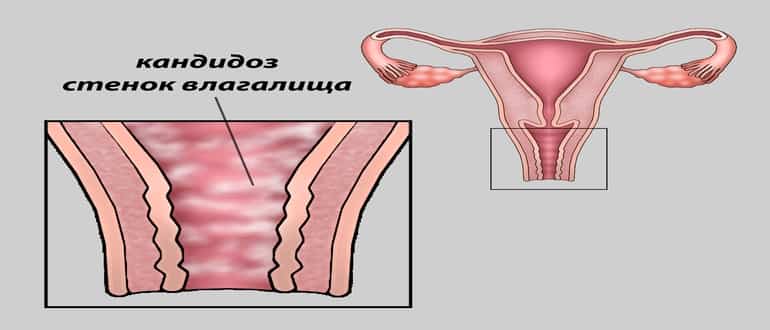
Вагинальный кандидоз, в народе просто именуемый молочницей, одно из самых распространенных гинекологических заболеваний у женщин, доставляющее им массу неприятных ощущений
Причиной развития заболевания являются грибы рода Candida, которые попадают в человеческий организм еще при рождении и остаются с нами на всю жизнь, проявляя свою агрессивность лишь в случаях снижения иммунитета
С молочницей, хотя бы один раз в жизни, сталкивались около 75% женщин
Причины возникновения молочницы
Врачи связывают появление вагинального кандидоза с двумя основными причинами
Во первых, с широким применением лекарственных препаратов-антибиотиков, что приводит к активному снижению иммунитета, а во вторых с влиянием экологии на организм человека
Существует еще ряд второстепенных причин. Например:
- постоянные стрессы;
- неправильное питание;
- частая смена половых партнеров;
- низкая активность лейкоцитов в организме;
- хронические заболевания (туберкулез, онкология, ВИЧ);
- возрастные гормональные изменения в организме женщины;
- изменение микрофлоры половых органов при беременности;
- наличие сахарного диабета и соответственно, связанного с ним нарушения обмена веществ;
Основные симптомы молочницы
- жжение в уретре;
- неприятный запах из влагалища;
- покраснение слизистых оболочек;
- творожистые выделения из влагалища;
- болезненные ощущения при мочеиспускании;
Возможные осложнения
Последствия, из-за несвоевременного лечения вагинального кандидоза, могут вызвать следующие осложнения:
- внутренние ткани теряют свою эластичность. Из-за этого, во время родов, у женщины может случиться много разрывов, которые потом длительно заживают;
- новорожденный может заразиться молочницей во время прохождения через родовые пути. Грибок попадет на его слизистые, и только что рожденного малыша придется сразу подвергнуть лечению;
Еще одна опасность молочницы заключается в том, что грибок поражает не только слизистую влагалища, но и часть внутренних органов, что приводит к обострению заболеваний, не связанных с кандидозом
Какие гинекологические заболевания мы обследуем
Мы проводим обследование и лечение пациентов, имеющих различные патологии:
-
инфекции, передаваемые половым путем (ИППП, ЗППП);
-
воспалительные заболевания органов малого таза;
-
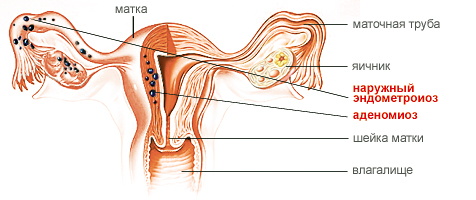
эндометриоз;
-
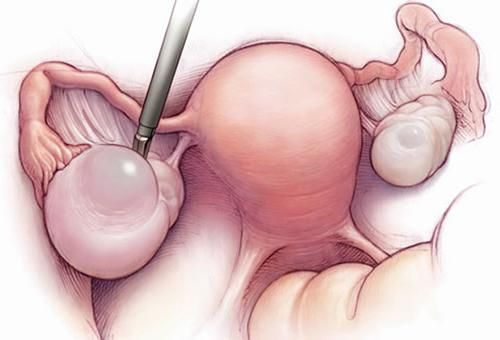
кисты яичников;
-
миома матки;
-
нарушение менструального цикла;
-
проблемы периода менопаузы;
бесплодие (за исключением вспомогательных репродуктивных технологий — ЭКО).
Врачи-гинекологи нашей клиники подбирают лечение индивидуально для каждого пациента, в том числе:
-
лекарственные средства;
-
заместительную гормональную терапию;
-
методы контрацепции.
Так терапия проходит максимально эффективно и безопасно для здоровья женщины.
В случае обнаружения патологии, требующей проведения операции, мы в срочном порядке направляем пациента на госпитализацию. Благодаря нашей оперативности время ожидания хирургического вмешательства сокращается до 2-х — 5-ти дней с момента обследования.
Посткастрационный синдром
Возникает после операции удаления яичников (кастрации). При этом в организме полностью прекращается выработка женских половых гормонов – эстрогенов.
- частые приливы;
- повышенная утомляемость, снижение трудоспособности;
- головные боли, нарушения сна;
- раздражительность;
- снижение памяти и внимания;
- потливость;
- учащенное сердцебиение, подъемы артериального давления;
- ожирение, повышение уровня холестерина крови, атеросклероз;
- остеопороз.
Наши врачи
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Фофанова Ирина Юрьевна
Врач — гинеколог, кандидат медицинских наук
Стаж 37 лет
Записаться на прием
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Ярочкина Марина Игоревна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Кардава Инна Васильевна
Врач акушер-гинеколог, УЗИ
Стаж 15 лет
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Диагностика
Резекция яичников
- Стоимость: 90 000 — 130 000 руб.
- Продолжительность: 30-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Диагностика всех описанных выше состояний предполагает проведение гормональных исследований после осмотра гинекологом-эндокринологом. Часто назначает другие исследования и анализы: общий анализ крови, УЗИ, , биохимический анализ крови. Пациентке по показаниям назначают дополнительную консультацию , , других специалистов.
Основной метод лечения во всех случаях – гормонотерапия. Дополнительно назначают успокоительные средства, антидепрессанты, транквилизаторы, психостимуляторы, витаминно-минеральные комплексы, сосудистые препараты и пр.
Хирургическое лечение назначают при:
- врождённом адреногенитальном синдроме для исправления внешнего вида половых органов;
- поликистозе яичников – часто используют вапоризацию (испарение лазером) кист в яичниках, так как они представляют риск в плане развития злокачественных опухолей.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Прием врача-акушера-гинеколога с ультразвуковым исследованием (первичный) | 4 200 |
| Эндоскопическая резекция яичника | 95 000 — 125 000 |
- Папилломавирусная инфекция у женщин
- Опущение матки
Как проходит гинекологический осмотр
1. ОЦЕНКА ОБЩЕГО СОСТОЯНИЯ
Этот этап может включать такие процедуры, как измерение артериального давления, температуры тела, определение характера оволосения, веса тела, пальпация щитовидной железы и т. п. и проводится не всегда, а по показаниям.
2. ПАЛЬПАЦИЯ МОЛОЧНЫХ ЖЕЛЕЗ
Путем внешнего осмотра молочной железы и прощупывания проверяется, нет ли каких-либо патологических изменений (уплотнений, болезненности и т.п.) в тканях молочных желез, выражено ли оволосение вокруг ореолы соска. При обнаружении проблемы может быть рекомендованиа консультация врача маммолога и УЗИ груди.
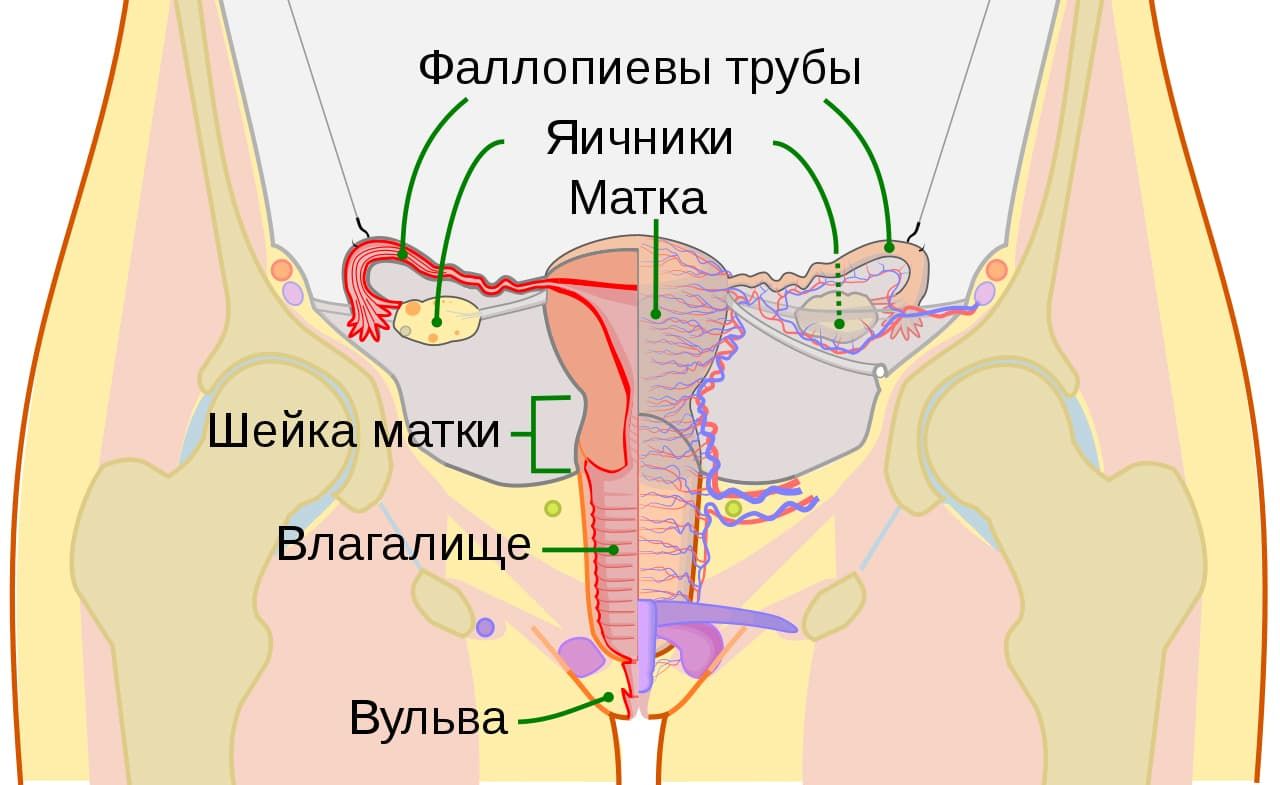
3. ОСМОТР НАРУЖНЫХ ПОЛОВЫХ ОРГАНОВ
В течение этого и следующих этапов гинекологического осмотра девушке предстоит находиться в специальном кресле. В целях большего комфорта следует правильно расположиться на этом устройстве. Для этого нужно снять всю одежду ниже пояса, расположиться на кресле сидя или полулежа, а согнутые в коленях ноги положить на специальные подставки, либо подтянуть их к животу и упереться ступнями в упоры. Ну и, конечно, расслабиться (само собой, перед заходом во врачебный кабинет предварительно следует посетить туалет и освободить мочевой пузырь с кишечником). После этого гинеколог осматривает характер оволосения паховой области, внешние половые органы (большие и малые половые губы, преддверие влагалища, клитор, а также область уретры и заднего прохода) на предмет выявления раздражений, выделений, кондилом и прочих патологических проявлений, которых в норме быть не должно.
4. ОСМОТР ГИНЕКОЛОГИЧЕСКИМ ЗЕРКАЛОМ ШЕЙКИ МАТКИ, ВЛАГАЛИЩА
Специалист вводит во влагалище стерильное, одноразовое пластиковое зеркало определенного размера (1, 2, 3 или S, M, L). Данный метод позволяет обследовать влагалищые стенки и шейку матки, выявить возможные нарушения и заболевания, провести некоторые диагностические процедуры и взятие анализов. Если у гинеколога девственница, осмотр влагалища и шейки матки проводится специальным (детским) зеркалом, либо его не делают вообще. В случаях крайней необходимости, когда введение гинекологического зеркала девственнице имеет строгие медицинские показания, например, при кровотечении, подозрении на опухолевые процессы и т.п., может стать вопрос о проведении хирургической дефлорации.
5. ВЛАГАЛИЩНОЕ ИССЛЕДОВАНИЕ
Проверяются у гинеколога таким образом только те пациентки, которые имели опыт вагинальных интимных отношений. Прощупывание проводится одним или двумя пальцами руки в стерильной перчатке. Врач вводит пальцы во влагалище, а другой рукой нажимает на низ живота, определяя размер, форму, положение и подвижность матки и яичников, определяя их состояние. При вагинальном осмотре гинеколог может определить, например, такие состояния, как миома матки, воспаление придатков, кисты яичников, обычная и внематочная беременность, спаечные процессы в малом тазу и др
При этом важно максимально расслабиться и иметь пустой мочевой пузырь и кишечник
6. ОСМОТР ЧЕРЕЗ ПРЯМУЮ КИШКУ
Ректальное исследование (через задний проход) у гинеколога проходят девушки-девственницы, либо когда данных одной влагалищной пальпации недостаточно. Пальпация через прямую кишку помогает определить состояние матки, придатков и окружающих их тканей, косвенно понять состояние тонуса мускулатуры анального сфинктера. Технически при осмотре через задний проход в случае с женщиной другая рука врача может находиться либо во влагалище, либо на животе, обеспечивая встречное сжатие.
Рис. Гинекологический набор для осмотра
Состав: Подкладная пеленка, зеркало, стерильные латексные перчатки для влагалищного/ректального исследования, зондик для взятия мазка
После гинекологического осмотра
Проведя обследование на гинекологическом кресле и обнаружив отклонения от нормы, врач может рекомендовать инструментальное или лабораторное исследование. Ими могут быть:
- Кольпоскопия шейки матки,
- Цитологический анализ,
- Мазки, бакпосевы,
- ПЦР на инфекции,
- УЗИ органов малого таза
ГДЕ ПРОЙТИ ОСМОТР У ГИНЕКОЛОГА?
Зная, как девушки проверяются у гинеколога и решая вопрос, куда пойти к врачу и выбрав нашу клинику, можете быть абсолютно уверены, что наш доктор проявит полное понимание и внимательность к любой вашей ситуации. Прохождение осмотра гинеколога на кресле не оставит у Вас неприятных воспоминаний! На этой странице можно узнать цены на гинекологические осмотры.
|
Клиника гинекологии и женского здоровья Контакты: Кутузовский проспект, 35 Москва. Телефон: +7 495 749-49-97, Факс: +7 495 749-49-97 |
УЗНАТЬ БОЛЬШЕ ПРО:
Гарднереллез
Инкубационный период заболевания составляет 4-10 дней. Первыми сигналами инфицирования являются:
- появление запаха «тухлой рыбы» из влагалища. Такой специфический запах вызван распадом продуктов жизнедеятельности инфекции;
- незначительные беловато-серые или желтоватые выделения из влагалища.
- С развитием заболевания клиническая картина дополняется симптомами:
- ощущение раздражения, зуда и жжения во влагалище;
- учащённое мочеиспускание;
- боли внизу живота, что свидетельствует о нарастании воспалительного процесса;
- усиливающиеся дискомфортные и болезненные ощущения во время полового акта;
- кремообразные выделения, стекающие по стенкам влагалища в промежность.
После полового акта симптоматика приобретает ярко выраженный характер, поскольку сперма, имея щелочную реакцию, служит благоприятной средой для размножения бактерий гарднерелл.
Симптомы гинекологических заболеваний у женщин
Симптомами гинекологических заболеваний у женщин чаще бывают боли, неприятные ощущения в половых органах. Жжение, боль, дискомфорт, появление болезненных высыпаний и язвочек в наружных половых органах чаще говорит о вульвите. Вульвит – это воспалении, вызванном чужеродной флорой. Боли, жжение, дискомфорт во влагалище может свидетельствовать о кольпите (вагините), который чаще бывает вызван появлением чужих бактерий во влагалище. Эти же бактерии, проникая выше, вызывают воспаление внутренних половых органов – шейки матки (цервицит), полости матки (эндометрит), самой матки (метрит), труб (сальпингит) и яичников (аднексит). Такого рода воспаления женских половых органов могут возникать из-за инфекций, передающихся половым путем или других неспецифических инфекций. При этом симптомы гинекологических воспалительных заболеваний у женщин приблизительно однотипные – дискомфорт или боль внизу живота, жжение и зуд в наружных половых органах, появление посторонних выделений и запахов.
Симптомы гинекологических болезней разнятся в зависимости от причины.
Например, заболевания, обусловленные гормональными дисфункциями, могут протекать без боли. А могут и с болью, если присоединяется инфекция. Поэтому, для выверенного лечения важен комплексный взгляд на проблемы, с которыми приходит женщина на прием к гинекологу. При этом только учета симптомов гинекологических заболеваний у женщин недостаточно для установления диагноза. Нужны аппаратное обследование (УЗИ, кольпоскопия, иногда – МРТ с контрастированием или КТ органов малого таза), а также лабораторное уточнение возможных видов гинекологических заболеваний. Лечение должно быть выверенным и основываться на точно установленном диагнозе.
Диагностика новообразований женских половых органов
Первичное обращение женщины к врачу-гинекологу может быть связано с появлением следующих симптомов:
- тянущие боли различной интенсивности в области малого таза;
- внеурочные кровотечения;
- затруднение и болезненность при мочеиспускании, частые позывы;.
- боли во время полового акта;
- увеличение нижней части живота, не связанное с беременностью, и появление чувства тяжести;
- изменение цвета и структуры слизистых оболочек наружных половых органов.
Сбор анамнеза и выявление жалоб пациентки, а также стандартный осмотр специалистом позволяет заподозрить патологию – наличие новообразования, однако более точную диагностику можно провести только лабораторными и инструментальными методами. К последним относится УЗИ органов малого таза, в том числе с использованием цветовой доплерографии. Трансвагинальная эхография дает возможность определить характер опухоли, ее размер и точную локализацию, что, в свою очередь, позволяет выработать оптимальную тактику лечения.
Сифилис
Обычно сифилис у женщин проявляется спустя 2-4 недели после заражения, иногда этот период сокращается до 9 дней или удлиняется до 6 месяцев. Клинические проявления разделяются на 3 стадии: первичную, вторичную и третичную.
Начинается заболевание с образования сифилитической язвы – плоской уплотненной папулы – в месте проникновения возбудителя:
- на слизистой оболочке влагалища, половых губах;
- на сосках молочных желез;
- на слизистой ротовой полости;
- в уголках губ;
- на коже лица.
Образование безболезненно, поэтому многие женщины даже не подозревают о его появлении, когда оно расположено внутри влагалища и скрыто от глаз. По этой причине сифилис часто диагностируется только во вторичном периоде. С течением времени папула превращается из небольшого образования размером 1-3 мм в круглую или овальную красную язву диаметром до 2 см.
Она имеет плотную структуру и влажная на ощупь. В центре язва грязно-жёлтого цвета, что напоминает гнойную массу.
Симптомы первичного сифилиса:
- увеличение лимфоузлов около мест появления сифилитических язв (тазовых, подчелюстных или подмышечных). Это происходит спустя 5-7 дней после образования твердого шанкра. Они безболезненны, подвижны, могут достигать размеров грецкого ореха;
- общее недомогание организма: повышенная температура тела, лихорадка, боль в костях и суставах, слабость;
- обильные густые выделения с гноевидной консистенцией и неприятным запахом, иногда вызывающие зуд и жжение;
- нарушение менструального цикла, характеризующееся неприятными ощущениями при кровотечении.
Только спустя 3-4 недели после образования сифилитических язв анализ крови RW показывает положительный результат.
Рак молочной железы
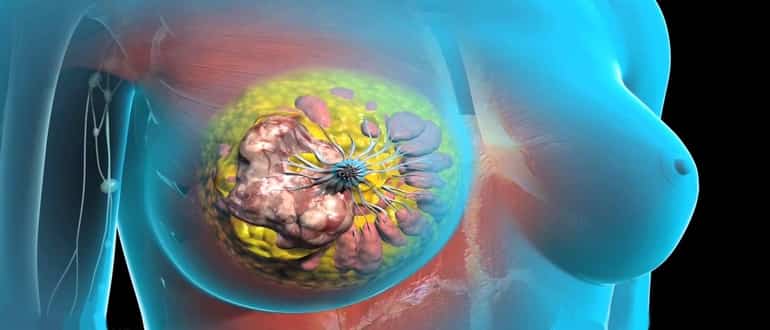
Рак молочной железы является злокачественной опухолью. Это одна из самых частых форм рака среди женщин всего мира, которая по различным данным поражает от 1/3 до 1/9 женщин, в возрасте от 13 до 90 лет
Среди всего количества раковых заболеваний, рак молочной железы стоит на втором месте после рака легких
Согласно данным Всемирной организации здравоохранения (ВОЗ), ежегодно в мире регистрируется от 8 тыс. до 1 млн. новых случаев раковой опухоли. При этом заболевание занимает второе место в ряду смертельных исходов у женщин
Давно доказано, риск развития рака молочной железы после 65 лет почти в 6 раз выше, чем до этого возраста, и в 150 раз выше, чем до 30 лет
Причины возникновения рака молочной железы
В качестве всевозможных причин возникновения рака молочной железы можно назвать следующие:
- воздействие радиационного облучения;
- опухолевые заболевания других органов;
- травмы груди, перенесенные операции (по поводу мастита, например);
- гормональные нарушения, вызванные эндокринными и инфекционными заболеваниями органов мочеполовой системы;
- нарушение работы репродуктивной системы, начало менструаций в раннем возрасте, позднее наступление менопаузы, отсутствие половой жизни в репродуктивном возрасте, аборты;
Немаловажную роль играет фактор наследственности. У пожилых женщин рак груди встречается значительно чаще, чем у молодых
У курящих женщин и женщин регулярно употребляющих спиртное, риск возникновения рака молочной железы, существенно повышается
Основные симптомы рака молочной железы
- Иногда могут беспокоить достаточно болезненные менструации и боли в молочной железе, как при мастопатии;
- На более поздних стадиях опухоль достигает больших размеров и видна невооруженным глазом. Форма и структура железы изменяется. Может втягиваться сосок; на месте поражения появляются язвы, прозрачные или кровянистые выделения из груди, отмечаются уплотнения в подмышечных впадинах или над ключицами, что говорит о поражении лимфатических узлов
Возможные осложнения
Если вовремя не диагностировать болезнь, возможно появление метастаз, которые могут происходить по лимфатическим и кровеносным сосудам
Лимфогенные метастазы появляются в регионарных лимфатических узлах: передних грудных, подмышечных, под- и надключичных, окологрудинных
Гематогенные метастазы обнаруживаются чаще в костях, легких, печени, почках
При раке молочной железы нередко встречаются так называемые латентные, или дремлющие метастазы, которые могут начать развиться через 7-10 лет после удаления первичной опухоли
Лечение ложной щенности
После постановки точного диагноза врач назначит ряд лекарственных препаратов, при этом будет учтена порода, темперамент, масса тела, тяжесть и продолжительность симптомов, состояние половой системы, планирование дальнейшей вязки.
Все препараты можно разделить на гормональные, гомеопатические и успокоительные. Первые не безопасны для здоровья, так как обладают рядом побочных эффектов. Гомеопатические варианты менее вредны, однако их нужно применять длительный период времени. Все это время четвероногая любимица должна находиться под ветеринарным контролем.
Гормональная терапия
Применяется только при тяжелых случаях, когда требуется срочно восстановить физическое и психическое здоровье самки. Гормоны ставят уколами, которые имеют ряд побочных эффектов и не всегда оправданы. Ветеринар сам решает, целесообразна ли гормональная терапия.
Также гормоны могут применяться для остановки лактации в случае, если собаке грозит мастит.
Гомеопатия
Гомеопатические ветеринарные средства являются мягким способом постепенно вывести собаку из болезненного состояния. В основном они направлены на снижение лактации и естественную нормализацию гормонального фона. Выбор препарата полностью ложится на плечи врача, он же назначает форму лечения – в таблетках или инъекциях.
Успокоительные
В основном применяются ветеринарные успокоительные на основе лекарственных трав. Это Кот Баюн, Фитекс, Стоп-стресс и другие. Препараты выпускаются в виде таблеток, спреев или капель, что облегчает их прием.
Смена образа жизни и рациона
Самое главное – вместе с собакой пережить этот тяжелый период. Ветеринары советуют быть внимательным к состоянию любимицы, мягким и терпеливым, даже если она хулиганит
Важно отвлечь ее от ожидания потомства, почаще и подольше выгуливая, уделяя много времени дрессировке и новым впечатлениям
Ветеринары рекомендуют перевести животное на одноразовое кормление. В рацион не стоит включать молоко и мясо, потребление воды также стоит ограничить. Все эти меры можно прекратить после того, как остановится лактация, а молочные железы придут в норму.
Стерилизация
К радикальным методам можно отнести кастрацию или стерилизацию. Следует помнить, что при стерилизации происходит перевязка фаллопиевых труб – самка не сможет завести малышей, но вероятность появления мнимой беременности увеличится. Кастрация же происходит с удалением матки и яичников с придатками.
Если вы даже после кастрации наблюдаете признаки лжебеременности, то это означает, что врач ошибся и не полностью удалил детородные органы. Нужно будет провести повторное хирургическое вмешательство.
К положительным моментам такого метода относится практически стопроцентное излечение от мнимой щенности, а также профилактика злокачественных новообразований молочных желез. А вот к отрицательным можно отнести невозможность дальнейшего появления потомства
Особенно это важно для заводчиков, занимающихся определенной породой и выставками
Причины развития эктопии шейки матки
Эктопии шейки матки (термин «эктопия» давно заменил устаревший термин «эрозия») могут иметь различное происхождение. Это эктопия эпителия шейки матки, псевдоэрозия шейки матки, эрозия шейки матки, эндоцервикоз. В практике врача-гинеколога встречаются эктопии, носящие травматический характер, но гораздо чаще специалистам приходится иметь дело с эктопиями инфекционного происхождения. Чаще всего причиной развития эктопий шейки матки становятся вирусные инфекции (в основном, вирус папилломы человека, ВПЧ), реже — бактерии.
Лечение эктопии
Основной сложностью в лечении заболеваний данной группы является своевременная диагностика: к сожалению, несмотря на обилие информации о важности регулярных визитов к гинекологу, многие пациентки по-прежнему пропускают ежегодные профилактические осмотры, обращаясь за медицинской помощью только на поздних стадиях заболевания
Распространенность эктопии шейки матки
Проблема эктопий шейки матки чрезвычайно распространена: то или иное заболевание из данной группы находится у каждой второй женщины, обращающейся к гинекологу с жалобами на дискомфорт, наличие болей при половых контактах, кровенистых выделениях при половом контакте (так называемые контактные выделения). Последнее говорит уже о запущенности процесса. Если причиной эктопии является инфекционных процесс, то женщину беспокоят выделения.
Какие анализы необходимо сдать?
При подозрении на эктопию шейки матки проводится исследование методом ПЦР для выявления вируса папилломы человека, а также бакпосев с целью выявления стафилококка, стрептококка, e. coli и других бактерий, способных вызвать воспаление шейки матки — эндоцервицит. Проверяются пациентки и на наличие цитомегаловирусной инфекции и вируса герпеса. Все эти анализы можно провести в сети клиник «Здоровье», равно как и трансвагинальное ультразвуковое исследование. Целесообразно пациенткам с эктопиями проводить и расширенную кольпоскопию с различными пробами для исключения злокачественных изменений в области шейки матки.
Последствия ВПЧ
При выявлении ВПЧ высокого онкогенного риска пациенткам обязательно назначается лечение для предупреждения развития рака. Однако рак шейки матки — не единственная проблема, ассоциированная с эктопиями: пациентки нередко жалуются на снижение фертильности, либидо (половое влечение) поэтому заболевания шейки матки необходимо лечить вне зависимости от наличия или отсутствия риска развития рака на фоне эктопии. При необходимости врачи клиник сети «Здоровье» проводят прижигания эктопий электрокоагуляцией и фармпрепаратами.