Как проявляется гестоз при беременности на поздних сроках?
Содержание:
Преэклампсия: можно ли полностью вылечиться?
В большинстве случаев описанные терапевтические меры позволяют контролировать преэклампсию до рождения ребенка. После родов артериальное давление и функция почек нормализуются в течение нескольких дней. Лишь у ограниченного числа матерей спонтанное разрешение преэклампсии может быть завершено в течение нескольких недель.
Таким образом, с определенной точки зрения, роды представляют собой решающее лекарство от преэклампсии. По этой причине беременная женщина находится под пристальным наблюдением до тех пор, пока не удастся родить ребенка.
Предупреждение! Гестоз никогда не регрессирует самопроизвольно: наоборот, любое улучшение симптомов должно побудить гинеколога немедленно оценить состояние здоровья будущего ребенка. Смерть плода, на самом деле, вызывает быстрое исчезновение расстройств, связанных с преэклампсией.
Причины
Причины возникновения гестоза до сих пор точно не известны, поэтому данное состояние является болезнью теорий. Гестоз обуславливается недостаточностью процессов приспособления организма женщины к новым условиям жизни в период гестации и невозможностью полноценно обеспечить потребности растущего плода. К предрасполагающим факторам возникновения данного осложнения относятся:
- возраст женщины (моложе 18 и старше 30);
- многоплодие;
- первая беременность;
- наследственность;
- гестоз в прошлые беременности;
- хронические соматические заболевания (гипертоническая болезнь, избыточный вес, гормональная патология, сахарный диабет).
Фетоплацентарная недостаточность чаще всего обусловлена развитием гестоза, но может развиться и при наличии следующих факторов:
- возраст матери (младше 18 и старше 30);
- неблагоприятные жилищные условия;
- неполноценное питание;
- вредные привычки и производственные вредности;
- стресс, эмоциональная неустойчивость;
- осложнения настоящей беременности (мало- и многоводие, гестоз, перенашивание, резус-конфликт, угроза прерывания и преждевременных родов);
- хроническая соматическая патология (сердечно-сосудистые заболевания, патология почек и эндокринных желез, хронические и острые инфекции, патология крови);
- многоплодная беременность;
- аномалии развития матки, бесплодие, истмико-цервикальная недостаточность в анамнезе и др.
Преждевременная отслойка плаценты также является мультифакторным осложнением, а риск ее возникновения возрастает на фоне следующих состояний:
- гестоз;
- резус-конфликтная беременность;
- антифосфолипидный синдром;
- эндокринная патология;
- короткая пуповина;
- «перехаживание»;
- механическая травма живота;
- аллергия на некоторые растворы для внутривенных инфузий;
- заболевания свертывающей системы крови;
- миоматозные узлы и прикрепление в их области плаценты;
- многоплодие и пр.
Причины
К сожалению, полностью предотвратить развитие гестоза невозможно. Врачи до сих пор не могут выявить какую-то основную причину. На это влияет совокупность индивидуальных факторов: хронические болезни, наследственность, особенности течения беременности.
Выделяют группа риска женщин, которые имеют больше шансов для развития патологии:
- ранний возраст будущей матери до 18 лет или же, наоборот, поздний – 30;
- беременность с помощью ЭКО;
- зачатие при инцесте;
- хронические болезни (сахарный диабет, астма и другие);
- вынашивание нескольких плодов;
- перенёсшие инфекционные болезни при беременности;
- сопутствующие осложнения при гестации.
Пациентки, входящие в эту группу должны тщательнее следить за самочувствием и своевременно сдавать анализы, чтобы выявить патологию вначале и предпринять меры по устранению.
Эти же советы настоятельно рекомендуют выполнять гинекологи и остальным женщинам, даже если они не из группы риска. Сейчас большинство медиков сходится во мнении, что все-таки основная причина развития осложнения – нарушение внутренней работы сосудов, что провоцирует микротромбоз в органах и плаценте.
Диагностика гестоза
Обследование при подозрении на гестоз:
- Анализ мочи. Позволяет выявить белок, кетоновые тела, лейкоциты, бактерии и другие элементы. Это дает возможность отличить поражение почек при гестозе от пиелонефрита или других заболеваний.
- Анализ крови. Играют роль такие показатели, как гемоглобин (легкое понижение в конце беременности – норма), гематокрит (сгущение крови), тромбоциты, уровень ферментов печени (говорит о поражении печени при тяжелом гестозе).
- УЗИ матки и плода с допплерометрией. Позволяет оценить развитие малыша и вовремя распознать его задержку. Оценка кровотока в маточных артериях с помощью допплера позволяет дать примерный прогноз развития болезни: чем хуже кровоток, тем больше вероятность гестоза.
- КТГ плода. Делается после 28 недели беременности, на более ранних сроках не показательно. Показывает подвижность малыша, работу его сердца и, следовательно, наличие или отсутствие гипоксии (кислородного голодания).
Раннее выявление рисков развития гестоза
Чтобы избежать тяжёлых проявлений гестоза у беременной, врачи стараются как можно раньше выявить его. Существуют факторы, которые говорят о возможности развития преэклампсии в дальнейшем:
- Наличие хронического стресса у женщины. Стресс оказывает влияние на нервную систему, снижая её адаптационные возможности.
- Наследственная предрасположенность.
- Недостаточность эндокринной системы и нарушение нейро-эндокринной регуляции. Наличие аллергических проявлений.
- Возраст. У женщин младше 17 лет и старше 35 лет вероятность развития гестоз возрастает. Заболевания сердечно-сосудистой системы, печени, почек, а также ожирение.
- Курение, употребление алкоголя.
- Инфекционные заболевания и погрешности в питании.
- Наличие преэклампсии в предыдущую беременность.
Также вероятность развития преэклампсии определяют на скрининге в первом триместре беременности. Существуют маркеры преэклампсии, выявив которые, можно говорить о том, что в конце беременности с большей вероятностью разовьётся гестоз. К ним относят ангиогенные, антиангиогенные факторы, плацентарный фактор, клубочковый эндотелиоз, и другие. По скринингу, в котором выявлены эти факторы, могут поставить высокий риск преэклампсии.
Однако стоит сказать, что работы над выявлением различных маркёров ведутся до сих пор, а современные скрининги нельзя назвать точными. Поэтому до конца беременности вы будете находиться в безызвестности, даже если у вас выявили маркеры преэклампсии. Но заключение будет полезно гинекологу, который ведёт вашу беременность. Зная о возможных рисках, она будет внимательнее относиться к вашему состоянию здоровья.
Выявление и профилактика осложнения беременности
Определение рисков патологий — важнейшая составляющая программы ведения беременности. В ходе обследования врач выявляет у будущей матери факторы, способствующие осложнению, и присваивает каждому из них балл. После этого, по совокупности результатов, он определяет степень риска для женщины и ее ребенка, на основании чего в дальнейшем выстраивается стратегия по сохранению или прерыванию беременности.
Важную роль в процессе определения рисков играет сбор анамнеза у будущей матери. Таким образом выявляются следующие факторы:
- наличие патологий беременности в прошлом — в частности, имевшиеся ранее выкидыши серьезно повышают шансы на самопроизвольный аборт в текущий период вынашивания;
- генетический риск осложнения беременности — наличие у родителей родственников с наследственными заболеваниями также является причиной для более строго наблюдения за состоянием матери и плода;
- перенесенные и имеющиеся общие заболевания — сбор сведений о них от самой пациентки позволяет ускорить обследование, что особенно полезно в случаях, когда требуется экстренная помощь.
Безусловно, помимо сбора данных от самой матери, врач осуществляет комплексное медицинское обследование (скрининг), включающее следующие тесты:
- ультразвуковое исследование;
- генетический ДНК-тест;
- лабораторный анализ мочи и крови (на гормоны, антитела);
- тест на наличие инфекций;
- биопсию хориона, околоплодной жидкости и другие анализы.
Базовый набор обследований включает УЗИ и лабораторные анализы мочи и крови. При высоком риске нарушений назначаются дополнительные, в том числе инвазивные процедуры, такие как биопсия. Однако их применяют только в сложных ситуациях, так как такие методы сами способны привести к осложнениям беременности и патологиям плода.
Методы лечения гестозов
Лечение ранних гестозов:
- Рвота беременных: нормализация режима дня, коррекция рациона (частые приемы легкоусвояемой пищи мелкими порциями), обильный питьевой режим, витаминотерапия. При тяжелых вариантах протекания гестоза на ранних сроках беременную следует госпитализировать и назначить медикаментозное лечение.
- Слюнотечение беременных: полоскание полости рта настоями шалфея, ромашки и мяты, иногда применяют внутримышечные инъекции.
Лечение редких форм гестоза:
- Дерматозы беременных: диета с ограниченным количеством белков и жиров, антигистаминные препараты, коррекция нарушений работы нервной системы и обмена веществ.
- Холестатический гепатоз: назначение специальной диеты, перед родами – витамин К (профилактика кровотечений). Прогрессирование симптомов может стать достаточным основанием для прерывания беременности.
- Острый жировой гепатоз беременных требует незамедлительного прерывания беременности. Применяется дезинтоксикационная терапия, гемодиализ при необходимости.
- Хорея: компенсация недостатка натрия, кальция и магния, физ. процедуры, массаж.
Лечение поздних гестозов:
- Легкая преэклампсия: самостоятельное наблюдение беременной за основными показателями (измерение АД, появление отеков), регулярные визиты к врачу.
- Преэклампсия средней тяжести: плановая госпитализация в стационар, устранение физических и психических нагрузок, насыщенная белками диета, витаминно-минеральные комплексы, гипотензивные препараты для снижения давления, системные кортикостероиды, динамическое наблюдение за состоянием матери и плода.
- Тяжелая преэклампсия: беременную госпитализируют в отделение интенсивной терапии, катетеризируют периферическую вену для проведения инфузионной терапии и мочевой пузырь для контроля количества мочи. Женщине прописывают строгий постельный режим. Обязательно применяют антигипертензивную терапию (снижение АД). Выбирается оптимальная тактика для осуществления родов в ближайшие сутки.
- Послеродовая преэклампсия: постельный режим, контроль АД, сбалансированная диета с ограничением количества соли, продление гипотензивной терапии, возможно применение мочегонных препаратов, кислородная терапия и сосудорасширяющие средства.
- Эклампсия: незамедлительная стимуляция родов (если нет возможности провести естественные роды, осуществляют кесарево сечение), противосудорожные препараты, возобновление проходимости дыхательных путей, госпитализация в палату интенсивной терапии, ингаляции кислорода, при отсутствии самостоятельного дыхания — искусственная вентиляция легких, гипотензивная терапия.
Что подразумевается под преэклампсией?
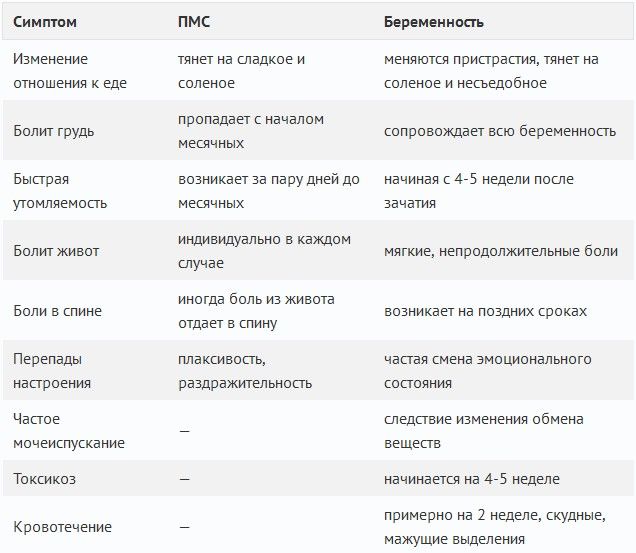
Преэклампсия (или гестоз) – это осложнение, которое может развиться во время беременности и затрагивает около 5-8% будущих мам. Как правило, гестоз возникает после 20-й недели беременности и характеризуется гипертонией в сочетании с чрезмерным присутствием белка в моче у женщин с нормотензивным артериальным давлением и без протеинурии.
 Присутствие белка в моче
Присутствие белка в моче
Детально, диагностическое определение преэклампсии получается по следующим критериям:
- Артериальное давление ≥140 / 90 мм рт. Ст. (В двух последовательных измерениях с интервалом не менее 6 часов);
- Протеинурия ≥0,3 г / 24 часа.
Преэклампсия также включает широко распространенный отек из-за задержки жидкости, чрезмерного увеличения веса, головной боли, нарушений зрения, тошноты, рвоты и других проявлений, связанных с гипертоническим состоянием и протеинурией. Как правило, преэклампсия является обратимой в течение послеродового периода, в течение 6-12 недель после родов.
Гестоз: как он проявляется?
Преэклампсия обычно включает серию изменений, связанных с артериальной гипертензией (≥ 140/90 мм рт. Ст.) И протеинурией (≥ 0,3 г / 24 ч) у ранее нормотензивных и непротеинурических женщин.
После 20-й недели беременности можно обнаружить:
- Отек: преэклампсия проявляется широко распространенным отеком из-за задержки жидкости. По этой причине при появлении отека, особенно на лице и руках, желательно немедленно обратиться к гинекологу. В тяжелых случаях может возникнуть сильный отек лодыжек и век.
- Чрезмерное увеличение массы тела: обычно подозревается увеличение веса у беременных женщин, которые набирают более 500 граммов в неделю.
- В некоторых случаях симптомы гестоза более мягкие или незаметные; это способствует поздней диагностике и борьбе с болезнью.
Чрезмерное увеличение массы тела
Если преэклампсия не распознается на ранней стадии, она может прогрессировать и вызывать другие симптомы неконтролируемой гипертензии. Эти проявления включают следующее:
- Сильная и постоянная головная боль, обычно лобная;
- Нарушения зрения, такие как нечеткость зрения, скотома и диплопия;
- Тошнота и рвота (иногда возникает так называемая нейрогенная рвота, то есть внезапная рвота, не предшествующая тошноте);
- Боль в эпигастрии;
- Боль в правом подреберье живота из-за растяжения капсулы печени;
- Наличие альбумина в моче (в норме белок отсутствует; альбуминурия может указывать на нарушение работы почек);
- Уменьшение количества мочи;
- Петехии или другие признаки аномального кровотечения.
Изменения, обнаруживаемые в случае преэклампсии, также:
- Повышенные ферменты печени (трансаминазы);
- Гиперкреатининемия (креатинин сыворотки > 1,1 мг / дл);
- Уменьшение тромбоцитов (тромбоцитопения );
- Неврологические симптомы, такие как тремор рук или судороги.
Тиреотоксикоз и гипотиреоз
РАННИЕ ГЕСТОЗЫ – это рвота беременных, само название указывает на то, в чем болезнь проявляется. Кроме того, это непроходимая тошнота, непереносимость запахов и пищи.
Рвота после еды
Рвота бывает после еды, поэтому пища и жидкость не усваивается, развивается обезвоживание, потеря массы тела, ухудшается общее самочувствие вплоть до потери трудоспособности.
Страдает плод, так как в этот период идет закладка и формирование тканей и органов. К причинам, ведущим к развитию рвоты, относят заболевания желудочно-кишечного тракта и печени, астенический синдром, аутоиммунные нарушения. Лечение рвоты беременных легкой и средней тяжести проводится амбулаторно, тяжёлой – в акушерском стационаре.
Врач, у которого Вы наблюдаетесь, подберет необходимое лечение
Но важно помнить, что при таком состоянии особенно опасно обезвоживание и необходим частый и обильный приём жидкости не менее 3-х литров в сутки (вода, соки, молочные напитки). . Питание должно быть дробным, частым до 5-6 раз
Калорийность пищи должна составлять от 2500 до 3000ккал, в основном за счет нежирного мяса, рыбы, яиц, молочных продуктов, овощей, фруктов, сложных углеводов (крупы, хлеб, макароны)
Питание должно быть дробным, частым до 5-6 раз. Калорийность пищи должна составлять от 2500 до 3000ккал, в основном за счет нежирного мяса, рыбы, яиц, молочных продуктов, овощей, фруктов, сложных углеводов (крупы, хлеб, макароны).
Осложнения и риски
Преэклампсия – потенциально опасное осложнение беременности как для беременной, так и для будущего ребенка.
Возможные последствия преэклампсии для беременной:
- При пренебрежении преэклампсия может вызвать серьезные повреждения органов, особенно головного мозга, почек и печени, даже необратимые. Если не дать соответствующую терапию, могут возникнуть состояния спутанности сознания, нарушения свертывания крови, клонии, печеночная боль, одышка, отек легких, олигурия, острая почечная недостаточность, кровоизлияние в мозг или сердечный приступ.
- Преэклампсия также может прогрессировать до HELLP-синдрома, клинического состояния, характеризующегося гемолизом, повышением активности печеночных ферментов и тромбоцитопенией.
Возможные последствия преэклампсии для плода:
- Главный признак преэклампсии у плода – задержка роста из-за сбоя в работе плаценты.
- Основным осложнением преэклампсии является преждевременная отслойка плаценты, проявляющаяся в кровотечении у матери.
- Еще одно возможное последствие – рождение очень недоношенного ребенка (примечание: преждевременные роды могут произойти с 28-й по 34-ю неделю, в зависимости от конкретного случая, с более или менее серьезными последствиями).
Лечение
При развитии всех перечисленных угрожаемых состояниях беременная подлежит немедленной госпитализации, где решается вопрос о целесообразности пролонгирования беременности или о родоразрешении.
При возникновении хронической фетоплацентарной недостаточности назначаются
- средства, улучшающие маточно-плацентарный кровоток (актовегин, витамин Е, хофитол, инстенон, пирацетам и др.),
- спазмолитики (папаверин, эуфиллин, но-шпа),
- препараты, нормализующие реологию крови: антиагреганты (курантил, аспирин) и антикоагулянты (трентал, троксевазин),
- также показаны токолитики (гинипрал, партусистен, сернокислая магнезия) для расслабления матки и нормализации кровообращения в ней,
- в случае выявленной внутриутробной инфекции назначаются антибиотики (макролиды: эритромицин, сумамед) и другие противовоспалительные препараты (метронидазол, противогрибковые средства и прочие).
При гестозе терапия начинается с создания лечебно-охранительного режима и назначения диеты (пища, богатая белками, умеренно недосоленная, умеренное или сниженное потребление жидкости), разгрузочные дни 1 раз в неделю, травяные чаи.
Гестоз требует назначения гипотензивных препаратов (нифедипин, метилдопа, лабетолол), снижающих тонус матки и понижающих давление средств (гинипрал, сернокислая магнезия), нормализации маточно-плацентарного кровообращения (курантил, трентал, пирацетам, актовегин и др.).
Также при гестозе показана инфузионная терапия для восстановления объема циркулирующей крови и нормализации ее реологии (инфукол, реополиглюкин, альбумин, свежезамороженная плазма). Дополнительно назначаются антиоксиданты (токоферол, глутаминовая и аскорбиновая кислота). В случае развития преэклампсии при доношенной беременности решается вопрос о родовозбуждении или оперативном родоразрешении, эклампсия в любом сроке — показание к кесареву сечению.
Отслойка плаценты умеренной или тяжелой степени есть прямое показание к оперативному родоразрешению независимо от сроков беременности (в интересах матери). При легкой степени назначается лечение фетоплацентарной недостаточности, внутриутробной гипоксии плода, анемии и гипертонуса матки.
Симптомы
Признаки гестоза
Симптоматика гестоза определяется триадой признаков:
- повышение кровяного давления (преимущественно диастолического),
- протеинурия (появление белка в моче),
- возникновение отеков голени, рук, передней брюшной стенки и лица (водянка).
Доклиническая картина характеризуется патологической прибавкой веса (более 300гр в неделю) и изменениями в свертывающей системе крови (снижением тромбоцитов, повышением гематокрита).
Тяжелыми проявлениями гестоза являются преэклампсия и эклампсия. При преэклампсии вследствие нарушения микроциркуляции в головном мозге появляются следующие симптомы: боль в голове и головокружение, шум в ушах и мельтешение «мушек» перед глазами, боли в правом подреберье, заложенность носа, тошнота и рвота, сонливость или бессонница. При отсутствии лечения преэклампсия очень быстро переходит в стадию эклампсии, которая характеризуется развитием судорог и потерей сознания.
Признаки фетоплацентарной недостаточности
Фетоплацентарная недостаточность может быть острой, например, на фоне отслойки плаценты, и хронической.
Хроническая фетоплацентарная недостаточность не имеет ярко выраженных клинических проявлений, женщина может лишь отмечать урежение шевелений плода. Диагноз подтверждается данными УЗИ с допплерографией, кардиотокографии (КТГ), плацентографии, которые отображают степень нарушения маточно-плацентарного кровотока. ФПН ведет к развитию внутриутробной гипоксии плода.
Признаки отслойки плаценты
Преждевременная отслойка плаценты определяется как весьма грозное осложнение беременности, когда отслоение детского места произошло либо в период беременности, либо в первом или втором периоде родов (в норме плацента отделяется в третьем периоде).
Проявляется данное состояние развитием наружного (реже) и внутреннего кровотечения, геморрагическим шоком, острой внутриутробной гипоксией, болевым синдромом и гипертонусом матки.
Отслойка плаценты может быть краевой (более благоприятный прогноз) и центральной, когда плацента крепится к маточной стенке лишь по окружности, по краям. Также в зависимости от площади отслоившегося участка отслойка детского места может быть легкой (менее ?), умеренной (1/3 и более) и тяжелой (1/2 и больше).
Симптомы
Нефропатия беременных обычно возникает после двадцатой недели течения беременности. Артериальная гипертензия является базовым прогрессирующим симптомом нефропатии беременности. Изначально возрастает диастолическое, а через один-полтора месяца и систолическое артериальное давление. Также рано (вместе с диастолической гипертензией) возникает гиперурикемия.
Протеинурия сначала имеет незначительные проявления (от 0,3 до 0,5 грамма на литр), возникает у большинства пациенток через три-шесть недель после обнаружения артериальной гипертензии, стремительно развивается, и достигает в стадиях предэклампсии и эклампсии очень высоких показателей, что способствует образованию нефротического синдрома. В составе крови отмечается снижение белков до пяти процентов. Отчетливо выражена задержка хлоридов и воды в организме.
Кроме этого, являются распространенными отеки разной выраженности, они более видимы на руках и лице.
Диагностика
В первую очередь нужно исключить проявления симптоматических гипертензий. Феохромоцитома и синдром Конна могут длительный период протекать в скрытой форме и проявиться серьезной гипертензией на протяжении беременности. Ввиду этого, у всех беременных с повышенным давлением, рекомендуют проверять уровень калия и катехоламинов в сыворотке крови. В случае обнаружения отклонений показана компьютерная рентгенологическая томография, а также эхография надпочечников.
Ключевыми симптомами нефропатии беременных, по которым ее дифференцируют от гипертонии, существовавшей до периода беременности, являются:
- гиперурикемия;
- явные нарушения маточно-плацентарного тока крови;
- отсутствие иных симптомов позднего токсикоза (кроме гипертонии);
- невыявление гипертрофии левого желудочка.
Обследуемся на факторы риска
Изменения плаценты и нарушения плацентарного кровообращения приводят к недостаточному поступлению кислорода и необходимых питательных веществ к ребенку. Вопрос о тактике ведения беременности решается не только с точки зрения состояния материнского организма, но и плода. Доклиническая диагностика и превентивно начатое лечение почти в три раза снижают частоту клинически выраженных форм заболевания и частоту акушерских осложнений при родах.
Обследование на факторы риска осложненного течения беременности рекомендуется проходить на этапе планирования беременности или ее ранних сроках. Если такое обследование не было проведено вообще, то желательно сделать его независимо от сроков уже имеющейся беременности.
В качестве скрининга рекомендуется сдать анализ крови на гомоцистеин и аутоантитела (к кардиолипину, нативной и денатурированной ДНК, тиреоидной пероксидазе и тиреоглобулину), гемостазиограмму с тестами на волчаночный антикоагулянт.
Желательно также оценить состояние щитовидной железы (УЗИ с допплерометрией, ТТГ и Т4 св.), следить за артериальным давлением, сделать общий анализ крови и мочи. По показаниям спектр анализов может быть расширен.
Диагностика гестоза
Процедура диагностики гестоза всегда начинается с общего и биохимического анализа, что поможет выяснить уровень белка в организме и его наличие в моче. Будущая мама обязательно должна сдать анализы на количество тромбоцитов и на уровень свертываемости крови.
Отеки можно заметить только при постоянном контроле набранного веса беременной. В среднем, женщина должна набирать в весе около 350 г, но не боле 0,5 кг, однако такие показатели используют в тех случаях, когда пациентка не страдала гестозом во втором триместре беременности. Также необходимо отслеживать количество жидкости, поступающей в организм, и её выделением.
Не лишним во время диагностирования гестоза будет осмотр у окулиста и исследование с помощью УЗИ на гипоксию плода. Необходимо следить за артериальным давлением на каждой руке, так как показатели могут быть разные. Каждая беременная женщина регулярно должна сдавать кровь и мочу на анализы, проходить процедуру взвешивания и измерения артериального давления.
Особое внимание специалисты уделяют «гестозной группе риска» — нерожавшие ранее, вынашивающие несколько плодов одновременно, беременные старшего возраста, женщины с половыми инфекционными и с запущенными хроническими заболеваниями.