Клинические формы, стадии и симптомы эпилепсии
Содержание:
Ночные ПА
Приступ паники может застать человека в любую минуту, даже ночью. В ночное время, в тишине и в темноте, когда больному не на что отвлечься, он концентрируется на своих мыслях разнообразного характера, в том числе и негативных.
Другая причина – это кошмары. Но не стоит путать сам приступ и ужасающее сновидение. Пароксизма развивается после того, как был увиден кошмарный сон. И ее невозможно забыть, в отличие от сновидения.
Если речь идет о панических атаках засыпания, то они чаще всего возникают в промежутке 00.00–4.00 утра. Приступ также может разбудить свою жертву среди сна.
Ночные ПА заметно подрывают здоровье человека. Он страдает нарушениями сна, как правило, это бессонница или проблемы с засыпанием.
Недостаточный отдых ночью провоцирует головную боль, хроническую усталость днем. Снижается продуктивная деятельность больного. Он становится нервным, раздражительным. Настроение приобретает депрессивный оттенок.
Симптомы ночных атак повторяют типичные проявления состояния и также способствуют развитию фобий. Так, у девушки после смерти отца появились приступы панической атаки. Она отмечала, что ночью ее посещали дыхательные спазмы. Нередко появлялась мысль о том, что может не проснуться. Даже просила знакомых звонить по утрам, проверять, жива ли она.
Если человек во время ночной пароксизмы ощущает оторванность от реальности, не понимает, что с ним происходит, то такое чувство сохраняется и днем. Измотанная нервная система, не успевшая за ночь восстановиться, не воспринимает объективную действительность. Больной не понимает, кто он и что с ним происходит.
Паническая атака пробуждения настигает рано утром. Больной просыпается от внезапного и распирающего чувства тревожности. Постепенно к нему присоединяются и другие симптомы. Естественно, что больше человеку не удается заснуть, и он чувствует себя измотанным и не отдохнувшим.
Симптомы сердечного приступа
Симптомы сердечного приступа могут включать боль в груди или дискомфорт, затрудненное дыхание и головокружение
Важно отметить, что не все люди имеют одни и те же симптомы. У некоторых людей симптомы сердечного приступа могут проявляться постепенно, а у других — внезапно
Не каждый человек будет иметь все симптомы сердечного приступа, и они могут варьироваться по интенсивности и продолжительности. Если человек уже пережил сердечный приступ в прошлом, симптомы в следующий раз могут появиться аналогично или по-другому.
Симптомы сердечного приступа могут включать
Боль или дискомфорт в груди
Боль в груди — распространенный симптом сердечного приступа. Во время этой стадии сердечного приступа люди могут иметь следующие ощущения в груди:
- острая боль
- давление
- ноющая боль
- тяжесть в груди
Некоторые люди также говорят, что отмечают чувство стеснения, которое может ощущаться, как будто их «сжимают». Иногда эти ощущения могут появляться внезапно и интенсивно. Это происходит, когда закупорка произошла внезапно. Если закупорка медленно прогрессирует с течением времени, то симптомы появляются постепенно. В этих случаях пациенты могут ошибочно принять эти ощущения за изжогу и расстройство пищеварения.
Если человек имеет симптомы, возникающие при физической нагрузке и проходящие при отдыхе, даже если они возникают постепенно, то необходимо обсудить это с врачом, особенно если симптомы прогрессируют с течением времени.
Однако люди не должны ждать, чтобы обратиться за медицинской помощью из-за боли в груди. Они должны немедленно обратиться за медицинской помощью, особенно если появляются другие признаки сердечного приступа.
Боль или дискомфорт в других областях
Ощущения, которые человек может иметь в груди, могут распространяться в другие области тела, включая:
- спину
- челюсть
- шею
- живот
- руку или плечо
Одышка
Человек может иметь трудности с дыханием до или во время сердечного приступа. Одышка может возникать вследствие повышения давления в сердце или как симптом закупорки кровеносных сосудов.
Головокружение
Некоторые могут чувствовать слабость и головокружение. Это может быть связано с плохим кровообращением или быть прямым результатом симптомов закупорки.
Холодный пот
Ощущение холодного пота или липкости может также возникать во время сердечных приступов. Холодный пот может быть похож на пот, который возникает во время гриппа или другого вирусного заболевания
Люди должны обратить внимание на другие симптомы, которые возникают наряду с холодным потом
Если они похожи на сердечный приступ, важно срочно обратиться за медицинской помощью
Желудочные симптомы
Некоторые люди могут ощущать желудочно-кишечные симптомы,
- тошноту
- рвоту
- расстройство желудка
- боль или жжение
Эти желудочные симптомы могут привести к тому, что люди ошибочно принимают сердечный приступ за изжогу.
Усталость
Необъяснимая усталость — еще один потенциальный симптом сердечного приступа или надвигающегося сердечного приступа. Люди часто сообщают, что чувствуют себя более уставшими, чем обычно, поскольку блокировки могут прогрессировать.
Тревога
Во время сердечного приступа люди также могут отмечать чувство паники или тревоги. Люди могут путать панические атаки и сердечные приступы, учитывая сходство симптомов.
Ограничения и рекомендации
Для возбуждения всей нервной системы человеку достаточно выпить всего лишь чашку кофе. Кофеин из данного напитка задействует и перевозбуждает, в том числе, и нейроны коры головного мозга, страдающие от перевозбуждения у пациентов-эпилептиков. Кофе усиливает нервный импульс, который, наоборот, требуется снизить, способствует ускорению нервных импульсов между нейронами, что провоцирует бодрящий эффект. Однако завышение нервных импульсов нейронов в эпилептическом очаге провоцирует новый эпилептический припадок и нивелирует воздействие противосудорожных средств. Помимо всего вышеназванного, прием кофеиносодержащих напитков (чая, кофе, какао) на протяжении долгого периода может даже у здорового человека вызывать разрушение нейронов в мозге.
Поскольку спиртное воздействует на головной мозг человека разрушительно и именно оно очень часто является причиной формирования эпилептического припадка при алкоголизме, то вопрос о целесообразности употребления алкоголя при эпилепсии отпадает сам собой
Однако важно понимать, что и сам алкоголизм является страшной болезнью, не менее тяжелой, чем эпилепсия. Врожденная эпилепсия заключается в симптоматике эпилептической мозговой готовности – во внештатной функциональности нейронов, которая их изнашивает и разрушает
При гибели нейронов в мозге происходит прерывание важных функциональных взаимосвязей, что вызывает деградацию больного. Употребление алкоголя провоцирует усиление отмирания нейронов, что и приводит к утрате личностных человеческих качеств у алкоголиков.
Приобретенная эпилепсия не возникает резко из-за однократного сильного возлияния или от периодических мизерных доз спиртного, которые некоторые люди позволяют себе выпить, она провоцируется регулярными отравлениями организма токсинами этилового спирта, употребляемого в больших количествах. Алкоголики с болезнями центральной нервной системы испытывают зависимость от спиртных напитков, но употребление алкоголя провоцирует ускорение деградации личности, учащает возникновение приступов и способствует скорейшему летальному исходу алкоголика. Вот почему при эпилепсии пить алкоголь пациентам категорически запрещено.
При выборе профессии и будущей работы ограничения для пациентов связаны с возможностью возникновения припадков, при которых по долгу службы они смогут причинить вред окружающим людям. Таким людям запрещается управлять транспортными средствами (особенно это касается пассажироперевозок, поскольку управление персональным авто в некоторых государствах разрешено), работать на высоте, около незащищенных механизмов, водоемов, проходить срочную или контрактную службу в армии или на флоте, быть сотрудником полиции, пожарных частей, тюрем, охранных организаций, скорой помощи. Очень опасно работать с движущимися механизмами, химикатами, хрупкими предметами.
Для определения уровня работоспособности необходимо определить тип эпилепсии, а также тяжесть течения патологии, сопутствующие заболевания пациента, наличие интеллектуальных или физических нарушений у него, степень, с которой больной может контролировать возникающие приступы. Посменная работа для людей с эпилепсией чаще всего не вредна, поскольку позволяет полноценно высыпаться и регулярно принимать прописанные врачом лекарства.
Касательно управления автомобилями стоит сказать, что, например, в Америке законодательство относительно людей с эпилепсией отличается даже в различных штатах. По статистике, дорожно-транспортные происшествия по вине больных эпилепсией происходят несколько чаще, чем по вине здоровых людей, однако эта заболеваемость формирует аналогичную статистику с пациентами с сердечно-сосудистыми патологиями и значительно ниже той, что демонстрируют люди, находящиеся в состоянии алкогольного опьянения.
Главным критерием безопасности на дорогах является то время, которое прошло у пациента с момента последнего приступа. В ряде стран управление личным авто запрещено с момента первого эпилептического припадка – в России, Греции, Японии, Бразилии, Индии. В Канаде и Америке пациент может быть допущен к вождению автомобиля, если с момента последнего приступа проходит 3 месяца.
Большинство случаев эпилепсии не исключает возможности семейного проживания с лицами противоположных полов, рождения детей. При беременности необходимо пройти комплексное медицинское обследование и все время до рождения ребенка тщательно наблюдаться у врача.
Синдром Леннокса-Гасто.
Синдром Леннокса-Гасто (СЛГ) – эпилептическая энцефалопатия детского возраста, характеризующаяся полиморфизмом приступов, специфическими изменениями ЭЭГ и резистентностью к терапии. Частота СЛГ составляет 3-5% среди всех эпилептических синдромов у детей и подростков; болеют чаще мальчики.
Заболевание дебютирует, преимущественно, в возрасте 2-8 лет (чаще 4-6 лет). Если СЛГ развивается при трансформации из синдрома Веста, то возможно 2 варианта:
Инфантильные спазмы трансформируются в тонические приступы при отсутствии латентного периода и плавно переходят в СЛГ.
Инфантильные спазмы исчезают; психомоторное развитие ребенка несколько улучшается; картина ЭЭГ постепенно нормализуется. Затем спустя некоторый латентный промежуток времени, который варьирует у разных больных, появляются приступы внезапных падений, атипичные абсансы и нарастает диффузная медленная пик-волновая активность на ЭЭГ.
Для СЛГ характерна триада приступов: пароксизмы падений (атонически- и миоклонически-астатические); тонические приступы и атипичные абсансы. Наиболее типичны приступы внезапных падений, обусловленные тоническими, миоклоническими или атоническими (негативный миоклонус) пароксизмами. Сознание может быть сохранено или выключается кратковременно. После падения не наблюдается судорог, и ребенок сразу же встает. Частые приступы падений приводят к тяжелой травматизации и инвалидизации больных.
Тонические приступы бывают аксиальными, проксимальными или тотальными; симметричными либо четко латерализованными. Приступы включают в себя внезапное сгибание шеи и туловища, подъем рук в состоянии полуфлексии или разгибания, разгибание ног, сокращение лицевой мускулатуры, вращательные движения глазных яблок, апноэ, гиперемию лица. Они могут возникать, как в дневное время, так и особенно часто, ночью.
Атипичные абсансы также характерны для СЛГ. Проявления их многообразны. Нарушение сознания бывает неполным. Может сохраняться некоторая степень двигательной и речевой активности. Наблюдается гипомимия, слюнотечение; миоклонии век, рта; атонические феномены (голова падает на грудь, рот приоткрыт). Атипичные абсансы обычно сопровождаются понижением мышечного тонуса, что вызывает как бы “обмякание” тела, начиная с мышц лица и шеи.
В неврологическом статусе отмечаются проявления пирамидной недостаточности, координаторные нарушения. Характерно снижение интеллекта, не достигающее, однако, тяжелой степени. Интеллектуальный дефицит констатируется с раннего возраста, предшествуя заболеванию (симптоматические формы) или развивается сразу после появления приступов (криптогенные формы).
При ЭЭГ-исследовании в большом проценте случаев выявляется нерегулярная диффузная, часто с амплитудной асимметрией, медленная пик-волновая активность с частотой 1,5-2,5 Гц в период бодрствования и быстрые ритмические разряды с частотой около 10 Гц – во время сна.
При нейровизуализации могут иметь место различные структурные нарушения в коре головного мозга, включая пороки развития: гипоплазия мозолистого тела, гемимегалэнцефалия, кортикальные дисплазии и пр.
В лечении СЛГ следует избегать препаратов, подавляющих когнитивные функции (барбитураты). Наиболее часто при СЛГ применяются вальпроаты, карбамазепин, бензодиазепины и ламиктал. Лечение начинается с производных вальпроевой кислоты, постепенно увеличивая их до максимально переносимой дозы (70-100 мг/кг/сут и выше). Карбамазепин эффективен при тонических приступах – 15-30 мг/кг/сут, но может учащать абсансы и миоклонические пароксизмы. Ряд больных реагирует на увеличение дозы карбамазепина парадоксальным учащением приступов. Бензодиазепины оказывают эффект при всех типах приступов, однако этот эффект временный. В группе бензодиазепинов применяются клоназепам, клобазам (фризиум) и нитразепам (радедорм). При атипичных абсансах может быть эффективен суксилеп (но не как монотерапия). Показана высокая эффективность комбинации вальпроатов с ламикталом (2-5 мг/кг/сут и выше). В США широко используется комбинация вальпроатов с фелбаматом (талокса).
Прогноз при СЛГ тяжелый. Стойкий контроль над приступами достигается лишь у 10-20% больных. Прогностически благоприятно преобладание миоклонических приступов и отсутствие грубых структурных изменений в мозге; негативные факторы – доминирование тонических приступов и грубый интеллектуальный дефицит.
Как искоренить недуг
Лечение ПА начинается с признания своего состояния и осознания того, что человеку действительно нужна медицинская помощь. После обращения к врачу и исключения им реальных заболеваний, он может назначить консультацию невролога, психолога или психиатра.
Терапия состояния объединяет в себе медикаментозное и психотерапевтическое лечение.
Из лекарственных средств назначают:
Седативные средства. Они довольно эффективны, но только в случае легкой степени приступа. Основаны на травах и имеют небольшую концентрацию активных веществ. Быстрее начинают действовать настойки, чем таблетированные формы.
Антидепрессанты (ингибиторы обратного захвата серотонина) в течение 6 месяцев.
Транквилизаторы. Проявляют несколько эффектов: антитревожный, успокаивающий, снотворный, противосудорожный, спазмолитический, вегетостабилизирующий, устраняют страх. Курс лечения — 2 недели, не более, чтобы не вызвать зависимость.
Нейролептики. Используются как дополнительная терапия. Снимают психомоторное возбуждение, устраняют страх, уменьшают чувствительность по отношению к раздражителям.
Ноотропные препараты. Стимулируют работу ЦНС, активизируют мыслительную деятельность
Улучшают когнитивные функции: память, внимание. Назначаются в комплексе с основной терапией.
Из методов психотерапии наиболее эффективна когнитивно-поведенческая терапия. В ходе ее сеансов психотерапевт поможет своему клиенту воссоздать в безопасной обстановке симптомы ПА, и через некоторое время они не будут казаться человеку такими угрожающими. Страх нахождения в определенной ситуации или месте тоже удастся преодолеть.
Кроме этого, пациент сможет осознать причины своей тревоги и страхов, научиться контролировать их. Например, бывает так, что пациент получает так называемую вторичную выгоду из своего состояния
То есть подсознание специально выделывает подобные фокусы, чтобы не работать, привлечь внимание, получить заботу и т.д. Причин может быть масса
Помимо когнитивно-поведенческой терапии, также применяют семейную и психоанализ.
Оба метода, как медикаментозное лечение, так и психотерапия, по-своему эффективны. Чем раньше начата терапия панических атак, тем более велика вероятность избавиться от них раз и навсегда.
Существуют некоторые хитрости, которые позволят сократить частоту приступов, став своего рода профилактикой процесса. Во-первых, избегайте приема веществ, возбуждающих нервную систему: крепкий чай, кофе, алкоголь, наркотики. Во-вторых, необходимо привести в гармонию вашу нервную систему, нормализовать режим дня: высыпаться, заниматься спортом, гулять на свежем воздухе, правильно питаться. Посещайте группы поддержки, созданные для людей с данным типом расстройства.
И самое последнее, но самое важное: соблюдайте лечение, назначенное врачом. Приступы панической атаки не приведут вас к смерти, но существенно исказят ваше существование
Наиболее действенный метод борьбы с ними – раннее, вовремя начатое лечение. Не стоит откладывать его, стараясь преодолеть болезнь самостоятельно. Подобные попытки только усугубят процесс, трансформируя его в более глубокие и тяжелые расстройства
Приступы панической атаки не приведут вас к смерти, но существенно исказят ваше существование. Наиболее действенный метод борьбы с ними – раннее, вовремя начатое лечение. Не стоит откладывать его, стараясь преодолеть болезнь самостоятельно. Подобные попытки только усугубят процесс, трансформируя его в более глубокие и тяжелые расстройства.
Общие принципы лечения эпилепсии
Диагностика эпилепсии
К какому доктору нужно обращаться при подозрении на эпилепсию? Беседа с пациентом.
- Каковы жалобы пациента? Какие проявления заболевания заметил он сам и его родственники?
- Когда появились первые признаки? Как это случилось? Что, по мнению пациента или его родственников, могло спровоцировать первый приступ? После чего он возник?
- Какие заболевания и травмы были перенесены пациентом? Как протекали роды у матери? Были ли родовые травмы? Это нужно для того, чтобы понять, что способствовало возникновению заболевания. Также эта информация помогает неврологу отличить эпилепсию от других заболеваний.
- Диагностирована ли эпилепсия у ближайших родственников? Была ли она у бабушек и дедушек, прабабушек и прадедушек больного?
Проверка рефлексов
- Коленный рефлекс. Больного просят положить нога на ногу и слегка ударяют резиновым молоточком в области колена.
- Рефлекс двуглавой мышцы плеча. Врач просит пациента положить пациента предплечье на стол и слегка ударяет резиновым молоточком в области локтевого сустава.
- Запястно-лучевой рефлекс. Врач ударяет молоточком по кости в области лучезапястного сустава.
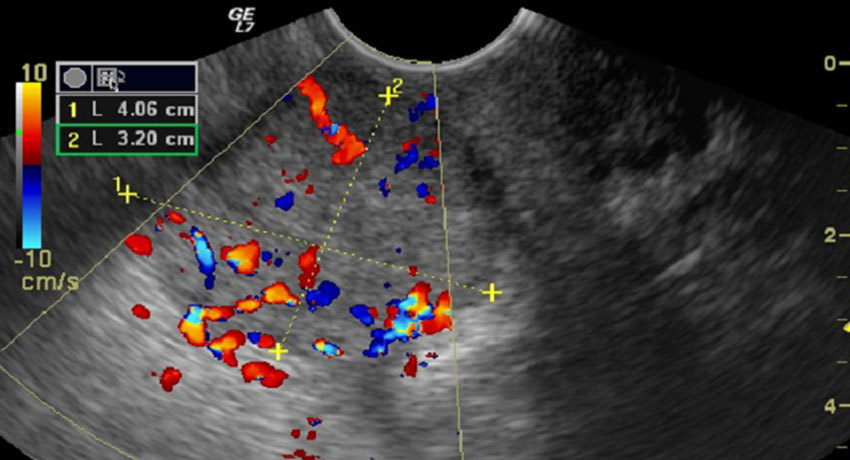
Электроэнцефалография
Принцип методаКак проводится исследование?Подготовка к электроэнцефалограмме
- пациент, явившийся на исследование, не должен испытывать голода;
- он должен находиться в спокойном эмоциональном состоянии;
- перед исследованием нельзя принимать успокоительные средства и другие лекарства, влияющие на нервную систему.
Проведение процедурыЧто можно обнаружить?
- Патологическую импульсацию в головном мозге. При каждой разновидности эпилептических припадков на электроэнцефалограмме отмечаются специфические типы волн.
- Очаг патологической импульсации – врач может точно сказать, какой участок головного мозга поражен.
- В промежутках между приступами также отмечаются характерные изменения электроэнцефалографической кривой.
- Иногда изменения на электроэнцефалограмме обнаруживают у людей, не страдающих судорожными припадками. Это говорит о том, что у них есть предрасположенность.
Другие исследования, которые могут быть назначены при эпилепсии:
| Название исследования | Суть | Что выявляет? |
| Компьютерная томография и магнитно-резонансная томография. | Могут применяться для исследования костей и полости черепа. При помощи КТ и МРТ можно сделать снимки с послойными срезами головы, построить трехмерное изображение головного мозга и других внутричерепных структур. |
Эти состояния могут являться причинами эпилепсии. |
| Ангиография головы. | Рентгенконтрастное исследование. В сосуды головы вводят контрастное вещество, после чего делают рентгеновские снимки черепа. При этом сосуды на снимках хорошо видны. | Исследование выявляет нарушения кровотока в головном мозге. |
| ЭХО-энцефалограмма | Ультразвуковое исследование, чаще применяется у детей раннего возраста. |
|
| Реоэнцефалография | Исследование состояния сосудов головного мозга, основанное на измерении сопротивления электрическому току. | Исследование выявляет нарушения кровотока в головном мозге. |
| Консультации врачей-специалистов. | Если у невролога возникает подозрение на то, что судорожные припадки связаны с каким-либо заболеванием или патологическим состоянием, он направляет пациента на консультацию к соответствующему специалисту. |
|
Жить с эпилепсией
Но все-таки основной массе больных лекарства помогают. Пациенты с эпилепсией получают медикаментозные препараты постоянно и длительно. Даже детскую доброкачественную эпилепсию лечат несколько лет. Но есть и такие пациенты, которые вынуждены принимать антиэпилептические препараты длительно, годами, иногда десятилетиями. То есть существуют такие разновидности эпилепсии, которые врачи пока вылечить не могут. Зато могут контролировать, а это значит, что если больной регулярно принимает правильно подобранные лекарственные препараты, то у него не будет приступов.
Что значит для пациента отсутствие приступов? Очень многое, и в первую очередь то, что он может жить полноценной жизнью. Интенсивность физических и умственных нагрузок для него не имеет значения. Эмоциональные стрессы тоже редко вызывают осложнения. Пациент, регулярно принимающий антиэпилептические препараты и не имеющий приступов может заниматься спортом, может путешествовать с сопровождающими и даже самостоятельно. За рубежом взрослый больной эпилепсией при длительном отсутствии приступов может даже водить машину. Конечно, определенные ограничения есть. Приступ можно спровоцировать недосыпанием, чрезмерным употреблением алкоголя. Для некоторых форм эпилепсии характерна фоточувствительность (приступ может стать реакцией на зрительные раздражители: мелькание света на дискотеке, при просмотре телевизора, при работе на компьютере). Соответственно, и работу следует подбирать в расчете на эти особенности организма.
При каждой форме эпилепсии существует свой подробный список рекомендаций.
— Иногда всем пациентам с эпилепсией не рекомендуют смотреть телевизор — это совершенно неправильно. Нужно четко понимать, кому это можно, а кому — нет.
Больному с эпилепсией абсолютно противопоказаны экстремальные ситуации, будь то работа или спорт. Нельзя стать монтажником-высотником, заниматься дайвингом, альпинизмом. Вероятность повтора приступа, хоть и небольшая, но есть при любых формах эпилепсии, при любом, самом грамотном ее лечении. А если такой приступ произойдет под водой или на высоте? Лучше не рисковать.