Эндокринные заболевания
Содержание:
Симптомы заболеваний эндокринной системы
Зачастую проявления эндокринных нарушений носят неспецифический характер, поэтому могут восприниматься человеком как симптомы заболеваний иной природы, например, неврологической, сердечно-сосудистой, психологической, сексуальной, кожной и т.д. Поэтому поистине невозможно переоценить значение профилактики, ранней диагностики и выявления предрасположенности к тому или иному эндокринному заболеванию.
К распространенным симптомам эндокринных заболеваний относятся:
- сухость во рту, жажда;
- слабость, утомляемость, снижение концентрации;
- повышенная возбудимость, раздражительность, плаксивость;
- бессонница и иные расстройства сна;
- тремор рук;
- учащенное сердцебиение;
- озноб, холодные конечности/приливы жара, повышенная потливость;
- учащенное мочеиспускание;
- неприятные/болезненные ощущения в шее, чувство «кома» в горле;
- избыточный вес, появление стрий («растяжек») на теле;
- резкие колебания веса;
- неудовлетворительное состояние кожи, волос, ногтей;
- спонтанные переломы;
- нарушения менструального цикла;
- отсутствие планируемой беременности в течение одного года и более.
Развитие некоторых заболеваний эндокринной системы удается предупредить, поэтому не нужно откладывать визит к эндокринологу на завтра. Специалист проведет диагностику эндокринных нарушений, что позволит предупредить их появление. В случае же выявления болезни назначит своевременное лечение, улучшив тем самым качество жизни пациента.
Виды нарушений эндокринной системы
Есть много различных типов данных расстройств. Диабет является наиболее распространенным нарушением эндокринной системы.
Другие виды:
- Недостаточность надпочечников. Железы продуцируют слишком мало гормона кортизола, а иногда и альдостерона. Симптомы включают усталость, расстройство желудка, обезвоживание и изменения кожного покрова. Болезнь Аддисона является одной из разновидностей данного расстройства.
- Болезнь Кушинга. Избыток гормонов гипофиза приводит к повышенной активности надпочечников, подобное состояние известно как синдром Кушинга. Зачастую он развивается у детей, которые принимают высокие дозы кортикостероидов.
- Акромегалия и другие проблемы гормона роста. Если гипофиз вырабатывает слишком много гормона роста, кости ребенка начинают расти аномально быстро. Когда имеет место его недостаток, рост в высоту может прекратиться совсем.
- Гипертиреоз. Щитовидная железа производит избыточное количество гормона, что приводит к потере веса, учащенному пульсу, потливости и нервозности. Наиболее частой причиной повышенной активности щитовидной железы является аутоиммунное расстройство, известное как болезнь Грейвса.
- Гипотиреоз. Щитовидная железа не продуцирует достаточное количество гормона, что вызывает усталость, запоры, сухость кожи и депрессию. Также может спровоцировать задержку в развитии ребенка. Некоторые типы гипотиреоза являются врожденными.
- Гипопитуитаризм. Гипофиз не синтезирует или синтезирует меньшее число гормонов, что становится причиной развития множества различных заболеваний. У женщин могут прекратиться месячные.
- Множественная эндокринная неоплазия. Это редкие генетические патологии. Они вызывают опухоли паращитовидных желез, надпочечников и щитовидной железы, что стимулирует повышенную выработку гормонов.
- Синдром поликистозных яичников (СПКЯ). Избыточный синтез андрогенов приводит к нарушению функции яичников и является основной причиной бесплодия.
- Преждевременное половое созревание вызвано ранним продуцированием половых гормонов.
Диагностика нарушений эндокринной системы
Данным спектром заболеваний занимается эндокринолог.
Симптомы нарушений эндокринной системы широко варьируются и зависят от конкретной железы, которая задействована в данном процессе. Тем не менее, большинство людей жалуются такие признаки, как усталость и слабость.
Анализы крови и мочи для определения уровня гормонов могут помочь врачам установить наличие эндокринного заболевания. Методы медицинской визуализации применяют для диагностики новообразований.
С нашей помощью Вы можете попасть на прием к лучшим специалистам по эндокринологии, например, Шмуэль Левит успешно занимается лечением диабета.
Лечение нарушений эндокринной системы может быть сложным, так как изменение одного уровня гормонов способно привести к перестройке другого.
Цены на лечение
Лечение эндокринной системы в Израиле проводится разными методами и стоимость зависит от того какой курс терапии выберет Ваш лечащий врач. Для удобства пациентов в клиниках Израиля существуют программы обследования, после которых проще назначить лечение. Также есть и программы терапии. Ниже представлена одна из них:
- Прием эндокринолога – 560 $
- УЗИ – 320 $
- Ревизия биоптата – 680 $
- Сцинтиграфия щитовидной – 560 $
- Сцинтиграфия тела – 1020 $
- Абляция – 8770 $
Итоговая сумма: 11910 $
Узнать больше о методах лечения, ценах и врачах вы можете через наш медицинский центр Tlv.Hospital. Оставьте заявку или позвоните, чтобы узнать больше.
Узнать стоимость лечения
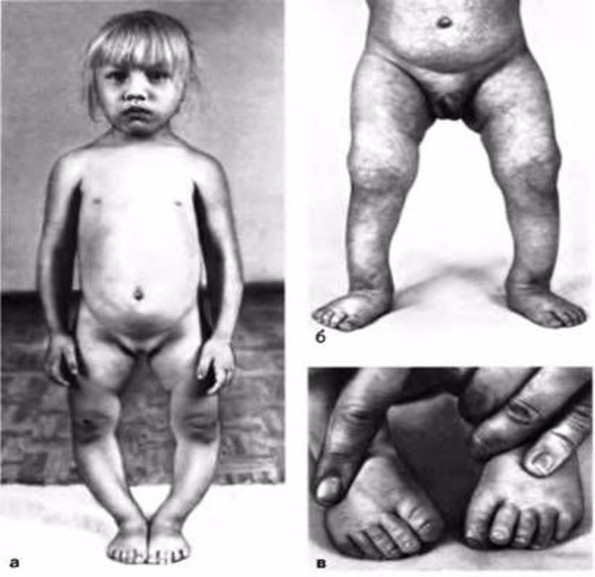
Сухая кожа
Например, многие люди обращают внимание, что кожа стала сухой, легко повреждается, шелушится, особенно в области локтей, плохо заживают ранки. Обычные люди легко находят этому объяснение
— возраст после 40 лет и то, что часто локтями упираются в стол
Известные торговые марки сделали миллиардные состояния, продавая за очень приличные суммы средства для смягчения, увлажнения и восстановления кожи, а причина кроется внутри организма. На самом деле перечисленные изменения кожи являются признаками снижения функции щитовидной железы (гипотиреоз), нарушение регенерации кожных покровов вследствие нарушения жирового и углеводного обменов (при ожирении, гиперхолестеринемии, атеросклерозе и сахарном диабете) и в снижении концентрации женского полового гормона в организме при наступлении климакса. Вот здесь на помощь и приходят современные возможности лабороторной диагностики — достаточно сдать анализ крови из вены (ТТГ,свТ4,свТ3, глюкоза, гликированный гемоглобин, общий холестерин, ЛПВП, ЛПНП, Эстрадиол, общий тестостерон) и убедиться в этом с цифрами в руках.
Диагностика
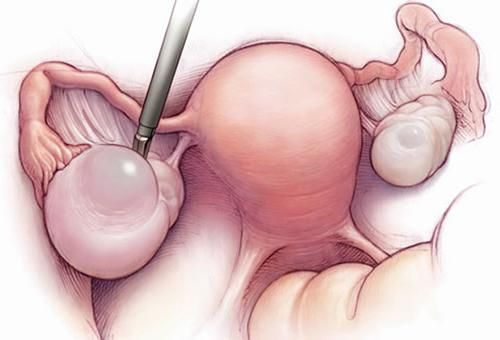
Резекция яичников
- Стоимость: 90 000 — 130 000 руб.
- Продолжительность: 30-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Диагностика всех описанных выше состояний предполагает проведение гормональных исследований после осмотра гинекологом-эндокринологом. Часто назначает другие исследования и анализы: общий анализ крови, УЗИ, , биохимический анализ крови. Пациентке по показаниям назначают дополнительную консультацию , , других специалистов.
Основной метод лечения во всех случаях – гормонотерапия. Дополнительно назначают успокоительные средства, антидепрессанты, транквилизаторы, психостимуляторы, витаминно-минеральные комплексы, сосудистые препараты и пр.
Хирургическое лечение назначают при:
- врождённом адреногенитальном синдроме для исправления внешнего вида половых органов;
- поликистозе яичников – часто используют вапоризацию (испарение лазером) кист в яичниках, так как они представляют риск в плане развития злокачественных опухолей.
Лечение гормональных нарушений и патологии эндокринных желез
Гормональные нарушения роста у детей
Нарушения роста — это проблемы, которые мешают детям достичь нормального роста, веса или половой зрелости. Нарушения роста могут быть связаны с:
- Низким ростом родителей, что означает, что ребенок может достичь только такого же роста.
- Задержка роста, также называемая конституциональной задержкой роста.
- Недостаток гормонов — например, низкий уровень гормона роста, гормонов щитовидной железы или гормонов гипофиза.
- Состояние здоровья, которое может вызвать плохой рост, такое как целиакия, воспалительное заболевание кишечника или заболевание почек.
- Генетические расстройства, такие как синдромы Тернера или Нунана.
Нарушения роста при дефиците гормонов, лечится заместительной гормональной терапией. В случае дефицита гормона роста буде необходимо делать ежедневные инъекции.
Климактерический синдром
Климактерический синдром – это симптомокомплекс, возникающий в связи с прекращением менструаций. Как правило, развивается у женщин в возрасте 48 – 50 лет. Основная причина – возрастная перестройка гормональной системы, переход от репродуктивного к старческому возрасту.
- головные боли, головокружения, «приливы»;
- повышения артериального давления, приступы учащенного сердцебиения;
- изменения настроения, нарушение сна;
- сухость кожи, потливость, ознобы, онемения и покалывания в разных частях тела, чувство «ползания мурашек»;
- ;
- боли в суставах, мышцах;
- увеличение размеров молочных желез;
- II типа;
- рассеянность, повышенная утомляемость, снижение работоспособности.
Что врач делает на приеме?
В ходе приема детский эндокринолог СПб осматривает ребенка и назначает соответствующие анализы и исследования. Чаще всего используется лабораторная диагностика и УЗИ. При помощи анализов определяется гормональный фон, а при помощи ультразвука визуально осматриваются железы внутренней секреции. Он будет проверять частоту сердечных сокращений и артериальное давление ребенка, а также следить за состоянием их кожи, волос, зубов и рта.
В результате осмотра врач сделает заключение и поставит диагноз, назначит лечение, выпишет необходимые рецепты и даст рекомендации. Он оформит лист временной нетрудоспособности, выпишет необходимые справки для ребенка.
План лечения и наблюдения будет обсуждаться с родителями, у которых будет возможность задать вопросы и уйти с пониманием состояния вашего ребенка и рекомендаций врача. Также эндокринолог проконсультирует по вопросам правильного развития ребенка, профилактики заболеваний, предложит занятия по лечебной физкультуре, акватерапии и плаванию, физиотерапию.
Нарушения липидного обмена
У детей могут наблюдаться следующие липидные нарушения:
- Высокий уровень холестерина или гиперхолестеринемия (высокий уровень холестерина в крови).
- Высокий уровень триглицеридов или гипертриглицеридемия (высокий уровень триглицеридов в крови).
- Нарушения липидного обмена, связанные с диабетом, ожирением и метаболическим синдромом (сочетание высокого кровяного давления, повышенного уровня сахара в крови, нездорового уровня холестерина и абдоминального жира).
Эндокринолог проведет медицинский осмотр и сделает анализ крови, чтобы оценить состояние здоровья ребенка. Если анализы крови покажут, что состояние является результатом унаследованного заболевания, будет приглашен специалист по генетике, чтобы определить, требуются ли дополнительные генетические исследования. Если заболевание влияет на сердце или почки, детский эндокринолог будет тесно сотрудничать с детским кардиологом или нефрологом. Врачи тщательно оценят долгосрочные риски сердечно-сосудистых заболеваний у ребенка и определят, могут ли лекарства быть полезными для лечения расстройств липидного обмена.
Дети с избыточной массой тела могут иметь целый ряд проблем со здоровьем, от астмы и апноэ во сне до диабета, высокого кровяного давления, проблем с печенью и болей в суставах. Они склонны к социальным и эмоциональным проблемам, у некоторых детей может падать самооценка, возникать тревожные расстройства и депрессия. Эти проблемы могут сопровождать их и в зрелом возрасте, подвергать их риску сердечно-сосудистых заболеваний и других серьезных хронических заболеваний. Как избыточный вес, так и ожирение могут повысить вероятность развития серьезных осложнений. Эти проблемы включают диабет, высокое кровяное давление, болезни сердца, инсульт, желчные камни, высокий уровень холестерина, подагра и многие виды рака. Ожирение может даже повысить риск ранней смерти.
Не существует универсального подхода для снижения массы тела. Врачи всегда разрабатывают индивидуальную методику, которая соответствует потребностям ребенка. При составлении плана питания и упражнений учитывается история ребенка, наличие у него осложнений, требующих лечения, а также личные предпочтения и цели.
Некоторым пациентам потребуется медикаментозная терапия и особая диета под медицинским наблюдением. Бариатрическая хирургия может использоваться для детей в возрасте от 14 лет и старше. Вмешательство целесообразно только пир сочетании нескольких условий:
- Для подростков с индексом массы тела (ИМТ) более 50, которым не удалось изменить образ жизни и начать принимать лекарства для снижения веса.
- Для подростков, которые демонстрируют умение вести здоровый образ жизни.
- После оценки психологической стабильности ребенка и членов его семьи.
Сахарный диабет
Сахарный диабет лидирует по смертности от болезней системы кровообращения среди других эндокринных заболеваний.
- изменения в сосудах сердца – диабетическая макроангиопатия;
- артериальная гипертония (вследствие диабетического поражения почек, метаболического синдрома – в зависимости от типа сахарного диабета);
- диабетическая кардиомиопатия с нарушениями ритма и недостаточностью кровообращения;
- ИБС, иногда с безболевой стенокардией;
- повышенный уровень холестерина и триглицеридов в крови;
- повышенный риск фибрилляции желудочков, инфаркта миокарда, нарушений мозгового кровообращения.
Лечение:
- компенсация углеводного обмена (инсулинотерапия, сахароснижающие препараты);
- антигипертензивные препараты, антиагреганты;
- гиполипидемические препараты (статины).
Лабораторная диагностика метаболического синдрома
Сегодня под термином «метаболический синдром» обозначают комплексное нарушение обмена веществ. Собственно «метаболический синдром» представляет собой состояние организма, при котором уже имеется ряд специфических отклонений в биохимических и гормональных анализах крови, что в отсутствии изменения образа жизни и лечения может приводить к развитию таких заболеваний, как СД 2 типа, заболевания сердечно-сосудистой системы, включая АГ и атеросклероз. Это делает необходимым не только выявление, но и своевременную коррекцию подобных состояний. Ранняя диагностика в комплексе с рекомендациями врача-эндокринолога позволит убрать или уменьшить выраженность основных проявлений данного синдрома.
Для метаболического синдрома характерно снижение восприимчивости клеток и тканей организма к гормону инсулину (инсулинорезистентность). В этом случае часто отмечается компенсаторное увеличение данного показателя в крови для удержания уровня сахара крови в пределах целевых значений. Однако резервные возможности организма индивидуальны и не безграничны, и в конечном итоге это может привести к возникновению дополнительных нарушений в работе организма. Как следствие, возникают различные нарушения — обменные, гормональные, сердечно-сосудистые и т. д.
Патологический процесс развивается медленно, зачастую без выраженных симптомов. О неблагополучии в организме могут свидетельствовать частые «спутники» избыточной массы тела — высокие показатели АД, быстрая утомляемость и одышка. Визуально на данное эндокринное расстройство может «намекать» неуклонно расширяющаяся талия: у пациентов с метаболическим синдромом лишний жир скапливается большей частью в области органов брюшной полости (что влечет за собой дальнейшие нарушения липидного и углеводного обмена).
Заподозрить у себя подобные отклонения можно с помощью измерения объема талии и бедер. При метаболическом синдроме у женщин объем талии более 80 см, у мужчин — более 94 см. Это указывает на отложение жировой клетчатки вокруг внутренних органов, что нарушает их функционирование.
Наиболее часто метаболический синдром диагностируется у мужчин за тридцать, однако в последние десятилетия растет число зафиксированных случаев пубертатной инсулинорезистентности — то есть, схожие проблемы со здоровьем возникают у подростков. Вероятнее всего, это объясняется неправильным питанием.
У представительниц слабого пола опасность развития этого синдрома возрастает в разы после 50 лет.
В России распространенность данного синдрома достигает 20-35%, причем у женщин он встречается в 2,5 раза чаще, и с возрастом число больных увеличивается.
Своевременно выявить патологию и дифференцировать ее от других недугов со схожей симптоматикой (например, от гипотериоза, при котором человек также способен существенно поправиться) может лишь врач-эндокринолог с помощью инструментальных и лабораторных исследований. В лабораторную диагностику данного синдрома входит оценка состояния углеводного обмена, показателей липидного спектра, иногда это дополняется рядом гормональных исследований.
Важно: образцы крови берутся натощак. Перед анализом пациент должен измерить свое АД и объем талии
Эти показатели потребуются в лаборатории во время теста.
Лишний вес (с 18 лет):
- Гликозилированный гемоглобин (Glycated Hemoglobin);
- Глюкоза (Glucose);
- С-реактивный белок (C-Reactive Protein) — высокочувствительный метод — СРБ;
- Триглицериды (Triglycerides);
- Холестерин липопротеинов высокой плотности (High-density lipoprotein cholesterol);
- Холестерин липопротеинов низкой плотности (Low-density lipoprotein cholesterol);
- Холестерин общий (Cholesterol total);
- Гормональные исследования;
- C-пептид (C-peptide);
- Инсулин (Insulin);
- Кортизол (Cortisol);
- Лептин (Leptin);
- Тиреотропный гормон (Thyroid Stimulating Hormone);
- Инсулинорезистентность.
Метаболический синдром у детей и подростков — первичная диагностика (10-17 лет):
- Глюкоза (Glucose);
- Триглицериды (Triglycerides);
- Холестерин липопротеинов высокой плотности (High-density lipoprotein cholesterol);
- Холестерин липопротеинов низкой плотности (Low-density lipoprotein cholesterol);
- Холестерин общий (Cholesterol total).
Метаболический синдром — первичная диагностика (с 18 лет):
- Глюкоза (Glucose);
- Триглицериды (Triglycerides);
- Холестерин липопротеинов высокой плотности (High-density lipoprotein cholesterol);
- Холестерин липопротеинов низкой плотности (Low-density lipoprotein cholesterol);
- Холестерин общий (Cholesterol total).
Диабет 2 типа
При диабете 2 типа организм ребенка вырабатывает инсулин, но либо недостаточно, либо использует его неэффективно. Это приводит к повышению уровня сахара в крови, что со временем может привести к серьезным осложнениям. Диабет 2 типа лечится с помощью метформина, который снижает количество сахара, выделяемого печенью в кровоток. Лекарство само по себе не может контролировать диабет 2 типа, поэтому ребенку все время придется соблюдать диету, заниматься спортом и контролировать свой вес. Ежедневные инъекции инсулина могут быть необходимы для контроля суточного уровня сахара в крови.
БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Заболевания
щитовидной железы клинически проявляются нарушениями её функции —
гипоили гипертиреозом. Если эндокринная активность железы не изменена,
то речь идет об эутиреоидномсостоянии. Вырабатываемые щитовидной железой трийодтиронин (Т3) и тироксин (Т4)
влияют практически на все метаболические процессы, поэтому изменение
уровня этих гормонов вызывает множественные системные нарушения.
ГИПЕРТИРЕОЗ
Гипертиреоз (гипертиреоидизм, тиреотоксикоз) выявляют у 0,5% населения.
Причины гиперфункции щитовидной железы:
∨ диффузный токсический зоб;
∨ тиреотоксическая аденома и рак щитовидной железы;
∨ тиреотропная аденома гипофиза (секретирующая тиреотропный гормон);
∨ лимфоцитарный тиреоидит (острый, подострый);
∨ гранулематозный тиреоидит;
∨ передозировка тиреоидных гормонов;
∨ нетиреоидная
продукция тиреоидных гормонов (трофобластические опухоли, секретирующие
хорионический гонадотропин, эктопированный зоб, например, тератома
яичников).
Механизмы развития гипертиреоза:
∨ усиление основного обмена веществ (похудание, увеличение поглощения кислорода и распада АТФ, повышение температуры);
∨ активация липолиза, вызывающая жировую дистрофию печени, мышц;
∨ активация
гликогенолиза в печени, мышцах, ускорение всасывания углеводов в
кишечнике, нарушение толерантности к глюкозе, гипергликемия;
∨ усиление распада и замедление синтеза белков, приводящее к дистрофическим изменениям;
∨ водно-электролитные
нарушения (увеличение выведения с мочой ионов калия, кальция, фосфора) с
последующим развитием остеопороза;
∨ межуточное воспаление в паренхиматозных органах (тиреотоксические миокардит, гепатит, миозит).
ЗАБОЛЕВАНИЯ ГИПОФИЗА
Гипофиз состоит из аденогипофиза и нейрогипофиза.
Основные функции гипофиза.
Аденогипофиз продуцирует гормоны:
- фоллитропин (ранее его называли фолликулостимулирующим гормоном, ФСГ);
- лютропин (ранее — лютеинизирующий гормон, ЛГ);
- пролактин (ранее — лютеомамматропный гормон, ЛТГ);
- кортикотропин (ранее — адренокортикотропный гормон, АКТГ);
- тиреотропин (ранее — тиреотропный гормон. ТТГ) и ряд других гормонов.
Нейрогипофиз выделяет в кровь два гормона: антидиуретический и окситоцин.
Антидиуретический гормон (АДГ), или аргинин-вазопрессин, усиливает реабсорбцию воды в почечных канальцах, а в высоких концентрациях вызывает сокращения артериол клубочков и повышение в них артериального давления.
Окситоцин регулирует физиологические процессы в женской половой системе, увеличивает сократительную функцию беременной матки.
Причины нарушений эндокринной системы
Эндокринные расстройства, как правило, группируют в две категории:
- Патологии, возникшие вследствие избытка или недостатка гормонов, что вызывает их дисбаланс.
- Болезни, спровоцированные развитием опухолей в эндокринной системе, влияющие на уровень гормонов.
Данная система регуляции способна контролировать баланс гормонов в крови с помощью механизма обратной связи. Если наблюдается дисбаланс, поступает сигнал нужной железе или железам с целью устранить проблему. Нарушение равновесия возникает, если упомянутый механизм не в состоянии поддерживать требуемый уровень гормонов в крови.
Увеличение или уменьшение количества гормонов может быть вызвано:
- Проблемой с механизмом обратной связи эндокринной системы.
- Болезнью.
- Расстройством функции одной железы, стимулировать другую к высвобождению гормонов (к примеру, проблема с гипоталамусом может нарушить выработку гормонов в гипофизе).
- Генетическим заболеванием, например, множественной эндокринной неоплазией (MEN) или врожденным гипотиреозом.
- Инфекцией.
- Травмой железы.
- Опухолью железы.
Большинство новообразований эндокринной системы являются доброкачественными. Они, как правило, не распространяются на другие части тела. Тем не менее, опухоль или узелок может влиять выработку гормонов железы.
Заказать бесплатный звонок
Когда помощь косметолога и дерматолога бесполезна
Наконец, если у взрослой женщины (20-50 лет) на коже лица, спины, плечах возникает угревая сыпь, как у 13-летнего мальчика подростка, то это не косметологический дефект и не аллергическая реакция, а скорее всего дисфункция работы яичников и надпочечников. В такой ситуации время и терпение не помогут, а помощь косметологов и дерматологов абсолютно бесполезны. После исследования анализа крови на гормоны (общий тестостерон, DHA-S, Пролактин, Кортизол) назначается лечение и в течение 1-2 мес. кожа полносью очищается. Но самое главное, приходит в норму состояние молочных желез, матки, других внутренних органов, которые, как кожа, страдали от гомональных нарушений. Итак, при проблемах с кожей, обязательно пройдите обследование у Эндокринолога.
БОЛЕЗНИ ГИПОФИЗА
Заболевания
гипофиза могут быть связаны с поражением передней (аденогипофиз) и
задней (нейрогипофиз) долей и проявляются нарушениями секреции
соответствующих гормонов.
ПАТОЛОГИЯ АДЕНОГИПОФИЗА
Заболевания
аденогипофиза часто сопровождают местные изменения: увеличение
турецкого седла, сдавление зрительных нервов с нарушениями зрения,
повышение внутричерепного давления, приводящее к головной боли, тошноте,
рвоте.
Выделяют заболевания аденогипофиза,
протекающие с уменьшением и увеличением синтеза его гормонов
(соответственно гипопитуитаризм и гиперпитуитаризм).
• Причины гипопитуитаризма:
∨ опухоли гипофиза;
∨ некроз гипофиза — синдромы Шеена и Симмондса;
∨ синдром пустого турецкого седла;
∨ инфекции — туберкулёз, сифилис, токсоплазмоз, малярия и др.;
∨ гранулематозы — саркоидоз, гистиоцитоз Х;
∨ аутоиммунный лимфоцитарный гипофизит;
∨ аневризмы внутренней сонной артерии;
∨ глиома гипоталамуса;
∨ врачебные действия — лучевая терапия, гипофизэктомия.
• Причины гиперпитуитаризма -наиболее часто аденомы гипофиза.
Гипопитуитаризм
обычно возникает на фоне несекретирующих аденом, некроза гипофиза,
синдрома пустого турецкого седла, а также гипофизарной кахексии и
опухолей гипоталамуса.
• Несекретирующая
хромофобная аденома (онкоцитома) проявляется местными изменениями,
связанными со сдавлением окружающих тканей. Гистологически отмечают
мелкие, слабоэозинофильные клетки, образующие периваскулярные розетки
или железистоподобные структуры.