Остеопороз суставов: лечение, симптомы, виды и диагностика
Содержание:
Ортопедическая обувь для диабетической стопы
Ношение специальной ортопедической обуви является одним из основных этапов профилактики и лечения диабетической стопы. Объясняется это тем, что обычная обувь изготавливается для здоровых людей, у которых не нарушено кровоснабжение и/или иннервация стоп и голеней. Ношение такой же обуви пациентом с диабетической стопой может стать причиной более быстрого развития язв.
Основными характеристиками ортопедической обуви являются:
- Соответствие стопе пациента. При покупке обычной обуви бывает трудно сразу подобрать необходимый размер. Кроме того, ввиду особенностей строения стопы новые туфли могут «тереть» иди «давить» в области пяточного сухожилия, лодыжек, больших пальцев. У пациентов с диабетической стопой такие явления недопустимы, поэтому изготавливаемая для них обувь должна идеально соответствовать всем формам и деформациям стопы.
- Отсутствие неровностей на внутренней поверхности обуви. На внутренней поверхности туфлей или кроссовок могут иметься швы, выступы тканей или другие дефекты, которые могут травмировать кожу пациента с диабетической стопой. Именно по этой причине внутренняя поверхность ортопедической обуви должна быть идеально ровной и гладкой.
- Рокерная подошва. В нормальных условиях во время ходьбы нагрузка распределяется попеременно на пятку и на стопу, при этом задействуются мышцы свода стопы, уменьшающие нагрузку на отдельные ее части. При диабетической стопе данные мышцы обычно поражаются, в результате чего средняя часть стопы (обычно изогнутая вверх) выпрямляется и теряет свои амортизирующие свойства. Рокерная подошва представляет собой жесткую пластинку, внутренняя (обращенная к стопе) часть которой ровная (обычно она подгоняется под форму стопы пациента), а наружная имеет слегка закругленную поверхность и приподнятый носок. В результате этого во время ходьбы стопа пациента «перекатывается» с пятки на переднюю часть, причем нагрузка на нее снижается в несколько раз.
- Отсутствие жесткого носка. Практически во всех обычных туфлях верхняя часть носка изготавливается из жесткого материала, который во время ходьбы изгибается и давит на верхнюю часть пальцев или стопы. В некоторых случаях это может привести к возникновению мозолей или болезненных ощущений даже у здорового человека, а у больного диабетической стопой такая обувь непременно станет причиной образования язв. Вот почему передняя верхняя часть ортопедической обуви всегда изготавливается из мягких материалов.
Изготавливается ортопедическая обувь индивидуально в каждом конкретном случае, только после оценки и измерения параметров стопы больного.

Осложнения диабетической стопы
Нарушение кровообращения, обменных процессов препятствует поступлению к тканям голени и стопы кислорода, питательных веществ, затрудняет выведение продуктов обмена. Снижается местный иммунитет, сопротивляемость инфекциям. Возникают трофические изменения.
Осложнения диабетической стопы бывают очень печальными вплоть до потери конечности для сохранения жизни. По статистике так происходит у 20 % больных.
К осложнениям, развивающимся на фоне поражения нервов и сосудов, относятся:
- кожные и костные инфекции;
- деформация суставов и костей стопы;
- язвы;
- гангрена.
Инфекции
Даже небольшое нарушение целостности кожного покрова на голени или стопе при неконтролируемом сахарном диабете может привести к попаданию инфекции. Высокий уровень сахара в крови, плохое кровоснабжение, снижение иммунитета создают благоприятную почву для развития и размножения патогенной микрофлоры. Если человек с диабетической стопой поранился, порезался, поцарапался, натер ногу, нужно как можно раньше обработать поврежденную поверхность антисептиком и следить за ней. Если не происходит заживление, и состояние ухудшается, нужно показаться врачу.
Дело в том, что вовремя невылеченная поверхностная инфекция стоп представляет потенциальную угрозу для всей конечности. Она легко распространяется вглубь и вширь, поражая соседние ткани. Чем более запущено состояние, тем тяжелее будет с ним справиться.
Сахарный диабет повышает риски развития остеомиелита, тяжелого инфекционного поражения костей стопы.
У людей, страдающих диабетом, намного чаще встречается грибковая инфекция ногтей (онихомикоз) и кожи стоп. Ногти, зараженные грибком, становятся толстыми, обесцвеченными, желтовато-коричневыми, теряют прозрачность. Они легко ломаются, разрушаются и отделяются от ногтевого ложа, что может привести к образованию ран.
Деформации стопы
Повреждение нервов при сахарном диабете ослабляет тонус мышц, снижает их двигательную активность, постепенно вызывает атрофию. Это приводит к деформации стопы, изменению опорных точек, неправильному распределению веса тела, нарушению походки. Развивается продольное и поперечное плоскостопие, изменяется голеностопный сустав. Пальцы ног приобретают молоткообразный вид, возможно выпячивание головок плюсневых костей. На выступах формируются участки гиперкератоза.
К тяжелым деформациям стопы при сахарном диабете относится артропатия Шарко. Это редкое осложнение, которое вызывает ослабление костей. Характеризуется вывихами, переломами костей и суставов с формированием нестабильной стопы, полноценная опора на которую становится невозможной.
Язвы
Трофические язвы – опасное осложнение диабетической стопы. Причиной их развития могут стать небольшие царапины, порезы, потертости туфель. При несвоевременном лечении глубокие раны долго не заживают, приводят к нагноению, некрозу тканей, доходят до кости. Чаще всего они образуются на подушечке стопы или на нижней части большого пальца ноги. По статистике такие язвы случаются у 20 % людей, страдающих сахарным диабетом.
На начальной стадии язв на коже появляются небольшие водянистые пузыри, на месте которых затем образуется ранка, которая постепенно увеличивается в размерах. Также могут наблюдаться отеки, раздражение, неприятный запах. Иногда своевременная диагностика язв затруднена, ее симптомы не проявляются, пока не случится заражение.
По статистике более 50 % язв осложняется присоединением инфекции. Увидеть, как выглядит диабетическая стопа с осложнениями, можно в интернете. Просмотра таких фото достаточно, чтобы понять, насколько они опасны. Пренебрежение язвами может привести к инфекциям, которые, в свою очередь, чреваты потерей конечности.
Очень часто у людей, которые еще не знают, что больны диабетом, длительно незаживающая язва на ноге становится поводом обращения к врачу, и расценивается как первый признак, по которому у человека обнаруживают этот диагноз.
Гангрена
Гангрена – это некроз (омертвление) тканей живого организма. Основной причиной ее развития является ишемия тканей, вызванная недостаточным поступлением крови. Первые признаки гангрены: участки некроза, почернение кожи, трофические язвы.
Лечение гангрены очень тяжелое и в большинстве случаев приводит к инвалидности. Для спасения жизни человека врачам приходится проводить ампутацию пораженной части конечности или всей конечности, чтобы инфекция не распространилась на весь организм. Если заподозрить заболевание на ранней стадии, спасти ногу можно только в случае восстановления кровообращения в ногах путем операций на сосудах.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Диагностика
При возникновении у больного СД одностороннего отека стопы, особенно при неповрежденных кожных покровах, с учетом присутствующих вышеперечисленных факторов риска (длительное течение СД, выраженная диабетическая нейропатия и др.), в первую очередь следует исключить ДОАП.
Часто клиническая картина ДОАП может быть расценена как флегмона, тромбоз глубоких вен, подагрический артрит, что требует проведения качественной дифференциальной диагностики, обеспечивающей правильное лечение и предотвращение необратимой инвалидизации пациента.
Диагноз базируется на комплексной оценке клинической картины, анамнеза и обследовании, включающем в себя оценку состояния нервной, сосудистой систем и опорно-двигательного аппарата нижних конечностей.
У большинства пациентов с ДОАП при помощи неврологических инструментов (камертона, монофиламента, неврологической иглы, тип-терма) и допплерографии выявляется дистальная сенсорно-моторная нейропатия с сохранным или повышенным артериальным кровотоком на стопах.
Важным компонентом объективной диагностики ДОАП и оценки активности процесса на фоне лечения является кожная термометрия, которая проводится с помощью бытового инфракрасного термометра согласно протоколу в симметричных точках на обеих стопах. Разница кожной температуры более 2°С по сравнению с контралатеральной конечностью указывает на острую стадию ДОАП .
Рентгенография – это основной метод в первичной диагностике костно-суставных изменений, кроме того, это легкодоступное и недорогое исследование, визуализирующее структуру и степень минерализации кости. К сожалению, рентгенография не всегда информативна, особенно в отношении микропереломов и вывихов на ранних стадиях ДОАП (рентгенонегативная стадия). В связи с этим при наличии клинических признаков ДОАП и нормальной рентгенографической картины рекомендуется использовать магнитно-резонансную томографию (МРТ). Преимуществом МРТ перед рентгенографией является ее уникальная способность визуализировать мягкую ткань, что позволяет диагностировать ДОАП уже на этапе образования отека костного мозга, внутрикостных кист и микропереломов, а также проводить дифференциальную диагностику между остеомиелитом и остеартропатией .
Компьютерная томография (КТ) в отличие от МРТ не показывает состояние костного мозга, но белее четко, чем рентгенография, выявляет переломы на этапе реакции надкостницы, а трехмерная реконструкция КТ-изображений позволяет наблюдать за процессом заживления и точно определить степень смещения костей друг относительно друга, что может потребоваться при планировании реконструктивного оперативного вмешательства на стопе (рис.7) .

Среди методов лучевой диагностики представляет интерес сцинтиграфия костей с технецием-99m, чувствительная к активной костной патологии, но при этом необходимо помнить, что снижение микроциркуляции может привести к ложно-отрицательным результатам, а в присутствии остеомиелита дифференциальная диагностика с ДОАП невозможна без меченых лейкоцитов, что показывает низкую специфичность этого метода. В некоторых исследованиях показана эффективность позитронно — эмиссионной томографии (ПЭТ) в дифференциальной диагностики остеоартропатии и остеомиелита. Тем не менее, ПЭТ малодоступна как в России, так и за рубежом .
Лекарственные препараты, применяемые в лечении диабетической стопы
Спазмолитики и миорелаксанты применяются для уменьшения болевых ощущений (лекарства с действующими веществами папаверин, дротаверин, бенциклан, толперизон).Основными препаратами, широко использующимися в различных схемах лечения, являются сосудистые средства или ангиопротекторы (пентоксифиллин, алпростадил), а также антиоксиданты (препараты липоевой кислоты, токоферола и др.). Они позволяют не только взять под контроль симптомы, но и увеличить дистанцию безболевой ходьбы, улучшить общее физическое состояние пациента, стабилизировать патологический процесс.
Пентоксифиллин по-прежнему является ведущим препаратом для улучшения микроциркуляции при ишемических поражениях конечностей (несмотря на то, что в настоящее время в распоряжении врачей есть более современные средства), что определяется огромным практическим опытом использования и доказательной базой.
Липоевая (тиоктовая) кислота представляет собой мощный антиоксидант, способствующий уменьшению свободнорадикального повреждения клеток, оказывает антитоксическое действие, повышает утилизацию клетками глюкозы (то есть «помогает» инсулину усваивать глюкозу, улучшает углеводный обмен). Назначаются и другие метаболические средства, нормализующие тканевой метаболизм (солкосерил, актовегин).
Препараты, улучшающие венозный и лимфатический (обратный) отток (кальция добезилат, препараты флавоноидов — троксерутин, детралекс), используются в целях восстановления функций сосудистой стенки, уменьшения ее хрупкости, для улучшения работы лимфатических сосудов. Их применение способствует снятию такой симптоматики, как отечность и боли.
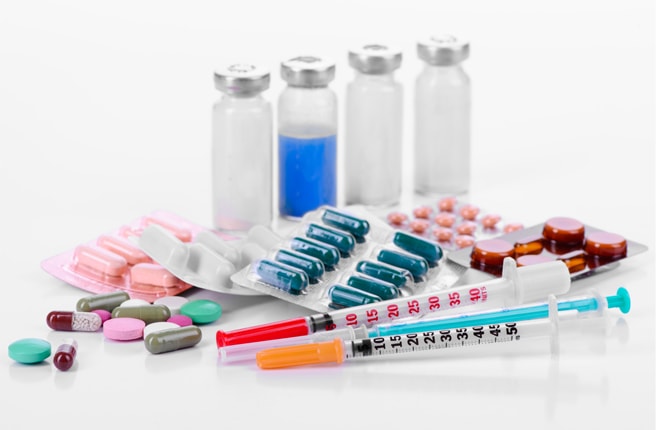
Антибиотики применяются в случае инфекционных осложнений, причем если нет возможности выяснения состава бактериальной болезнетворной микрофлоры, назначаются антибактериальные средства широкого спектра действия, нередко комбинация нескольких препаратов (пенициллины и защищенные пенициллины, цефалоспорины, амногликозиды, макролиды — по сути, все современные группы антибиотиков широчайшего спектра).
Противомикробная терапия может назначаться в виде препаратов для приема внутрь, но врачи предпочитают парентеральное (внутримышечное, внутривенное) введение, поскольку оно обеспечивает более быстрые результаты лечения.
В настоящее время ведутся исследования по применению препаратов группы простагландинов — простаноидов, применение которых позволяет значительно снизить частоту ампутаций у пациентов с синдромом диабетической стопы. Однако в широкую практику препараты пока не вошли.
Огромное значение в лечении диабетической стопы имеют радикальное дренирование (в случае гнойно-некротических поражений тканей), разгрузка стопы и местное лечение. Применяется специальная обувь, приспособления для хождения, позволяющие снять нагрузку со стопы, что способствует заживлению язв на подошвенной области. Местное лечение заключается в нанесении различных антисептиков и специальных перевязочных средств (гидрогелевых повязок и пр.). Набирает популярность постоянное вакуумное дренирование язв, обработка раневой поверхности плазмой, озонотерапия.
Средствами базовой терапии, позволяющими скорректировать ведущую патологию — сахарный диабет, являются средства коррекции углеводного (сахароснижающие препараты и инсулин) и липидного обмена (статины), препараты для снижения артериального давления (различные группы), антиагреганты (ацетилсалициловая кислота, клопидогрель) и иммуностимуляторы.
При неэффективности консервативной терапии проводится хирургическое лечение: это может быть восстановление сосудов (шунтирование, реконструкция артерии), либо удаление участков некроза или ампутация (пальцев, стопы, высокая ампутация).
Неотложные состояния при диабетической стопе!
Поражение сосудов и нервов при сахарном диабете может привести к неотложному состоянию, требующему принятия срочных мер для спасения конечности, а часто и жизни. При сахарном диабете может развиться тяжелое гнойное расплавление тканей стопы, которое в условиях иммунодефицита приводит к развитию сепсиса.
Анаэробная диабетическая флегмона стопы
Прогрессирующее гнойное расплавление тканей может возникать не только при резком нарушении кровообращения в конечности, но и при проходимых сосудах. Ослабленный иммунитет у больных диабетом приводит к бурному разрастанию опасных анаэробных микроорганизмов, которые проникают в подкожную клетчатку через мельчайшие ссадины и царапины после уколов ножницами при стрижке ногтей или через потертости от тесной обуви. Некоторое время инфекция распространяется по мягким тканям без видимых кожных проявлений, но когда начинают появляться черные пятна и пузыри и открываться гнойные раны с запахом общее состояние больных резко ухудшается. Поднимается высокая температура, резко повышается уровень сахара в крови, развивается тяжелое недомогание.
Лечение диабетической флегмоны — непростая задача. Вначале необходимо раскрыть все гнойные затеки и удалить все омертвевшие ткани. Назначаются мощные антибиотики. Если процесс инфекции остается остановить, то выполняются сосудистые операции, для улучшения кровотока. После начала заживления ран выполняются реконструктивно-пластические операции для формирования опорной стопы.
Анаэробная диабетическая гангрена
Достаточно часто развивается у больных с диабетической стопой и поражением сосудов голени и стопы. Причиной проникновения анаэробных бацилл может быть ходьба босиком по земле, проколы кожи стопы гвоздем, шипом или другие глубокие колющие повреждения.
Поначалу на такие проколы пациенты не обращают внимание, однако через некоторое время возникает высокая температура, появляются черные пузыри наполненные жидкостью, развивается и быстро прогрессирует отек. Общее состояние стремительно ухудшается
Диагностика синдрома диабетической стопы
Диагностика при СДС не представляет проблем. Достаточно иметь в анамнезе сахарный диабет и проявления характерной клинической картины.
Также диагностика включает в себя:
- инструментальную и лабораторную диагностику,
- оценку неврологического статуса,
- оценку состояния опорно–двигательного аппарата, артериального кровотока,
- измерение распределения плантарного давления.
Лабораторная диагностика включает в себя определение уровня гликемии, уровня гликированного гемоглобина (HbA1c), наличия глюкозы и кетоновых тел в моче, уровня холестерина, триглицеридов, фибриногена, АЧТВ и ТВ, оценка состояния системы ПОЛ–АОЗ. При наличии раневого дефекта – бактериологические исследования и гистологические исследования операционного материала.
В Клинике имеются все условия для комплексной диагностики тяжести поражения при СДС,, в том числе, возможность исследования сосудистого русла (ангиография). Наличие слаженной команды врачей-специалистов создает уникальные условия для лечения пациентов согласно международным стандартам и рекомендациям. Мультидисциплинарный подход позволяет проводить оперативное лечение любой степени сложности.
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему
Даже при небольшом воспалении необходимо обратиться к врачу.
Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.
Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция
Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног
«Магнитные стельки» (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки
Нельзя носить заштопанные носки или носки с тугой резинкой.
Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
При травмах: йод, «марганцовка», спирт и «зеленка» противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря «Салипод»). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.п.). Для этой цели используйте пемзу и подобные специальные приспособления.
Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом «Johnson’s Baby Oil»
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие «там, где их абсолютно никто не ждет». При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию «больших повреждений» — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли. Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Общая клиника
Гангрена является патологией, которая может поставить под угрозу жизнь человека. Это процесс отмирания клеточных тканей, вызванный дефицитом кислорода в них. Причиной недостаточности является отсутствие кровотока, вызванное разрушениями артериальной системы. Наиболее распространенной является диабетическая гангрена нижних конечностей, развивающаяся в результате прогресса болезни на поздних стадиях.
Выделяют две основных стадии развития гангрены: постепенное и молниеносное.
В первом случае ткани отмирают постепенно. Сначала клетки отмирают на стопе или пальцах. Ампутация пальца при гангрене – увы, нередкий исход, необходимый для локализации и предотвращения дальнейшего распространения. В дальнейшем некроз может распространиться на клетчатку и костную структуру. При наличии инфекции патология может перейти к влажной стадии. Влажная гангрена пальца стопы способна спровоцировать общую интоксикацию организма.
Молниеносная стадия характеризуется образованием тромбов, останавливающих кровоснабжение и приводящих к гибели тканей. При этом отсутствие ограничительных барьеров (т.н. грануляционного вала) ведет к критически быстрому всасыванию организмом продуктов распада. Молниеносная гангрена нижних конечностей у пожилых способна в считанные часы привести к фатальным последствиям.
Причины возникновения заболевания
Факторами, способствующими возникновению патологии, являются внешние и внутренние стимулы. К внешним причинам относятся:
— травмы и повреждения;
— радиация;
— химические ожоги;
— обморожения;
— образование пролежней.
В качестве внутренних классифицируются все причины, так или иначе связанные с нарушением подпитки тканевых соединений. Обычно они являются следствием деформации сосудов и изменениями анатомического характера. Так, гангрена при сахарном диабете у пожилых людей может развиться очень быстро, являясь критической стадией протекания болезни.
Основные симптомы и лечение болезни
Гангрена левой ноги или любого другого участка тела сопровождается сильными болевыми ощущениями. В ходе развития боль становится только сильнее, вынуждая пациента совершать попытки приглушить её.
Цвет пораженных участков варьируется от синего до зеленого. Гангрена пятки при сахарном диабете заметна невооруженным глазом, диагностировать её может даже не специалист.
Еще один признак патологии – онемение, вызванное некрозом. Пациенты высказывают жалобы на окоченение и ощущение холода, вызванные отсутствием притока крови к пораженным участкам.
Лечение гангрены нижних конечностей при сахарном диабете в большинстве случаев требует хирургического вмешательства. Основной задачей является восстановление кровообращения и удаление инфекции, с последующей профилактикой и контролем повторного возникновения патологии. Чем тяжелее стадия – тем сильнее последствия для пациента. Так, если диагностирована сухая гангрена нижних конечностей, операция потребует обязательной ампутации отмерших участков.
Не затягивайте обращение к врачу. В Москве вы можете обратиться в центр флебологии и сосудистой хирургии доктора Матвеева, который вот уже на протяжении 25 лет помогает людям справится с заболеваниями сосудов.
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.
В зависимости от причины заболевания может назначаться:
- препараты для коррекции уровня сахара в крови;
- антигистаминные средств;
- иммуноглобулины и глюкокортикостероиды для устранения воспаления и аутоиммунного поражения;
- плазмаферез и препараты для детоксикации;
- антибиотики при инфекциях.
Для восстановления нервных волокон используются:
- витамины группы В (мильгамма, нейромультивит);
- препараты, улучшающие кровообращение, обмен веществ и регенерацию тканей: актовигин, церебролизин, берлитион (особенно эффективен при сахарном диабете);
- ангиопротекторы: трентал, пентоксифиллин;
- средства для усиления проведения нервных импульсов к мышцам: нейромидин.
Симптоматическая терапия включает:
- нестероидные противовоспалительные средства (ибупрофен, диклофенак, кеторолак), глюкокортикостероиды (гидрокортизон, дексаметазон), анальгетики (анальгин, лидокаин) в виде таблеток, инъекций или местных форм для устранения боли;
- противосудорожные средства: тебантин, катэна;
- антидепрессанты при хронической боли;
- снотворные средства по показаниям.
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
- общеукрепляющий и лечебный массаж для стимуляции кровообращения в тканях, их питания и регенерации, а также укрепления мышц;
- электрофорез и фонофорез с анальгетиками, витаминами группы В и другими препаратами (использование электрического тока или ультразвуковых волн облегчает доставку лекарственных средств к пораженной области);
- электростимуляция мышц;
- магнитотерапия, УВЧ-терапия, облучение ультрафиолетом;
- дарсонвализация: воздействие переменного тока высокой частоты для улучшения метаболизма и регенерации тканей;
- грязелечение: грязевые аппликации на пораженную область;
- лечебные ванны с минеральными водами или морской солью;
- лечебная физкультура: дозированная физическая нагрузка обеспечивает укрепление мышц и улучшает кровообращение в них; при запущенной стадии заболевания необходимо начать с самого легкого комплекса и постепенно его усложнять.
- классическая иглорефлексотерапия и электроакупунктура: стимулируют работу мышечной ткани и нервных волокон;
- занятия с эрготерапевтом: необходимы, когда не удается полностью восстановить функцию конечности; упражнения направлены на формирование новых движений, адаптированных под возможности руки или ноги.
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.