Бронхоэктазы
Содержание:
Причины появления бронхоэктазов
Все факторы, провоцирующие развитие данного заболевания, делятся на две основные группы: передающиеся при рождении и приобретенные в течение жизни.
Врожденные причины:
- муковисцидоз (кистозный фиброз) — наследственное заболевание, при котором помимо прочего образуется вязкая слизь в бронхах и трахее, закупоривая дыхательные пути, что приводит к повторным инфекциям, приводящим к развитию бронхоэктаз;
- иммунодефицит, при котором в организме вырабатывается слишком мало антител для борьбы с возбудителями болезней, в результате чего увеличивается частота инфекций дыхательных путей, поражающих стенки бронхов;
- первичная цилиарная дискинезия — это редкое генетическое функциональное нарушение ресничек эпителия бронхов, при котором нарушается мукоцилиарный клиренс, что приводит к частым инфекциям бронхов и вследствие чего развиваются врожденные бронхоэктазы. Заболевание часто протекает в рамках так называемого синдрома Картагенера;
- при альвеолярных дефектах развития легочные пузырьки неправильно сформированы с рождения, в результате чего в них происходит застой секрета, тем самым становясь отличной питательной средой для инфекций.
Приобретенные причины
- основной причиной появления приобретенных бронхоэктазов могут стать частые повторяющиеся инфекционные заболевания бронхиальной системы в детском возрасте: пневмонии, корь и коклюш могут повреждать бронхи и приводить к возникновению бронхоэктаз;
- инородные тела или опухоли могут провоцировать сужение бронхов (стеноз бронхов), из-за чего нарушается отток бронхиального секрета, что приводит к повторяющимся воспалениям и бронхоэктазам;
- перенесенная пневмония или туберкулез могут оставлять рубцы в бронхиальной системе, в результате чего происходит нарушение оттока бронхиального секрета.
Классификация бронхоэктазов
Виды:
- Веретенообразный
- Варикозный
- Цилиндрический
- Мешотчатый
С патоморфологической точки зрения выделяют все 2 формы заболевания:
- атрофическую
- гипертрофическую
Бронхоэктаз, согласно другой классификации, может быть:
- врожденным
- приобретенным
Ателектатический бронхоэктаз — который развивается в зоне обширных ателектазов легких и характеризуется равномерным расширением многих бронхиальных ветвей, а паренхима легких имеет вид пчелиных сот.
Деструктивный бронхоэктаз (известен в медицине также как каверна бронхогенная) — в большинстве случаев это мешотчатый бронхоэктаз, который формируется при нагноении бронха и окружающих его тканей.
Постбронхитический бронхоэктаз — который появляется в исходе хронического бронхита как следствие дистрофических изменений стенок бронхов или в исходе острого бронхита по причине гнойного расплавления стенки бронха или нарушений ее тонуса.
Постстенотический бронхоэктаз — появляется дистальнее места сужения бронха при бронхостенозе, а причиной является застой слизи и атонии стенок.
Ретенционный бронхоэктаз — развивается в результате потери тонуса стенки бронха или ее растяжения бронхиальным секретом. Такое может быть при муковисцидозе и пр.
Выделяют такие фазы течения бронхоэктаза:
- Обострение
- Ремиссия (затихание процессов и симптоматики)
Существуют такие осложнения рассматриваемой болезни:
- Кровохарканье и кровотечение
- Рецидивирующие пневмонии
- Вторичный амилоидоз
- Дыхательная и сердечно-легочная недостаточность
- Эмфизема легких
Что такое Бронхоэктатическая болезнь —
Бронхоэктатическая болезнь (бронхоэктазии) представляет собой приобретенное заболевание, характеризующееся, как правило, локализованным хроническим нагноительным процессом (гнойным эндобронхитом) в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах, преимущественно нижних отделов легких.
Самостоятельность бронхоэктатичёской болезни (бронхоэктазии) как отдельной нозологической формы до последних лет оспаривалась некоторыми авторами. Действительно, само по себе расширение бронхов как рентгеноморфологический феномен может наблюдаться при самых различных патологических процессах, сопровождающихся длительно текущим воспалением и фиброзом в бронхолегочной ткани. Бронхоэктазии, возникающие в качестве осложнения или же проявления другого заболевания, принято называть вторичными в отличие от первичных бронхоэктазии, которые являются основным морфологическим субстратом патологического процесса и обусловливают возникновение у больного достаточно характерного симптомокомплекса. Вместе с тем следует помнить, что и так называемые первичные бронхоэктазии, строго говоря, первичными не являются и обычно развиваются как следствие перенесенных в детском возрасте острых инфекций бронхолегочной системы. Связь бронхоэктати-ческой болезни с острыми пневмониями побудила некоторых авторов рассматривать это состояние как форму хронической пневмонии . Эта точка зрения как будто подтверждалась наличием переходных форм между ограниченным деформирующим бронхитом, считавшимся характерным для хронической пневмонии, и выраженными мешотчатыми расширениями бронхов.
Хотя эти аргументы нельзя полностью игнорировать, существует ряд убедительных доводов в пользу того, что инфекционно-воспалительный процесс, определяющий клинические проявления бронхоэктазий, обусловливается состоянием соответствующего отдела бронхиального дерева и разыгрывается в основном в пределах последнего, а не в легочной паренхиме (что оправдывало бы термин «пневмония»). Об этом свидетельствуют данные морфологических исследований, показавших, что явления хронического воспаления в респираторном отделе легочной ткани при приобретенных бронхоэктазиях могут почти отсутствовать, а также клипико-рентгенологические наблюдения, свидетельствующие, что обострения при бронхоэктазиях протекают преимущественно по типу обострения гнойного бронхита без инфильтрации в легочной паренхиме. Весьма убедительным подтверждением этого же положения является операция, при которой удаление только расширенных бронхов с оставлением соответствующей легочной паренхимы вело к выздоровлению больных .
Все изложенное, а также четкая клиническая очерченность бронхоэктатической болезни привели к тому, что в литературе существует устойчивая традиция выделения бронхоэктатической болезни в качестве самостоятельной нозологической формы.
Дискуссия о самостоятельности бронхоэктатической болезни как нозологической формы имеет и чисто практическую сторону. Диагноз «хроническая пневмония» у больных с наличием бронхоэктазий нередко как бы успокаивает и врача (терапевта, педиатра), и больного (родителей), в результате чего консультация специалиста-хирурга и бронхологическое исследование вовремя не осуществляются, а оптимальные сроки для операции оказываются упущенными.
3.Причины
Причиной появления обструктивных хрипов может стать любой из патологических процессов, синдромов или состояний, обусловливающих сужение воздухоносных просветов.
Наиболее распространенным из них является, по всей вероятности, ХОБЛ, или хроническая обструктивная болезнь легких. В настоящее время это понятие определено недостаточно четко; тем не менее, на международном уровне приняты нозологические концепты и критерии, согласно которым ХОБЛ является самостоятельным заболеванием и включает ряд устаревших диагнозов, ранее обозначавших хронические воспалительные и/или дегенеративно-дистрофические процессы в органах дыхания. К таким процессам относятся, в частности, хронический обструктивный бронхит, «бронхит курильщика», вторичная эмфизема легких, пневмосклероз и др. Длительно тлеющий воспалительный процесс в бронхах (бронхит) неизбежно приводит к изменениям на тканевом уровне: стенки огрубевают и утолщаются за счет клеток рубцовой соединительной ткани (фиброз), в силу чего просветы сужаются (стеноз) и прогрессирует дыхательная недостаточность. Примерно то же происходит и при системных коллагенозах.
Соответственно, нарастает стридорозный, – шумный с присвистом, – компонент в аускультируемом звуке, типичный для обструктивных дыхательных синдромов.
Обструкция дыхательных путей может прогрессировать годами, на поздних стадиях приводя к глубокой дыхательной недостаточности, тяжелейшим осложнениям в ключевых системах организма (сердце, сосуды, печень и др.) и, в конечном счете, к летальному исходу. Однако в ряде ситуаций обструкция возникает остро. Характерные хрипы в подобных случаях становятся важнейшим ее симптомом и диагностическим аргументом, например, в пользу бронхиальной астмы, острого обструктивного (стенозирующего) ларинготрахеита, дифтерийного крупа, облитерирующего бронхиолита той или иной этиологии, инородного тела, ожога, травмы, внутрипросветной или экстрамуральной опухоли, скопления слизи, абсцесса и т.п. – в зависимости от того, с какими клиническими проявлениями в данном случае сочетаются обструктивные хрипы и каковы результаты прочих диагностических исследований (рентген, спирометрия, МРТ, ларинго-, трахео- или бронхоскопия, лабораторные анализы и т.д.).
Клиническая картина
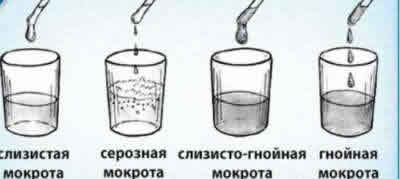
Основным симптомом бронхоэктазов является хронический продуктивный кашель, который развивается более чем у 90% пациентов и может сопровождаться кровохарканьем и редко легочным кровотечением. Мокрота часто имеет гнойный характер и выделяется в большом количестве (до 300-500 мл). При аускультации могут определяться персистирующие влажные хрипы в легких. У большинства пациентов с длительно сохраняющимися бронхоэктазами отмечается одышка. Прогрессирующее ухудшение состояния больных может быть связано с инфекционными обострениями, характеризующимися нарастанием имеющихся симптомов (например, объема мокроты, одышки, кашля, недомогания/слабости, появлением гнойной мокроты) или появлением новых симптомов (лихорадки, плеврита, кровохарканья).
Рис. 1. КТВР: утолщение стенки и дилатация бронхов преимущественно в нижних долях легких
По мнению экспертов Британского торакального общества , у взрослых бронхоэктазы следует исключать в следующих случаях:
- Персистирующий продуктивный кашель, особенно при наличии любого из следующих факторов: появление кашля в молодом возрасте, сохранение симптомов в течение многих лет, отсутствие курения, ежедневное выделение большого количества гнойной мокроты, кровохарканье, колонизация мокроты Pseudomonas aeruginosa.
- Необъяснимые кровохарканье или непродуктивный кашель.
У пациентов с предполагаемым диагнозом ХОБЛ заподозрить наличие бронхоэктазов, в том числе как причины симптомов, позволяют замедленное купирование инфекций нижних дыхательных путей, частые обострения и отсутствие курения в анамнезе.
У детей предполагать бронхоэктазы необходимо в следующих случаях:
Что провоцирует / Причины Бронхоэктатической болезни:
Причины развития бронхоэктазий до настоящего времени нельзя считать достаточно выясненными. Микроорганизмы, обусловливающие острые респираторные процессы у детей, которые могут осложняться формированием бронхоэктазий (возбудители пневмоний, кори, коклюша и т. д.), могут считаться этиологическим фактором лишь условно, так как у подавляющего большинства больных эти острые заболевания оканчиваются полным выздоровлением. Инфекционные возбудители, вызывающие обострения нагноительного процесса в уже измененных бронхах (стафилококк, пневмококк, гемофильная палочка и др.), следует рассматривать как причину обострений, а не бронхоэктатической болезни.
Весьма существенную, а возможно и определяющую, роль в формировании бронхоэктазий играет генетически детерминированная неполноценность бронхиального дерева (врожденная «слабость» бронхиальной стенки, недостаточное развитие гладкой мускулатуры, эластической и хрящевой ткани, недостаточность защитных механизмов, способствующая развитию и хроническому течению инфекции, и т. д.). В настоящее время оценить значение рассматриваемого фактора у конкретных больных еще трудно, и выделение особой группы так называемых дизонтогенетических бронхоэктазий, связанных с постнатальным расширением бронхов у детей с врожденно неполноценной бронхолегочной тканью , пока что представляется спорным.
Патофизиология
Теория «порочного цикла» патогенеза бронхоэктазов.
Для развития бронхоэктазов необходимы два фактора: инфекционный инсульт и нарушение дренажа, непроходимость или нарушение защиты хозяина. Это запускает иммунный ответ хозяина от нейтрофилов ( эластаз ), активных форм кислорода и воспалительных цитокинов, что приводит к прогрессивному разрушению нормальной архитектуры легких. В частности, эластичные волокна из бронхов страдают. Результат — необратимое аномальное расширение и разрушение основных бронхов и стенок бронхиол.
Теория «порочного цикла» — общепринятое объяснение патогенеза бронхоэктазов. В этой модели у предрасположенного человека развивается чрезмерная воспалительная реакция на легочную инфекцию или повреждение тканей. Возникающее воспаление частично отвечает за структурное повреждение дыхательных путей. Структурные аномалии приводят к застою слизи, что способствует продолжению хронической инфекции и сохранению порочного круга.
Эндобронхиальный туберкулез обычно приводит к бронхоэктазу вследствие стеноза бронхов или вторичной тракции из-за фиброза. Тракционные бронхоэктазы обычно поражают периферические бронхи (которые не имеют хрящевой поддержки) в зонах терминальной стадии фиброза.
Признаки и симптомы
Показаны типичные симптомы бронхоэктазов. Также проиллюстрированы изменения бронхов под бронхоэктазами.
Симптомы бронхоэктазов обычно включают кашель с частым выделением зеленой или желтой мокроты, продолжающийся от месяцев до лет. Другие общие симптомы включают затрудненное дыхание , хрипы (свистящий звук при дыхании ) и боль в груди . Бронхоэктазия может также проявляться кашлем с кровью при отсутствии мокроты, что получило название «сухой бронхоэктаз».
Люди часто сообщают о частых приступах «бронхита», требующих лечения повторными курсами антибиотиков. У людей с бронхоэктазами может появиться неприятный запах изо рта из-за активной инфекции. При осмотре, крепитация и выдох хрипы могут быть слышны с аускультацией. Удары ногтями — редкий симптом.
Осложнения бронхоэктаза включают серьезные состояния здоровья, такие как дыхательная недостаточность и ателектаз : коллапс или закрытие легкого. Дыхательная недостаточность возникает, когда из легких в кровь поступает недостаточное количество кислорода. Ателектаз возникает, когда один или несколько сегментов легких разрушаются или не надуваются должным образом. Другие легочные осложнения включают абсцесс легкого и эмпиему . Сердечно-сосудистые осложнения включают легочное сердце , при котором наблюдается увеличение и недостаточность правой стороны сердца в результате заболевания легких.
Симптомы и диагностика
Типичный признак (симптом) бронхоэктазов — кашель с гнойной мокротой, который возникает в утреннее время после сна и в вечерние часы перед засыпанием. В обострении заболевания температура может достигать отметки 39 °С, при этом выделяется 150- 200 мл мокроты в сутки при кашле. Если процесс тяжелый, то выделяться может до 500 мл и даже больше. Менее чем у половины больных возникает периодическое кровохарканье.
Боли в грудной клетке при дыхании не считаются типичным симптомом, но в некоторых случаях могут быть. Поступают жалобы от больных на снижение массы тела и слабость. В анамнезе в половине случаев есть рецидивирующая болезнь легких с раннего детства. Бронхоэктазы характеризуются обострением и затиханием симптомов.
Физическое обследование
При осмотре врач обнаруживает грудную клетку, напоминающую бочку. Ногти принимают форму «часовых стекол», также типично изменение пальцев – синдром «барабанных палочек». Бронхоэктатическая болезнь не имеет типичных перкуторных симптомов. Но врач может зафиксировать ограничение подвижности нижних краев легких, участки локального притупления в проекции пораженной зоны, а при выраженной эмфиземе — коробочный перкуторный звук.
Аускультативные диагностические методы выявляют жесткое дыхание. В дни обострения на фоне жесткого дыхания над пораженными отделами легких прослушиваются незвонкие влажные хрипы. После откашливания они могут стать менее интенсивными, а при развитии перибронхиального пневмонического инфильтрата они становятся звонкими.
Лабораторная и инструментальная диагностика
Обязательно проводят общий анализ крови, который при бронхоэктазах показывает повышение уровня СОЭ и лейкоцитов. Вероятна также анемия. Анализ мокроты — при отстаивании имеет трехслойный характер. Бакпосев обнаруживает различных возбудителей заболевания: микобактерии туберкулеза, анаэробы и т.д. Также актуальны такие лабораторные методы исследования как определение содержания электролитов в потовой жидкости и исследование глобулинов в сыворотке крови.
Среди инструментальных исследований наиболее актуальна рентгенография грудной клетки, которая выявляет перибронхиальный фиброз в пораженных сегментах, ячеистость легочного рисунка, ателектазы, деформацию сосудистого рисунка, множественные кистозные образования. При муковисцидозе патологические изменения в основном находятся в верних долях легких.
Бронхография — метод, который применяется при затихании процесса (после обострения), потому что бронхиальный секрет блокирует прохождение контрастного вещества. Цилиндрические бронхоэктазы дают картину «обрубленного дерева». При мешотчатых бронхоэктазах дистальные отделы бронхов выглядят вздутыми. При непереносимости йода запрещено проведение контрастирования йодсодержащими препаратами.
Компьютерная томография с высоким разрешением используется для достоверной диагностики бронхоэктазов. Максимально чувствительна данная методика при выполнении срезов каждые 10 мм.
Бронхоскопия обязательно проводится при первичном обследовании больного с подозрением на бронхоэктазы. Метод дает возможность уточнить место расположения и тип бронхоэктазов, выявить или невыявить опухоль или инородное тело в бронхе. Бронхоскопия актуальна и для получения материала для бактериологического или цитологического исследования и при необходимости взять биопсийный материал.
Исследование ФВД может не выявить нарушений. Это исследование применяют для раннего обнаружения бронхообструктивного синдрома. Когда болезнь усугубляется, развиваются рестриктивные или рестриктивно-обструктивные вентиляционные нарушения, фиксируют гипоксемию.
Дифференциальная диагностика
Дифференциальная диагностика бронхоэктазов достаточно легка. Проблема может быть при выраженной деформации бронхов, что бывает при хронической обструктивной болезни легких. Но с помощью компьютерной томографии можно подтвердить или опровергнуть диагноз бронхоэктазов.
Кистевидные ателектазы следует дифференциировать от мелких бронхиальных кист с помощью контрастирования. Также бронхоэктазы при диагностике отличают от туберкулеза, который может быть как самостоятельным заболеванием, так и протекать параллельно с бронхоэктатической болезнью. Туберкулез может быть не только у людей в возрасте, но даже у маленьких детей. Рентгенография демонстрирует инфильтрат в легких или очаговые поражения. Если есть подозрение на туберкулез, проводят КТ или томографию легких, исследуют мокроту, проводят реакцию Манту и т.д.
Этиология
Как уже было отмечено, бронхоэктазы существуют врожденные и приобретенные. Первая форма характеризуется кистозным расширением сформировавшихся бронхов при нарушении развития периферических легочных структур. Врожденная форма — более редкая. Бронхоэктазы в таких случаях возникают из-за слишком большой восприимчивости к хроническим инфекциям. Такое бывает при болезни Дунканов, синдромах Уильямса-Кемпбелла, Картагенера, неподвижных ресничек и т.д.
Приобретенные бронхоэктазы возникают после вдыхания веществ, которые вызывают раздражение и острое воспаление бронхов, вследствие желудочно-пищеводного рефлюкса, обструкции дыхательных путей опухолью и т.д. Причиной может стать заболевание органов дыхания, проходящее в хронической форме:
- рецидивирующие пневмонии
- рецидивирующие бронхиты
- туберкулез легких
- аспергиллез
- иммунодефицитные состояния
- коклюш
У юных больных с диагнозом СПИДа бронхоэктазы с высокой вероятность сформируются при снижении количества С04+-Т-лимфоцитов менее 100 в 1 мкл и рецидивирующих или невылеченных пневмониях.
Классификация бронхоэктазов
Виды:
- Веретенообразный
- Варикозный
- Цилиндрический
- Мешотчатый
С патоморфологической точки зрения выделяют все 2 формы заболевания:
- атрофическую
- гипертрофическую
Бронхоэктаз, согласно другой классификации, может быть:
- врожденным
- приобретенным
Ателектатический бронхоэктаз — который развивается в зоне обширных ателектазов легких и характеризуется равномерным расширением многих бронхиальных ветвей, а паренхима легких имеет вид пчелиных сот.
Деструктивный бронхоэктаз (известен в медицине также как каверна бронхогенная) — в большинстве случаев это мешотчатый бронхоэктаз, который формируется при нагноении бронха и окружающих его тканей.
Постбронхитический бронхоэктаз — который появляется в исходе хронического бронхита как следствие дистрофических изменений стенок бронхов или в исходе острого бронхита по причине гнойного расплавления стенки бронха или нарушений ее тонуса.
Постстенотический бронхоэктаз — появляется дистальнее места сужения бронха при бронхостенозе, а причиной является застой слизи и атонии стенок.
Ретенционный бронхоэктаз — развивается в результате потери тонуса стенки бронха или ее растяжения бронхиальным секретом. Такое может быть при муковисцидозе и пр.
Выделяют такие фазы течения бронхоэктаза:
- Обострение
- Ремиссия (затихание процессов и симптоматики)
Существуют такие осложнения рассматриваемой болезни:
- Кровохарканье и кровотечение
- Рецидивирующие пневмонии
- Вторичный амилоидоз
- Дыхательная и сердечно-легочная недостаточность
- Эмфизема легких
Прогноз
Прогноз во многом определяют длительность, степень и этиология Бронхостеноза. Полная продолжительная обтурация бронха, как правило, ведет к необратимым процессам в легочной ткани. При небольшом нарушении бронхиальной проходимости можно рассчитывать на восстановление функции легкого после устранения стеноза. Кратковременная непроходимость бронха, вызванная инородным телом, обычно не сопровождается последствиями, однако длительно существующий Б. при сохранении вентиляции может привести к развитию бронхита с последующей деструкцией бронхиальных стенок и развитием бронхоэктазов (см.). Плохой прогноз при Б., вызванных злокачественными опухолями.
Что провоцирует / Причины Бронхоэктатической болезни:
Причины развития бронхоэктазий до настоящего времени нельзя считать достаточно выясненными. Микроорганизмы, обусловливающие острые респираторные процессы у детей, которые могут осложняться формированием бронхоэктазий (возбудители пневмоний, кори, коклюша и т. д.), могут считаться этиологическим фактором лишь условно, так как у подавляющего большинства больных эти острые заболевания оканчиваются полным выздоровлением. Инфекционные возбудители, вызывающие обострения нагноительного процесса в уже измененных бронхах (стафилококк, пневмококк, гемофильная палочка и др.), следует рассматривать как причину обострений, а не бронхоэктатической болезни.
Весьма существенную, а возможно и определяющую, роль в формировании бронхоэктазий играет генетически детерминированная неполноценность бронхиального дерева (врожденная «слабость» бронхиальной стенки, недостаточное развитие гладкой мускулатуры, эластической и хрящевой ткани, недостаточность защитных механизмов, способствующая развитию и хроническому течению инфекции, и т. д.). В настоящее время оценить значение рассматриваемого фактора у конкретных больных еще трудно, и выделение особой группы так называемых дизонтогенетических бронхоэктазий, связанных с постнатальным расширением бронхов у детей с врожденно неполноценной бронхолегочной тканью , пока что представляется спорным.
3.Симптомы и диагностика
Как правило, манифестным симптомом становится частый, преимущественно утренний кашель со слизистым отделяемым. С усугублением ситуации кашель приобретает хронический характер, во многих случаях присоединяется обильное отхаркивание мокроты, иногда с неприятным запахом и примесью крови, слизи, гноя. В наиболее неблагоприятных случаях могут развиваться легочные геморрагии (кровотечения).
Прогрессирует общая, неспецифическая симптоматика хронической дыхательной недостаточности: синюшная бледность кожи, отечность, астено-депрессивный синдром, синдромы «барабанных палочек» и «часовых стекол» (характерная деформация дистальных фаланг пальцев и ногтевых пластин, соотв.), анемия вследствие газообменных и метаболических нарушений, дефицит массы тела и работоспособности. Инфекционно-воспалительный компонент может проявляться повышениями температуры тела, общим недомоганием, головными болями и другими симптомами интоксикации; в некоторых случаях больные жалуются на тупые боли в пораженной зоне. Течение может носить волнообразный характер, с обострениями и относительными улучшениями. Выделяют различные клинические типы и стадии бронхоэктазии, однако общим правилом является прогрессирование дыхательной недостаточности и развитие тяжелых осложнений (дегенеративно-дистрофические изменения в легочной паренхиме, эмфизема легких, хроническая пневмония, сердечная недостаточность, легочные абсцессы, кровотечения и т.д.).
Средний возраст установления диагноза колеблется в интервале 5-25 лет, хотя истинное начало, по-видимому, все же следует относить к внутриутробному периоду. Помимо стандартного для пульмонологии тщательного клинического интервью и осмотра, инструментальное обследование обычно начинают с рентгенографии органов грудной клетки. Решающая роль в диагностике отводится бронхографии и, при необходимости, бронхоскопии (последняя может назначаться также в целях дренирования или удаления небольших инородных тел, сгустков и пр.). В некоторых дифференциально-диагностических ситуациях дополнительно назначают КТ или МРТ.