Порок сердца
Содержание:
Введение
Fleischner Society (FS) — это международное научное сообщество экспертов радиологов, занимающихся заболеваниями грудной клетки. Одна из основных задач этой организации — публиковать согласованные позиции (Fleischner Position Papers) по сложным или новым вопросам, в том числе в области заболеваний легких. О высоком рейтинге этих документов свидетельствует тот факт, что они публикуются в лучших журналах в области пульмонологии, а представленные в них концепции отражены в рекомендациях, разработанных наиболее важными сообществами пульмонологов в мире, такими как American Thoracic Society (ATS) или European Respiratory Society (ERS). В середине 2020 года журнал «The Lancet Respiratory Medicine», имеющий наивысший импакт-фактор в пульмонологии, опубликовал позицию FS по интерстициальным изменениям легких, случайно обнаруженным при компьютерной томографии (КТ)1, ключевые концепции которой будут представлены и прокомментированы в этой статье.
Все более частое выполнение КТ выявляет изменения, которые могут соответствовать интерстициальной болезни легких (ИБЛ) у людей без симптомов заболевания легких и без результатов других исследований, указывающих на ИБЛ. Такая ситуация типична, например, у людей, которым делали КТ в рамках скрининговой программы в направлении рака легких или по другим показаниям, и даже во время КТ брюшной полости (когда обнаруживаются изменения нижних отделов легких). Многие исследования, опубликованные в последние годы, описывают интерстициальные легочные аномалии (ИЛА), часто интерпретируемые как доклинические изменения, предшествующие развитию ИБЛ. Например, в когорте Framingham Heart Study 7 % исследуемых имели ИЛА, а этот процент был значительно выше у пациентов с мутацией, предрасполагающей к развитию идиопатического фиброза легких (ИФЛ).2 В другом исследовании ИЛА были связаны с более высокой частотой респираторных симптомов и худшими результатами функциональных исследований легких.3 В большом проспективном исследовании с участием 4 когорт пациентов ИЛА были обнаружены у 7–9 % исследуемых, прошедших КТ, а наличие ИЛА было связано со значительно большим риск смерти от любой причины4. Обнаружение ИЛА имеет значение, поскольку при дальнейшем наблюдении эти изменения прогрессируют примерно в 20 % случаев в течение 2 лет и примерно в 40 % случаев в течение 5 лет.1 В связи с более частым описанием изменений по типу ИЛА было необходимо разработать диагностические критерии для ИЛА и рекомендации для клиницистов по ведению пациентов с такими изменениями.
Позиция FS относительно ИЛА включает информацию о:
1) определении и терминологии ИЛА
2) стандартизации радиологических протоколов, используемых у пациентов с ИЛА
3) корреляции ИЛА с результатами гистопатологических исследований
4) факторах риска возникновения ИЛА
5) риске прогрессирования ИЛА, влиянии диагностирования ИЛА на риск смерти и риск осложнений химио- и лучевой терапии у пациентов с раком легких
6) дальнейшем ведении пациента с диагностированными ИЛА
7) значении автоматических количественных измерений плотности легочной ткани на КТ
8) направлении дальнейших научных исследований.
В этой статье я сосредоточусь только на пунктах 1 и 6, которые важны для врачей, занимающихся диагностикой и лечением пациентов с обнаруженными ИЛА при КТ. Если вас интересуют другие вопросы (особенно, если вы радиолог и исследователь), вы можете обратиться к первоисточнику.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 13 | 15 | 13 | 15 |
Симптомы
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Нарушение ритма работы сердца различного характера (аритмия) (нарушение сердечного ритма, перебои в сердце) | 70% |
| Быстрая утомляемость при физической нагрузке (утомление, ослабление сил) | 50% |
| Побледнение лица | 30% |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 30% |
| Снижение массы тела (истощение, похудение, худоба, снижение веса, уменьшение веса) | 10% |
Патогенез
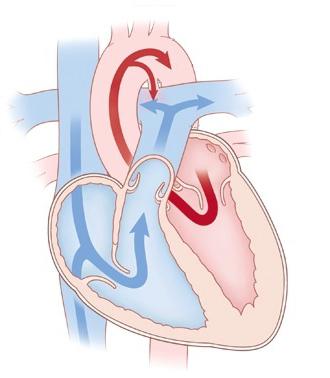
Гемодинамические нарушения при таком врожденном пороке сердца, как незаращение Баталова протока, обусловливаются в первую очередь сбросом крови из аорты в легочной ствол за счет выраженного градиента давления. Вследствие этого малый круг кровообращения оказывается перегружен, и постепенно в нем развивается застой с последующим выпотеванием жидкой части плазмы в окружающие ткани. Легкие становятся легко подвержены инфекциям, становятся неспособными нормально обогащать кровь кислородом. В то же время за счет снижения объема циркулирующей крови в большом круге происходит его обеднение, все органы страдают от тяжелой гипоксии, а поскольку организм малыша в течение первого года растет с максимальной интенсивностью, им требуется крайне много питательных веществ и энергии. А из-за дефицита этого нарастает их дистрофия, вследствие чего страдает и их функционирование. Ребенок медленно прибавляет в весе, часто болеет, становится беспокойным, постоянно кричит.
Симптомы
Проявления достаточно специфичны, если знать, что искать и в каком порядке. Анатомический дефект на ранних этапах не настолько агрессивен, чтобы в течение считанных месяцев закончиться смертью ребенка.
Потому прогрессирование постепенное, на протяжении длительного времени.
Начальные признаки таковы:
Одышка
Невозможность набрать воздуха. Объективно проявляется усталостью при кормлении. Младенцу необходимо перевести дух, чтобы продолжить.
Так может повторяться несколько раз в течение одного приема пищи. По мере взросления симптом никуда не уходит, приобретает те же черты.
Ребенок задыхается на фоне минимальной физической активности, а затем и вовсе в состоянии покоя.
Снижение толерантности к механическим нагрузкам
Сказывается на общем самочувствии ребенка. Он отказывается от игр, старается больше сидеть, лежать. В ранние дни признак проявляет себя длительным периодом сна, коротким бодрствованием.
И если в младенческие годы это можно связать с процессом формирования центральной нервной системы и быстрой физиологической утомляемостью, позднее вариантов не остается.
Бледность кожных покровов
ОАП сердца у новорожденных относится к так называемым белым порокам. Когда кожа становится мелового цвета или молочного оттенка. Связано это со спазмом периферических сосудов.
Сопровождается похолоданием конечностей. В противоположность им, синие пороки дают, преимущественно, цианоз носогубного треугольника и кожи.
Строгого разграничения нет. Оба симптома могут присутствовать одновременно.
Кашель
Постоянный, сначала непродуктивный, без выделения мокроты. Затем с отхождением небольшого количества слизистого вязкого экссудата.
По мере развития болезни возникает кровохаркание, выход жидкой соединительной ткани через дыхательные пути.
Это негативный признак, указывающий на выраженную клиническую картину, неблагоприятный прогноз и высокую вероятность смерти от сердечной недостаточности.
Частые инфекционно-воспалительные процессы
В легких и бронхах. Обусловлены застойными явлениями в малом круге. Представляют значительную опасность для детей, поскольку могут закончиться острой дыхательной недостаточностью и смертью от асфиксии.
Медленный набор веса
Степень отставания в физическом и даже ментальном развитии, зависит от тяжести патологического процесса.
Клиническая картина проявляет себя на 3-5 день с момента рождения.
Бывают исключения, когда порок никак не выделяется долгие годы, в таком случае возможно случайное обнаружение в ходе диагностики по поводу прочих патологий. Или же при обращении пациента к кардиологу по вопросу тревожных симптомов.
Каких именно:
- Боли в грудной клетке неясного происхождения. Обычно слабые, давящие или жгучие. Приступ продолжается от пары секунд до нескольких минут и заканчивается полной компенсацией состояния. Как будто ничего и не было.
- Аритмии. По типу синусовой тахикардии. Если порок декомпенсирован, то есть организм уже не в силах сглаживать нарушения им провоцируемые, возникает брадикардия как ответ на падение сократительной способности миокарда и ослабление трофики.
- Одышка. Выраженная, на фоне физической активности или в состоянии покоя. При перемене положения тела становится интенсивнее.
- Кашель, возможно с кровью. У пациентов старшей возрастной группы, 18+ требуется дифференциальная диагностика. Отграничить симптомы нужно от таковых при туберкулезе и раке легких, хотя у столь молодых людей подобные заболевания встречаются довольно редко.
- Периферические отеки. Сначала в процесс вовлекаются только ноги, затем руки и лицо. Это результат застойных явлений в организма. Последствие не самого порока, а хронической сердечной недостаточности. Она присутствует у большинства пациентов с длительным течением открытого артериального протока.
- Бледность кожных покровов. Может соседствовать с цианозом носогубного треугольника. Хриплый голос, нарушение процессов говорения. Изменение тембра.
- Головная боль. Цефалгия в затылке или теменной области. Также вертиго, нарушение ориентации в пространстве. Мир буквально идет кругом. Это не постоянные симптомы, они возникают спонтанно, на некоторое время. Затем отступают.
- Нарушения сознания. Обмороки. Все три проявления, указанные выше — результат ослабления трофики головного мозга. Неблагоприятный прогностический признак, если нет лечения. Вероятен инсульт и тяжелая инвалидность.
Внимание: Типичная клиническая картина складывается из легочных и сердечных моментов, что говорит о нарушенной работе малого круга. Значит нужно смотреть именно в эту сторону
Инфекционный эндокардит
Что такое инфекционный эндокардит?
Инфекционный эндокардит, или так называемый бактериальный эндокардит – это воспаление внутренней оболочки сердца. Заболевание вызванное, как правило, бактериями, которые с током крови попадают в сердце и вызывают серьезные изменения клапанов и других структур сердца. Заболевание это довольно редкое. Существует категория пациентов склонных к развитию инфекционного эндокардита
Таким пациентам крайне важно проводить профилактику инфекционного эндокардита
Какие симптомы должны насторожить?
Необъяснимая длительно существующая, часто не высокая (37,5 °C) температура, бледность кожи, потеря в весе, излишняя потливость.
Кому необходимо проводить антибиотикопрофилактику инфекционного эндокардита?
- Всем пациентам с неоперированными врожденными пороками сердца за исключением вторичного дефекта межпредсердной перегородки, не нуждающихся в коррекции маленьких дефектов межжелудочковой перегородки (менее 2 мм) и маленьких боталловых протоков (менее 2 мм).
- Всем пациентам после радикальной хирургической коррекции врожденных пороков сердца с искусственными сосудистыми или клапанными протезами и синтетическими заплатами (кондуитами, в некоторых случаях коарктацией аорты) на протяжении 6 месяцев после операции.
- Всем пациентам после паллиативного хирургического лечения врожденных пороков сердца (анастомоз Блелока, суживания легочной артерии).
- Пациентам после эндоваскулярных вмешательств (включая диагностическую катетеризацию полостей сердца) на протяжении 6 месяцев после вмешательства.
Все выше перечисленные категории пациентов являются пациентами группы риска по развитию инфекционного эндокардита.
Когда проводится профилактика инфекционного эндокардита?
- Стоматологические процедуры с риском кровотечения (кроме стоматологических процедур на молочных зубах).
- Все хирургические и эндоскопические процедуры с риском повреждения слизистых оболочек и кровотечения (например, тонзилэктомия — удаление миндалин, аденэктомия, бронхоскопия с биопсией).
- Не проводится профилактика инфекционного эндокардита перед родоразрешением естественным путем.
Как проводится профилактика инфекционного эндокардита?
Профилактика инфекционного эндокардита проводится пациентам группы риска за 30-60 минут до предполагаемой процедуры с риском кровотечения путем однократного назначения антибиотиков перорально (через рот):
- Амоксициллин, Амоксиклав, Аугментин, Уназин 50мг/кг (максимально 2 г.)
- При аллергии к ампицилину — Клиндамицин 20 мг/кг
При невозможности перорального приема те же дозы вводятся внутривенно.
Нецелесообразно проводить антибиотикопрофилактику инфекционного эндокардита при наличии вирусной инфекции (ОРВИ). Подъем температуры выше, чем 38,5 °C, которая держится более 2-х дней, следует расценивать как присоединение бактериальной инфекции. В данном случае необходимо назначение антибиотиков курсом на 5 — 7 дней. Антибиотики назначаются участковыми врачами по месту жительства.
Так как наиболее частой причиной возникновения инфекционного эндокардита являются микроорганизмы, живущие в полости рта и носоглотки, тщательная гигиена ротовой полости является обязательной (чистка зубов не менее 2-х раз в день).
Вакцинация
Вакцинация является своеобразной профилактикой инфекционного эндокардита вирусного происхождения. Всем детям с врожденными пороками сердца, входящих в группу риска по возникновению инфекционного эндокардита показана плановая вакцинация согласно календарю прививок. Кроме того рекомендуется проходить ежегодную противогриппозную вакцинацию. Наиболее оптимальный период проведения противогриппозной вакцинации сентябрь-ноябрь всем пациентам группы риска старше 6 месяцев. Рекомендуется не проводить вакцинацию за 14 дней до кардиохирургического вмешательства и 14 дней после кардиохирургического вмешательства.
Если у Вас остались вопросы звоните — 044 2756148, пишите — occluder.com.ua@gmail.com или спрашивайте на сайте — occluder.com.ua.
Ящук Н.С.
Инфекционный эндокардит (скачать)
Инфекционный эндокардит (PDF)
Важная информация для пациентов
Мы специализируемся на лечении сердца современным методом с применением лучших технологий
Посмотрите, чем мы
можем вам помочь
Более 300 имплантаций окклюдеров, стентов и спиралей ежегодно
Наибольшее количество операций среди кардиоцентров Украины
Лечение
Терапия проводится кардиохирургическими методами по показаниям. В норме Боталлов проток закрывается в течение дня или максимум на первом году жизни. Потому врачи редко назначают операцию детям до 1 года.
Затем вероятность спонтанного разрешения практически равна нулю. Открытое сообщение легочной артерии и аорты — это большой риск для ребенка, потому медлить нельзя.
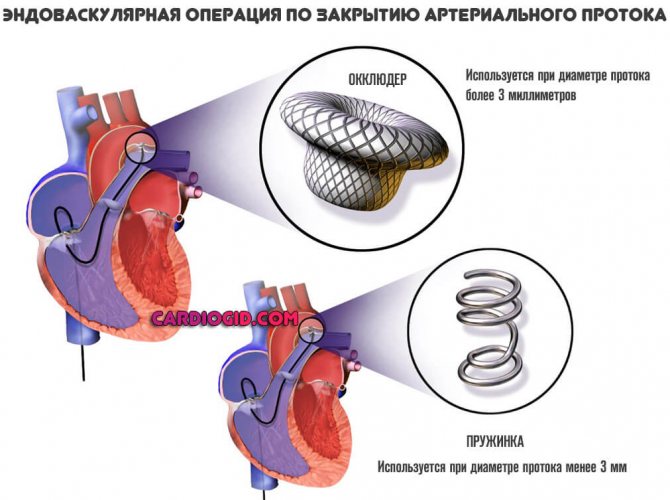
Основной способ лечения — эндоваскулярное закрытие ОАП. Через бедренную артерию вводится инструмент. Затем его транспортируют к сердцу под контролем камеры с осветительным прибором и механическим путем закрывают проток.
Если размер отверстия менее 3 мм в используют спираль, если более — специальный окклюдер.
Детям операция проводится под наркозом, пациентам от 12 лет и старше — под местной анестезией.
Вмешательство длится до получаса, имеет минимум осложнений и легко переносится, несмотря на значительную техническую трудность.
Медикаментозные методы не эффективны. Они практикуются только в первые 2 недели жизни пациента, и то действенность применения препаратов весьма сомнительна.
Открытая операция с рассечением грудной клетки не проводится. Это устаревшая методика. Но есть несколько исключений.
Например, комплексные пороки (множественные анатомические дефекты), безуспешность ранее проведенного малоинвазивного лечения или же недоношенность.
Диаметр бедренной артерии у детей, которые появились раньше срока, слишком мал для введения инструмента. Но здесь возможен вариант клипирования аретриального протока через миниторакотомию.
Реабилитационный период после операции длится около месяца. В это время запрещены интенсивные физические нагрузки, стрессы, для взрослых — курение, прием спиртного, также показан полный половой покой хотя бы на 2 недели. Отказ от посещения бани, сауны на протяжении 3-6 месяцев.
Каждые 14 дней рекомендуется навещать своего кардиолога для оценки течения послеоперационного периода. Затем же стоит скорректировать образ жизни в соответствии со сформировавшимися вторичными нарушениями работы сердечнососудистой системы. Если таковые есть.
Народные методы лечения неэффективны. Тратить на них время не стоит, также как и силы. Артериальный проток можно закрыть только механическим методом посредством малотравматичной операции.
Детям же травы и «бабушкины» рецепты и вовсе противопоказаны ввиду несформировавшейся иммунной системы и высоких рисков аллергической реакции.
Рекомендуется не медлить и обращаться к врачу для прохождения диагностики, верификации болезни и назначения планового лечения. Опасаться осложнений не стоит, вероятность негативного сценария минимальна.
1.Общие сведения
Ревматическая группа заболеваний объединена общим этиопатогенезом и поражаемыми «мишенями»: имеет место системная, касающаяся всего организма патология соединительной ткани и ассоциированный с ней воспалительный процесс, обычно в крупных суставах. Однако наиболее опасным последствием ревматического процесса является поражение миокарда, которое при ревматизме имеет место всегда, – в той или иной степени выраженности (согласно известной и весьма точной медицинской поговорке, «ревматизм лижет суставы и кусает сердце»). В ряде случаев ревматическое воспаление протекает в форме острой лихорадки, которая после купирования основной симптоматики осложняется формированием специфического порока сердца. Имеется в виду повреждение и нарушение сложной клапанной биомеханики миокарда, которая в норме обеспечивает его бесперебойную насосную функцию. В таких случаях говорят о хронической ревматической болезни сердца (ХРБС).
Проблема по ряду причин является весьма серьезной во всем мире. Во-первых, ревматическая болезнь сердца достаточно широко распространена: в статистике ВОЗ она занимает четвертое место среди всех сердечно-сосудистых заболеваний. Во-вторых, ХРБС является одним из главных факторов высокой летальности в данной категории. В-третьих, ревматический порок сердца формируется обычно у детей, подростков и молодых людей, – т.е. поражает наиболее перспективную, активную и трудоспособную часть населения, зачастую приводя к инвалидизациям и «выключая» эту выборку из социального функционирования (по крайней мере, резко ограничивая ее активность и снижая качество жизни).
Лечения открытого артериального протока
Когда следует проводить лечение?
Лечение следует проводить при обнаружении первых признаков болезни (симптомов),
Принцип и методы лечения:
Выбор метода лечения у детей с открытым артериальным протоком зависит от множества факторов – степень незаращения, сопутствующие заболевания, другие врожденные аномалии и пороки развития сердца, нарастающей симптоматики, осложнений и нарушением в гемодинамических показателях.
Существует два вида лечения: медикаментозное и хирургическое.
Медикаментозное или консервативное лечение:
- Данный метод показан при маловыраженной патологии без существенных сдвигов в гемодинамических показателях, сопутствующей патологии, в том числе и дополнительных пороков и аномалий развития сердца, осложнениях.
- Врач назначает нестероидные противовоспалителные препараты (ибупрофен, индометацин), суть которых заключается в том, что они блокируют экскрекцию простогландинов, которые способствуют незаращению артериального протока, антибиотикотерапия, препараты, стимулирующие диурез.
Из оперативных методов наиболее часто используют перевязку протока, наложение на его концах клипс с пересечением и перевязку на стенке аорты и легочной артерии, также используют метод эмболизации со спиральной проволокой, данный вид хирургического лечения показан при больших диаметрах протока около 5 миллиметров.
Оперативное вмешательство лучше всего проводить по достижении возраста ребенка от двух до пяти лет.
Симптомы ОАП
Открытый Боталлов проток составляет 9,8% из всех врожденных пороков сердца. Его тяжесть и прогнозы сильно зависят от ширины шунта — чем она больше, тем сложнее организму компенсировать патологию. В результате артериальный и венозный потоки крови смешиваются, сердце и легкие испытывают сильные перегрузки, может развиваться легочная гипертензия, а за ней — сердечная недостаточность.
Геморрой в 79% случаев убивает пациента
Дети с ОАП отличаются замедленным ростом и развитием, они слабы, часто болеют, у них плохой аппетит и быстрая утомляемость. Если проток достаточно широкий, симптомы проявятся уже в первые месяцы, родители могут заметить такие особенности:
- Бледность (ОАП относится к так называемым «белым» порокам сердца), которая постепенно сменяется синюшностью кожи.
- Частое дыхание, одышка после еды или плача.
- Плохой набор веса.
- Отставание в развитии.
Если же проток небольшой, он может не проявляться на протяжении первых лет. Заподозрить наличие патологии можно по таким общим признакам:
- Быстрая утомляемость.
- Болезненность, частые ОРЗ, бронхиты, пневмонии.
- Тахикардия.
- Повышенная потливость.
Открытый артериальный проток приводит к прогрессирующей сердечной недостаточности и со временем у всех детей возникают и прогрессируют ее симптомы. В некоторых случаях у пациентов развиваются сопутствующие болезни сердца . Так, для больных с ОАП характерно наличие бактериального эндокардита — воспаления внутренней оболочки сердца. Также в Боталловом протоке могут образовываться аневризмы, их разрыв становится причиной смерти.
Причины и факторы риска
Знание этиологических факторов, способствующих незаращению данной фетальной коммуникации, особенно важно не только докторам, но и будущим мамам, чтобы те смогли при любом подозрении своевременно забить тревогу и обратиться за медицинской помощью. Также не менее значимо это знание для профилактики возникновения ОАП
В норме боталлов проток должен замениться артериальной связкой у новорожденных спустя 2-10 недель после рождения, при недоношенности малыша он может облитерироваться за несколько месяцев или даже за 1-2 первых года.
Однако некоторые факторы способны повлиять на его заращение. Среди основных причин открытого артериального протока и врожденных сердечных пороков новорожденного в целом выделяют:
- Инфекционный фактор (вирусы герпеса, ЦМВ, паротита, гриппа, герпеса, краснухи, энтеровирусы или вирус Коксаки в первую треть времени вынашивания плода).
- Хроническая экстрагенитальная материнская патология (сахарный диабет, гипотиреоз и другие заболевания).

Аномально протекающая беременность с развитием раннего токсикоза или угрозы, ведущей к ее преждевременному прерыванию.
Наследственность (если есть врожденный не заращенный артериальный проток у матери или у ближайших к ребенку родственников).
Влияние токсических соединений в период вынашивания беременности (хронический алкоголизм, профессиональные вредности у матери, никотиновая интоксикация, наркотики, некоторые лекарства).
ОАП в структуре хромосомных болезней (синдром Шерешевского-Тернера, Патау, Дауна, Эдвардса).
Смешанное влияние вышеперечисленных факторов.
Методы диагностики ВПС
Диагностика ВПС основывается на сборе данных анамнеза (наличие пороков развития, в том числе врожденных пороков сердца, генетических заболеваний у ближайших родственников; информация о беременности и наличии этиологических факторов у родителей).
При сборе жалоб обращают внимание на отставание ребенка в развитии, плохую прибавку в весе, плохой аппетит, вялое сосание из груди либо бутылочки, отказ от груди, цианоз, частые респираторные инфекции.
Физикальное обследование
При физикальном обследовании обращают внимание на цвет кожных покровов, определяют пульс и АД (на правой руки и любой ноге), выполняют аускультацию сердца, легких, обращают внимание на наличие периферических отеков, проводят пульсоксиметрию, определяют диурез.
Инструментальная диагностика
Однако, ведущую роль в диагностике и подтверждении, дифференциальной диагностике ВПС играют инструментальные методы обследований: рентгенологическое обследование органов грудной клетки, электрокардиография, эхокардиография, МРТ, КТ, катетеризация полостей сердца.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Когда открытое овальное окно физиологическая норма?
Овальное окно является отверстием между правым и левым предсердием. Открыто оно только во время внутриутробной жизни ребенка. Кислород к плоду поступает через пуповину, легкие не функционируют и много питающей крови не требуют. Поэтому, пока малый круг кровообращения закрыт, часть крови сбрасывается из правого предсердия в левое через овальное окно. Окно прикрыто клапаном, который функционирует как дверь на пружине: открывается только в сторону левого предсердия.
Но все меняется с рождением ребенка. После первого вдоха легкие у новорожденного очищаются от внутриутробной жидкости, наполняются воздухом, и в них поступает кровь по малому кругу кровообращения. С этой минуты работа овального окна закончена. В левом предсердии увеличивается давление, которое плотно прижимает клапан овального окна к межпредсердной перегородке. Это не дает дверце клапана лишний раз открываться и создает условия для ее зарастания.