Дерматит застойный
Содержание:
Лечение аллергического дерматита у взрослых
Чем лечить аллергический контактный дерматит у взрослых? Прежде всего, необходимо отметить, что лечение аллергического дерматита в большинстве случаев проводится амбулаторно и лишь при обширных поражениях — в дерматологическом стационаре. В основе терапии АКД — прекращение и недопущение в дальнейшем контакта организма со специфическим аллергеном, вызвавшим заболевание.
При выраженном отеке и мокнутии, что зачастую встречается в острой стадии, показано орошение термальной водой, влажно-высыхающие повязки, примочки. При локализованном АКД (критерий— поражение кожи до 20%) основным методом лечения является местная терапия, первой линией которой являются глюкокортикостероды (ГКС) — средние/сильные топические (ТГКС).
При этом, сильные ТГКС назначаются лишь в исключительных случаях, например, при отсутствии эффекта от применения слабых/среднетопических средств. Из лекарственных форм могут использоваться практически все: лосьон, мазь, спрей или крем, которые наносят на пораженные участки кожи 1–2 раза в сутки тонким слоем на протяжении 10-15 дней. Ниже приведена характеристика проникающей способности ТГКС в зависимости от их лекарственной формы.
Как правило, назначаются: Флутиказона пропионат, Клобетазола пропионат, Триамцинолона ацетонид, Момедерм, Бетаметазона валерат, Мометазона фуроат. Их действие базируется на подавлении процесса синтеза медиаторов воспаления, что способствует быстрому восстановлению проницаемости стенок сосудов, уменьшению экссудации, их сужению, купированию раздражения нервных рецепторов. В тяжелых случаях заболевания (если аллергическая сыпь распространенна на площади более 20% кожного покрова с образованием множества пузырей или при распространенном процессе, рекомендуется системный прием глюкокортикостероидных препаратов перорально (Преднизолон в течение 7–10 дней 1 раз в день в дозе 60 мг) с дальнейшим постепенным снижением дозировки до полной его отмены.
При хроническом часто рецидивирующем течении назначаются системные антигистаминные препараты (Цетиризин, Лоратадин, Дифинилгидрамин, Хифенадин, Клемастин и др.), стабилизаторы мембран тучных клеток (Кетотифен), гипосенсибилизирующие препараты (Кальция глюконат) и дезинфицирующие средства. В случаях присоединения бактериальной инфекции и ее распространения на обширную поверхность тела, могут назначаться антибиотики системного действия: Кларитромицин, Азитромицин, Рокситромицин, Эритромицин. При устойчивости к ГКС и длительном, торпидном течении заболевания возможно применение препаратов второй линии — иммуносупрессоров (Азатиоприн, Циклоспорин) или фототерапии («Псорален плюс UVA», PUVA – терапия).
Несколько слов об альтернативных способах лечения, в частности — лечении народными средствами. Необходимо отметить, что лечение аллергического дерматита народными средствами не может приниматься за основу терапии. Использование отдельных средств народной медицины можно рассматривать исключительно в качестве дополнительного средства. Например, для уменьшения симптоматики дерматита и зуда могут использоваться примочки, компрессы, ванночки, ванны из отвара ромашки, череды, коры дуба, листьев березы и березовых почек.
Хорошим подсушивающим действием обладает мазь из белой глины, смешанной с порошкообразным цинком в равных пропорциях и добавлением детской присыпки и оливкового масла. Важен также и правильный уход за кожей, для чего рекомендуется использовать физиогель и крем для чувствительной и сухой кожи.
Доктора
специализация: Дерматолог / Аллерголог / Педиатр
Москович Галина Исааковна
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Метилпреднизолона ацепонат
Мометазона Фуроат
Преднизолон
Цетиризин
Лоратадин
Клемастин
Кетотифен
Кларитромицин
Азитромицин
Азатиоприн
Циклоспорин
Кальция глюконат
- Клобетазол пропионат.
- Бетаметазона валерианат.
- Метилпреднизолона ацепонат.
- Мометазона фуроат.
- Бетаметазона дипропионат.
- Флуоцинолона ацетонид.
- Триамцинолона ацетонид.
- Алклометазона дипропионат.
- Преднизолон.
- Гидрокортизона ацетат.
- Цетиризин.
- Лоратадин.
- Дифенгидрамин.
- Хифенадин.
- Клемастин.
- Кетотифен.
- Кларитромицин.
- Азитромицин.
- Рокситромицин.
- Азатиоприн.
- Циклоспорин.
- Кальция глюконат.
Виды крапивницы
Крапивница подразделяется на две основные категории по типу течения заболевания:
- Хроническая крапивница. Считается, что если крапивница продолжается более шести недель, она имеет хроническую форму.
- Острая крапивница длится несколько часов или дней. Общая продолжительность не превышает шести недель.
Хроническая крапивница в клинической практике чаще всего встречается у женщин, острая форма – у детей и подростков в пубертатном периоде. Аллергологи утверждают, что острая форма крапивницы не нуждается в серьезном лечении, поскольку она проходит самостоятельно при условии ее четкой диагностики. Однако у 10% всех аллергиков отмечается переход острой формы в хроническую, когда терапия может быть довольно продолжительной, тем не менее, спустя 6-8 месяцев наступает стопроцентное полное выздоровление.
Кроме форм крапивница подразделяется на различные виды, среди которых чаще всего диагностируется физическая крапивница (механическая). Этот вид высыпаний связан с воздействием на кожные покровы различных раздражителей:
- Бытовая причина механического характера – сдавливание и трение неудобной одеждой, предметом (крапивница давления, дермографическая крапивница);
- Воздействие солнечного излучения – солнечная крапивница;
- Воздействие воды — аквагенная крапивница;
- Психоэмоциональное воздействие, стресс, усугубляющийся духотой; сухостью воздуха в помещении – холинергическая крапивница;
- Воздействие тепла – тепловая крапивница;
- Воздействие холода – холодовая крапивница.
- Укусы насекомых, контакт кожных покровов с наружными медикаментами – папулезная или контактная крапивница.
Наиболее редкие подвиды – вибрационная (при воздействии постоянной вибрации, например, от производственного, промышленного прибора).
Описание видов крапивницы
- Дермографический подвид крапивницы, который называется уртикарным дермографизмом. Подобная крапивница является одной из форм механической сыпи и провоцируется трением или раздражением кожных покровов. Причиной может быть неудобная одежда, предмет, который человек в силу своей профессии вынужден применять постоянно.
- Солнечная крапивница, которая проявляется как реакция на чрезмерное увлечение загаром или просто вследствие непереносимости ультрафиолетового излучения.
- Очень редкий вид крапивницы – аквагенный, который провоцируется контактом с любой водой, проявляется сильным зудом и эритематозными высыпаниями. 4.
- Холинергический вид, который является следствием чрезмерного потоотделения. Активизация выделения пота в свою очередь провоцируется психоэмоциональным фактором, который вызывает типичную вегетативную реакцию. Температура тела человека может повыситься на несколько градусов без видимых воспалительных причин. Реже холинергическая крапивница появляется после пребывания в очень душном, жарком помещении или из-за физического перенапряжения. Этот вид крапивницы проявляется диффузными множественными высыпаниями по всему телу и довольно часто заканчивается отеком Квинке.
- Холодовая крапивница, которая также считалась до последнего времени редким аллергическим видом. Сегодня каждый десятый аллергик страдает холодовой крапивницей, очевидно, в силу общей аллергонаправленности организма. Спровоцировать холодовую реакцию может не только внешнее воздействие холодного воздуха, но и употребление холодных напитков, продуктов и даже прикосновение к холодному предмету.
- Тепловая крапивница похожа на холодовую, но провоцирует ее контакт с теплым воздухом или употребление горячих блюд и напитков. Такой вид высыпаний встречается крайне редко.
- Мастоцитоз или пигментная крапивница – это аутоиммунное заболевание, при котором в тканях скапливается чрезмерное количество тучных клеток (мастоцитов).
- Папулезная крапивница – контактная форма, провоцируется мелкими насекомыми, которые кусают кожные покровы человека. Сыпь очень характерна и проявляется в виде мельчайших узелков – папул.
Также крапивница имеет неясные, малоизученные виды, к которым относятся нервно-психическая, более схожая с холинергическим видом, есть рецидивирующая крапивница, идиопатическая крапивница – это виды заболевания с невыясненной этиологией.
Источник
Общие сведения
Аллергические болезни на протяжении длительного периода занимают лидирующие позиции в структуре общей заболеваемости населения. Среди аллергической патологии особая ниша принадлежит аллергическим дерматозам. По литературным данным распространенность аллергического дерматита в человеческой популяции варьирует в пределах 15—25%, при этом чаще страдают лица молодого возраста и дети, в то время как у лиц пожилого возраста вследствие возрастной инволюции иммунной системы аллергические дерматозы развиваются относительно редко. Аллергические дерматозы представлены несколькими видами. К наиболее распространенным относятся:
- Аллергический контактный дерматит развивается при воздействии аллергена непосредственно на слизистую/кожу. Развивается преимущественно на коже в зоне контакта с аллергеном (на лице или на руках или на ногах), однако может выходит за пределы места действия внешнего аллергена. Значительно реже может развиваться диссеминированный/генерализованный характер высыпаний.
- Токсико-аллергический дерматит (аллергены в организм попадают через пищеварительный тракт, дыхательные пути или при инъекциях через кровь).
- Атопический дерматит (хроническое рецидивирующее заболевание, обусловленное генетической предрасположенностью организма человека к определенному виду аллергена).
Код аллергического дерматита по МКБ-10 определяется типом дерматита: L23 Аллергический контактный дерматит; L20 Атопический дерматит; L27 Токсико-аллергический дерматит. В силу специфики этиологии, патогенеза, клиники и лечения каждого из видов аллергического дерматита рассмотреть их в объеме одной статьи не представляется возможным, поэтому рассмотрим лишь аллергический контактный дерматит (АКД), который в большинстве случаев является проявлением клеточно-опосредованной аллергической реакции замедленного (позднего) типа (IV тип реакции гиперчувствительности), возникающей в ответ на контакт со специфическим кожным аллергеном. По сути, АКД является результатом сенсибилизации (повышенной чувствительности) иммунной системы организма к одному/нескольким специфическим аллергенам, что и приводит к возникновению (рецидиву) воспалительной реакции на коже.
Обращаемость к дерматологам пациентов с признаками контактного аллергического дерматита составляет не менее 10% от всех посещений дерматолога. При этом в 4-5% они обусловлены воздействием профессиональных факторов. Контактный аллергический дерматит чаще регистрируется у женщин, что обусловлено более частым их контактом с кожными аллергенами (ювелирные украшения, моющие/косметические средства и др.). Развитие аллергического дерматита может возникать в виде реакции на воздействие любого вещества. При этом ведущее значение имеет не характер раздражителя, а индивидуальная чувствительность человека к нему. Концентрация раздражителя, площадь его воздействия и путь проникновения в организм не имеют определяющего значения.
Лечение аллергического дерматита
Самым первым постулатом терапии аллергического дерматита является выявление и полное устранение действия раздражающего фактора.
В терапии дерматита применяются топические глюкокортикостероидные препараты. Это стероидные кремы или мази с разной степенью активности. На местах поверхности тела с нежной кожей предпочтительно применять мази с более низкой степенью активности. Лечение аллергического дерматита длится от 1 до 4 недель. При поражении свыше 20% поверхности тела назначаются системные гормональные стероидные препараты.
При сильном зуде и жжении кожи назначаются антигистаминные лекарственные средства.
При присоединении вторичной бактериальной инфекции к терапии подключают антибиотики для местного применения.
Если при правильном лечении положительный эффект не наступает в ожидаемый срок, то применяют иммуносупрессивные лекарственные средства.
Лечение аллергического дерматита у детей часто начинается с применения антигистаминных препаратов, в тяжелых случаях врач может назначить местную стероидную терапию. В современной дерматологии для лучшего заживления кожи широко применяют мази и кремы для ускорения регенерации тканей.
Во время и после лечения аллергического дерматита у взрослых, должна быть продумана защита кожного покрова от возможного попадания аллергена повторно. Врач может порекомендовать специальные защитные кремы или мази, эмоленты.
Терапию аллергических заболеваний не стоит оставлять без внимания ни у детей, ни у взрослых пациентов. Несмотря на кажущуюся на первый взгляд простоту диагностики и лечения, аллергический дерматит может продолжать напоминать о себе всю жизнь человека. Если у вас появились любые кожные проявления, сопровождающиеся зудом и жжением, то обратитесь к врачу дерматологу
Диагностика заболевания
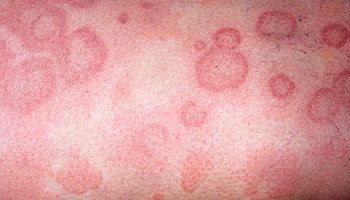
Характерные кожные высыпания, их явная связь с провоцирующим фактором сомнений в диагнозе не оставляют. Кожная реакция развивается немедленно после употребления аллергена вовнутрь или его вдыхания, либо максимум в течение 2-х суток. При тщательном расспросе и сопоставлении фактов обычно обнаруживается вещество, которое стало причиной поражения кожи.
Точное определение аллергена возможно только косвенным путем. Кожные тесты при заболевании не проводят, поскольку это может привести к развитию шока. Выполняют те исследования, которые возможны с венозной кровью в пробирке: трансформация лимфоцитов, дегрануляция базофилов, агломерация лейкоцитов и подобные.
Для выявления аллергической природы болезни проводят различные исследования:
- бактериальный посев отделяемого кожных элементов;
- микроскопия мазка (можно обнаружить бледную трепонему – возбудителя сифилиса);
- соскоб кожи (тест на грибы);
- общий анализ крови;
- общий анализ мочи;
- коагулограмма и другие.
По показаниям при подозрении на поражение внутренних органов могут привлекаться специалисты других направлений (, нефрологи, ) и назначаться профильные исследования. Точная диагностика – основа выздоровления.
Наши врачи

Орлова Татьяна Владимировна
Врач — аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 37 лет
Записаться на прием

Шундева Оксана Вениаминовна
Врач-аллерголог, врач высшей категории
Стаж 38 лет
Записаться на прием
Лечение токсикодермии
Первый необходимый шаг – исключить контакт с возможным аллергеном. Отменяют ранее назначенные медикаменты или заменяют их аналогичными, прекращают контакт с химическими веществами, употребление подозрительных продуктов питания.
Рекомендована отварная пища на основе нейтральных продуктов – каши, экологически чистый картофель, сухари из белого хлеба. Пища готовится с небольшим количеством соли, специи и усилители вкуса исключаются.
В зависимости от состояния пациента в лечении токсикодермии могут быть задействованы:
- дезинтоксикационные солевые растворы для внутривенного введения;
- слабительные;
- мочегонные;
- энтеросорбенты;
- гепатопротекторы;
- пищеварительные ферменты;
- противогистаминные средства;
- глюкокортикоидные гормоны.
При тяжелом течении токсидермии прибегают к плазмаферезу или гемосорбции, требуется госпитализация.
По показаниям используются наружные средства: анилиновых красителей, антисептических аэрозолей, гормональных кремов и мазей.
Патогенез
В патогенезе контактного дерматита лежит аллергическая реакция гиперчувствительности замедленного типа, развивающаяся после контакта аллергена с кожей через 15-48 часов. После попадания аллергена на кожу происходит его связывание с белками ткани с образованием соединений — антигена, способного вызывать аллергическую реакцию. Далее антиген в составе мембранных молекул Т-лимфоцитов поглощается клетками Лангерганса, продуцирующими интерлейкины и гамма-интерферон, которые усиливают иммунный ответ и воспалительную реакцию.
Активированные Т-лимфоциты по лимфатическим сосудам мигрируют в регионарные лимфатические узлы, где они проходят антигензависимую пролиферацию и дифференцировку. Т-лимфоциты, прошедшие «специализацию» участвуют в иммунном ответе, а остальные являются клетками памяти, которые и обуславливают быстрый и выраженный ответ в случаях повторного контакта с аллергеном. Накопление Т-лимфоцитов, распознающих аллерген, происходит на протяжении 10–15 дней, после чего Т-лимфоциты выходят кровь и заселяют периферические органы иммунной системы.
Активация клеток памяти, быстрое накопление макрофагов и лимфоцитов происходит при повторном контакте с аллергеном. В дерме в результате развития аллергической реакции происходит формирование лимфоидно-макрофагального инфильтрата с выраженным иммунным повреждением кожи преимущественно в местах проникновения/локализации аллергена и периваскулярно, где концентрируются хелперно-индукторные Т-лимфоциты. Под влиянием цитокинов происходит гибель клеточных элементов кожи и нарушается ее структурно-функциональная полноценность, развивается некроз кожи. Поскольку контакт аллергена происходит с ограниченным участком кожи, вначале развивается моносенсибилизация организма, однако, в дальнейшем не исключается возможность развития поливалентной сенсибилизации с риском перехода аллергического дерматита в экзему. Купирование аллергической реакции происходит по мере элиминации аллергена из организма. Ниже приведен схематический рисунок патогенеза аллергической реакции.
Симптомы аллергического дерматита у взрослых
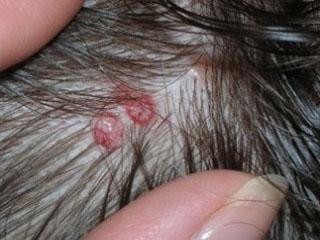
Контактный аллергический дерматит у взрослых проявляется преимущественно на участках кожи, подвергшихся воздействию аллергена, однако клинические проявления могут значительно выходить за зоны воздействия аллергенных агентов. Основные виды аллергической сыпи представлены эритематозными, папулезными или везикулезными элементами, которые могут присутствовать на коже любой части тела (на лице, руках, ногах, туловище).
Как правило, симптомы аллергического дерматита развиваются на фоне эритемы и сопровождаются жжением, зудом, ощущением жара. При этом аллергическая сыпь имеет нерезко выраженный полиморфизм высыпаний в виде везикул, папул, эрозий, чешуек и корочек. Симптомы аллергического дерматита после прекращения контакта с аллергеном быстро и полностью регрессируют, однако в случае повторного контакта с аллергеном отмечаются быстро развивающиеся рецидивы аллергического контактного дерматита.
Как выглядит аллергическая сыпь у взрослых при контактном аллергическом дерматите? Ниже на рисунках представлены характерные симптомы у взрослых при аллергическом контактом дерматите.
Контактный аллергический дерматит на лице
Контактный аллергический дерматит на руках
Контактный аллергический дерматит на ногах
Выраженность симптомов контактного дерматита зависит напрямую от химической активности аллергена и длительности контакта с ним. Изменения на коже при хроническом течении последовательно эволюционируют (от транзиторной эритемы до везикул или выраженного отека с пузырями/язвами и их сочетанием). Зачастую для высыпаний характерна определенная локализация или группировка, что указывает на специфику воздействия антигена.
Например, линейная полоса указывают на воздействие раздражающего или экзогенного аллергена, а кольцевидная полоса эритемы (под поясом браслетом/браслетом от часов) на место в нахождения аллергена. При аэрогенном контакте преимущественно поражаются открытые участки кожи, например, парфюмированными аэрозолями.
При общем воздействии вещества высыпания могут носить распространенный характер по всему кожному покрову. Обычно сыпь манифистирует через 15-48 ч после воздействия аллергена. В случаях хронического аллергенного воздействия на организм при наличии функциональных изменений в деятельности ЦНС, иммунологической и эндокринной систем, а также в случаях неадекватной терапии АКД может трансформироваться в экзему и сопровождаться развитием поливалентной сенсибилизации.
Аллергический дерматит – виды, причины, диагностика
Аллергический дерматит – это заболевание, при котором аллергия проявляется кожными патологиями. Различают несколько видов дерматита:
- Контактный – для болезни характерно ограничение причины физическим контактом кожи и раздражающего агента
- Атопический – аллергодерматит или экзема, которые вызываются внутренними процессами в организме больного при невыясненном внешнем воздействии. Принято считать, что атопическая форма дерматита возникает как ответ на психологические переживания больного. Патологические процессы, запускаемые стрессовыми факторами, проявляются в виде воспалений кожи. Больному ставят диагноз нейродермит.
- Токсико аллергический – аллергический дерматит как ответ на попавшие внутрь аллергены — пероральный путь, инъекции при лечении. К этому виду аллергического дерматита относят реакцию на лекарства и еду.
- Инфекционный дерматит – аллергическая реакция на атаку бактерий, вирусов, гельминтов, грибковых агентов.
Отдельно следует выделить перианальный аллергический дерматит у детей — раздражение, воспаление кожи в зоне паха, промежности и ануса.
Это заболевание часто бывает спровоцировано простым пеленочным дерматитом, который возникает по причине плохого ухода за новорожденным.
Аллергический дерматит у детей
Причины аллергического дерматита
Насколько хорошо изучены, описаны и классифицированы виды аллергических реакций, настолько же плохо известны их причины. На сегодняшний день специалисты не могут точно сказать, почему вдруг организм ребенка или взрослого реагирует воспалением кожи на какой-либо вид еды, лекарства, или даже условия окружающей среды (аллергия на холод).
Факторы, влияющие на развитие аллергии:
- наследственная предрасположенность;
- патологическая беременность;
- вредные привычки женщины во время беременности;
- прием лекарственных средств во время беременности;
- искусственное вскармливание;
- неблагоприятные условия жизни;
- недостаточное, несбалансированное питание;
- хронические болезни ЖКТ;
- хронический стресс, переутомление;
- самолечение.
Если не лечить контактный аллергодерматит, то он со временем станет причиной развития экземы.
Экзема – это заболевание, которое имеет аллергическую природу и хроническое течение. Обострение вызывает любой контакт с раздражителем. Часто экзема это болезнь нервных людей.
Поражения кожи при экземе локализуются на кистях рук, более обширное поражение расползается на руки до локтя, лицо, шею, зону декольте.
Экзема возникает как мелкие подкожные пузырьки, наполненные жидкостью и сильно зудящие. На этом этапе покраснения кожи может не быть, высыпания не выступают над поверхностью.
По мере того как пузырьки лопаются, зуд снижается, кожа краснеет, трескается и покрывается корочками. Молодая кожа гиперемирована, очень тонкая и чувствительная. Острый период длится до 2 месяцев.
Экзема на ногах у детей
Симптомы и диагностика
Дерматит диагностируется на основе внешних проявлений и выявления провоцирующего агента.
Симптомы контактного аллергодерматита:
- высыпания на коже, которые можно связать с воздействием пищевых, лекарственных, химических средств;
- высыпания или раздражение кожи, которые возникают в ответ на соприкосновение с определенными материалами, веществами;
- высыпания носят вид пузырьков, крапивницы, эритемы и локализуются на участках кожи в зоне воздействия агента.
Для выявления провоцирующего агента проводится опрос больного. Как правило, человек, обращающийся к аллергологу, имеет определенные подозрения на аллерген.
Задача врача сузить круг возможных раздражителей и провести кожные пробы на аллергены. Последним исследованием является забор и анализ образцов пораженной кожи.
Аллергический дерматит на руках
Этиология
Аллергический ринит (J30)
Ринит часто возникает при контакте слизистой с определенным видом аллергенов. В группе J30 перечислены такие диагнозы:
- J30.2 – Вазомоторный ринит, который может возникать на фоне вегетативного невроза или под действием какого-либо аллергена.
- J30.1 – Поллиноз (сенная лихорадка). Вызывается пыльцой, в большом количестве присутствующей в воздухе во время цветения растений.
- J30.2 – Другие сезонные риниты, возникающие у беременных и людей, страдающих от аллергии на цветение деревьев в весенний период.
- J30.3 – Прочие аллергические риниты, возникающие как ответ на контакт с парами различных химических веществ, медицинские препараты, парфюмерную продукцию или укусы насекомых.
- J30.4 – Ринит аллергический неуточненный. Этот код используется, если все анализы свидетельствуют о наличии аллергии, проявляющейся в виде ринита, но нет четкого ответа на пробы.
Заболевание сопровождается воспалением слизистой оболочки носа, что провоцирует чихание, насморк, отечность и затрудненное дыхание. Со временем к этим симптомам может присоединиться кашель, который без лечения грозит развитием астмы.
Улучшить состояние помогают препараты общего и местного действия, комплекс которых подбирается аллергологом с учетом степени выраженности симптомов, возраста пациента и других заболеваний, имеющихся в анамнезе.