Инфаркт: симптомы, лечение
Содержание:
- Что такое инфаркт, что необходимо о нем знать?
- Классификация[править]
- Формы инфаркта миокарда
- Что такое инфаркт миокарда?
- Что нужно делать при появлении симптомов?
- Причины инфаркта миокарда
- Классификация
- Устранение факторов риска
- Симптомы сердечного приступа
- Причины инфаркта миокарда
- Клиническая картина нетипичных случаев
- Дифференциальная диагностика
- Осложнения
- Лечение инфаркта миокарда
- Симптомы
- Интрамуральный инфаркт миокарда
- Прогноз
- Симптомы инфаркта миокарда
- Атипичные формы инфаркта миокарда
Что такое инфаркт, что необходимо о нем знать?
Чтобы перекачивать кровь, сердцу постоянно необходим кислород и питательные вещества. Две большие коронарные артерии занимаются поставкой обогащенной кислородом крови к сердечной мышце. Если одна из этих артерий или их ответвлений внезапно закупориваются, в определенной части сердца возникает нехватка кислорода. Такое явление называется сердечной ишемией.
В случае продолжительной сердечной ишемии ткань, которая не получает кислорода, отмирает, что собственно и называют сердечным приступом, инфарктом миокарда или, говоря буквально, смертью сердечной мышцы.
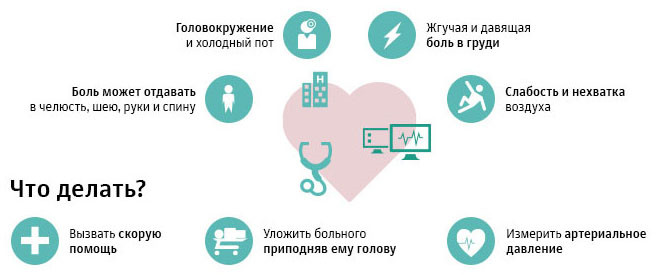
Большая часть сердечных приступов длится на протяжении нескольких часов, поэтому не затягивайте с обращением за помощью, если подозреваете инфаркт. В некоторых случаях симптомы инфаркта могут не проявляться вообще, однако при большинстве сердечных приступов человек чувствует боль в груди. Другие признаки инфаркта включают:
- затруднение дыхания;
- головокружение;
- обморочное состояние;
- тошноту.
Боль, возникающую при инфаркте, можно сравнить с ощущением сдавливания сердца. Боль может быть постоянной или периодической. Также стоит отметить, что признаки инфаркта у женщин и мужчин могут быть разными.
Классификация[править]
- Размеры очага некроза.
- Крупноочаговый (трансмуральный, Q-инфаркт).
- Мелкоочаговый (не Q-инфаркт).
- Локализация очага некроза.
- ИМ левого желудочка (передний, боковой, нижний, задний).
- Изолированный ИМ верхушки сердца.
- ИМ межжелудочковой перегородки (септальный).
- ИМ правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
- Период ИМ.
- Острейший период: от начала болевого приступа до формирования очага некроза (первые 4–6 ч).
- Острый период: окончательное формирование очага некроза (до 2 нед).
- Подострый период (до 2 мес).
- Постинфарктный период (рубцевания) (после 2 мес).
- По времени возникновения очагов некроза.
- Расширение зоны некроза — появление новых очагов некроза в первые 72 ч от начала инфаркта.
- Рецидивирующий ИМ — появление новых очагов некроза в период от 72 ч до 1 мес.
- Повторный ИМ — появление новых очагов некроза через 1 мес после предыдущего инфаркта.
Формы инфаркта миокарда
Классификация заболевания достаточно обширна и зависит от локализации и характера развития.
Пораженный участок сердца может находиться:
- в левом желудочке (различают передний, задний, боковой, нижний инфаркт миокарда);
- в верхушке сердечной мышцы;
- в межжелудочковой перегородке;
- в правом желудочке (наименее распространенная форма).
Также известны различные сочетания: задне-передний, нижне-боковой инфаркт.
В зависимости от ширины области поражения различают мелкоочаговый и крупноочаговый (обширный) инфаркт миокарда. Последняя форма охватывает большую часть миокарда и вызывается тромбозом крупного сосуда или спазмом артерии. Мелкоочаговые инфаркты занимают около 20% от всего числа. При развитии могут отсутствовать разрывы сосудов и другие проявления.
В зависимости от поражения того или иного сердечного слоя бывает субэндокардиальный, субэпикардиальный, интрамуральный, острый трансмуральный инфаркт миокарда.
В зависимости от характера течения случается моноциклический, затяжной, рецидивирующий, повторный инфаркт миокарда.
Существует ряд атипичных форм заболевания:
- абдоминальная – симптомы похожи на острый панкреатит;
- астматическая – схожа с приступом астмы с одышкой;
- церебральная – сопровождается головокружениями, нарушениями сознания;
- бессимптомная – характерна для людей с пониженной чувствительностью (например, при сахарном диабете).
Также известны специфические формы патологии, в частности инфаркт миокарда q, название которому дал определенный зубец на ЭКГ, который фиксируется только при данной форме. В сердечных тканях увеличивается уровень ферментов, происходят обширные ишемические изменения (омертвение участка мышцы).
Наиболее тяжелой формой считается острый трансмуральный инфаркт миокарда – поражению подвергаются все слои сердца. Такое заболевание всегда обширное крупноочаговое, а среди последствий часто фиксируется постинфарктный кардиосклероз – рубцевание крупных участков ткани.
Точно определить форму, степень сложности и стадию патологии может только опытный и квалифицированный врач. Он примет экстренные меры для того, чтобы вы смогли избежать неприятностей.
Что такое инфаркт миокарда?
ИБС развивается на фоне атеросклероза сосудов сердца, который, в свою очередь, возникает из-за образования в крупном сосуде атеросклеротической бляшки, состоящей из холестерина, кальция и других веществ. Постепенно бляшка расширяется и перекрывает кровоток, нарушая нормальное кровоснабжение сердечной мышцы. В сосудах растет давление, а сердце испытывает голодание, так как кислород поступает в его ткани в ограниченном количестве.
В месте появления бляшки сосуд истончается и может в любой момент лопнуть. Кровь начинает сворачиваться и образуется кровяной тромб – организм старается закрыть «брешь» в сосуде. Тромб вырастает в течение короткого времени. Чем крупнее и важнее сосуд, который он в итоге перекрывает, тем сложнее клинический случай.
Спровоцировать разрыв бляшки может физическая или эмоциональная нагрузка. Многие инфаркты, в том числе острые, а также повторные случаются утром, когда организм оказывается не готов к переходу от ночного покоя к дневным нагрузкам.
Тромб полностью блокирует один из сосудов, подводящих кровь к сердцу. Именно в этот момент человек переживает инфаркт миокарда, сопровождающийся острой, нестерпимой болью: часть тканей сердечной мышцы быстро отмирает, и работа сердца нарушается вплоть до его полной остановки!
В начале сердечного приступа больной нуждается в неотложной медицинской помощи и должен быть как можно быстрее доставлен в больницу.
Что нужно делать при появлении симптомов?
Если пациент почувствовал описанные выше симптомы, то он немедленно должен вызвать неотложную помощь! Чем скорее будет оказана помощь при инфаркте, тем больше вероятность того, что исход заболевания не будет летальным, и что инфаркт оставит меньше последствий.
Необходимо немедленно принять лежачее или полулежачее положение. Ходить или заниматься какими-то делами при инфаркте недопустимо. Мало того, что это создает большую нагрузку на сердце, это еще повышает вероятность того, что человек при потере сознания упадет и нанесет себе травмы. Необходимо принять также три таблетки нитроглицерина 0,5 мг (даже если это не помогает снять боль) с интервалом в 15 минут. Однако перед этим следует замерить давление. Если систолическое (верхнее) давление слишком низкое, ниже 100 мм, то принимать нитроглицерин не следует.
Также рекомендуется принять седативные средства – валидол или корвалол. Следует принять также таблетку аспирина (за исключением тех случаев, когда у пациента тяжелая форма язвенной болезни). Аспирин нужно обязательно разжевать, а вот нитроглицерин и валидол глотать нельзя – следует держать их под языком до полного рассасывания.
Если больной находится не в одиночестве, то другой человек должен во всем помогать ему – дать лекарство, успокоить, уложить на кровать при необходимости, открыть форточку, чтобы обеспечить приток в комнату свежего воздуха. И следует помнить, что обязательно необходимо дождаться приезда врача, даже если больному вдруг стало легче. Следует помнить, что от того, насколько верной и быстрой была доврачебная помощь, оказанная больному, зависят его жизнь и дальнейшее выздоровление.
Причины инфаркта миокарда
Основной причиной патологии является атеросклероз, который диагностируется у большинства мужчин после 45 и женщин после 55 лет. В целом же известны три основные причины:
1. Просвет коронарных артерий, подводящих кровь к сердцу, значительно сужают атеросклеротические бляшки. Из-за их образования сосуды теряют эластичность.
2. На фоне атеросклероза может возникнуть спазм коронарных сосудов, который становится причиной инфаркта. Впрочем, спазм может вызвать и физическое или эмоциональное напряжение (стресс).
3. Разрыв бляшки, которая может находиться где угодно в сосудистой системе, приводит к закупорке (тромбозу) коронарной артерии оторвавшимся от бляшки тромбом.
Существует несколько главных факторов риска развития данной патологии.
- Наследственность: если один из ваших близких родственников имел диагноз ИБС, перенес инфаркт, вы в зоне риска.
- Если не следить за уровнем холестерина в организме, рано или поздно в сосудах начнут образовываться атеросклеротические бляшки.
- Также заболеванию подвержены люди, страдающие гипертонией. С повышением артериального давления повышается и потребность миокарда в кислороде.
- Среди негативных факторов – курение, чрезмерное увлечение алкоголем (интоксикация приводит к сужению коронарных артерий).
- Малоподвижный образ жизни приводит к нарушениям обмена веществ и как следствие – ожирению.
- Риск развития инфаркта имеется у больных сахарным диабетом, особенно имеющих избыточный вес. Глюкоза в повышенном количестве разрушает стенки сосудов.
- Перенесенный ранее инфаркт в любой форме – один из важнейших факторов риска.
Классификация
По стадиям развития:
- Острейший период (до 2 часов от начала ИМ)
- Острый период (до 10 дней от начала ИМ)
- Подострый период (с 10 дня до 4-8 недель)
- Период рубцевания (с 4-8 нед до 6 месяцев)
По анатомии поражения:
- Трансмуральный
- Интрамуральный
- Субэндокардиальный
- Субэпикардиальный
По объёму поражения:
- Крупноочаговый (трансмуральный), Q-инфаркт
- Мелкоочаговый, не Q-инфаркт
- Локализация очага некроза.
- Инфаркт миокарда левого желудочка (передний, боковой, нижний, задний).
- Изолированный инфаркт миокарда верхушки сердца.
- Инфаркт миокарда межжелудочковой перегородки (септальный).
- Инфаркт миокарда правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
По течению:
- Моноциклическое
- Затяжное
- Рецидивирующий ИМ (в 1у коронарную артерию подсыпает, новый очаг некроза от 72 часов до 8 дней)
- Повторный ИМ (в др. кор. арт., новый очаг некроза через 28 дней от предыдущего ИМ)
Клиническая классификация, подготовленная объединённой рабочей группой Европейского общества кардиологов, Американского кардиологического колледжа, Американской ассоциации сердца и Всемирной кардиологической федерации (2007):
- Спонтанный ИМ (тип 1), связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или разрушение, растрескивание или расслоение.
- Вторичный ИМ (тип 2), связанный с ишемией, вызванной увеличением недостатка кислорода или его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер- или гипотензии.
- Внезапная коронарная смерть (тип 3), включая остановку сердца, часто с симптомами предполагаемой ишемии миокарда с ожидаемой новой элевацией ST и новой блокадой левой ножки пучка Гиса, выявлением свежего тромба коронарной артерии при ангиографии и/или аутопсии, наступившей смертью до получения образцов крови или перед повышением концентрации маркеров.
- ЧКВ-ассоциированный ИМ (тип 4а).
- ИМ, связанный с тромбозом стента (тип 4б), который подтверждён ангиографией или аутопсией.
- АКШ-ассоциированный ИМ (тип 5).
Нужно иметь в виду, что иногда у пациентов может возникать несколько типов ИМ одновременно или последовательно. Следует учесть, что термин «инфаркт миокарда» не входит в понятие «некроз кардиомиоцитов» вследствие проведения АКШ (отверстие в желудочке, манипуляции с сердцем) и влияния следующих факторов: почечной и сердечной недостаточности, кардиостимуляции, электрофизиологической абляции, сепсиса, миокардита, действия кардиотропных ядов, инфильтративных заболеваний.
Устранение факторов риска
В устранении факторов риска ишемической болезни сердца большое значение отводится модификации образа жизни, которая включает в себя следующие мероприятия:
- Отказ от курения – если больной бросит курить, то за два года риск коронарной смерти снизится на 36%, т.е. в три раза.
- Снижение избыточной массы тела – для определения необходимости снижения ИМТ используется специальная формула ИМТ=вес в кг/ рост2 в м2. В норме индекс массы тела составляет 20-25.
Особенности питания в реабилитации инфаркта миокарда – нужно снизить количество потребляемых липидов, которые приводят к атеросклерозу, но при этом не в ущерб полноценности рациона. Атерогенные липиды в большом количестве находятся в жирах животного происхождения. Сюда относятся жирные сорта мяса, некоторые молочные продукты (сливочное мясо, жирный творог, сливки и т.д.), колбасы, сосиски, бекон, копчености, сало и т.д. Стоит отдавать предпочтение нежирному мясу – птица, говядина без прожилок жира, молодая баранина. Заменить мясные продукты можно рыбой, в том числе и жирных сортов. Также рекомендуется употреблять достаточное количество овощей и фруктов, обезжиренных молочных продуктов, яиц без желтков.
Нормализовать липидный обмен может помочь потребление алкоголя в минимальных дозировках. Для мужчин 30гр в сутки, для женщин – 20. Врач может рекомендовать прием алкоголя тем пациентам, в которых он уверен, в противном случае могут возникнуть серьезные осложнения, вплоть до развития повторного инфаркта миокарда.
Реабилитация больных перенесших инфаркт миокарда — очень серьезная задача, не менее важная чем лечение. Правильно составленный план реабилитации позволяет если не полностью восстановить здоровье пациента, то существенно улучшить качество и продолжительность его жизни. И наоборот, пренебрежения советами врача может довольно печально закончится. В нашем медицинском центре лечением таких пациентов занимается замечательный кардиолог Георгий Карапетович Антанян. Его большой клинический опыт и сопереживание больным позволяет выбрать наилучшую тактику лечения в каждом случае, и вернуть человека к нормальной повседневной жизни.
Симптомы сердечного приступа
Симптомы сердечного приступа могут включать боль в груди или дискомфорт, затрудненное дыхание и головокружение
Важно отметить, что не все люди имеют одни и те же симптомы. У некоторых людей симптомы сердечного приступа могут проявляться постепенно, а у других — внезапно
Не каждый человек будет иметь все симптомы сердечного приступа, и они могут варьироваться по интенсивности и продолжительности. Если человек уже пережил сердечный приступ в прошлом, симптомы в следующий раз могут появиться аналогично или по-другому.
Симптомы сердечного приступа могут включать
Боль или дискомфорт в груди
Боль в груди — распространенный симптом сердечного приступа. Во время этой стадии сердечного приступа люди могут иметь следующие ощущения в груди:
- острая боль
- давление
- ноющая боль
- тяжесть в груди
Некоторые люди также говорят, что отмечают чувство стеснения, которое может ощущаться, как будто их «сжимают». Иногда эти ощущения могут появляться внезапно и интенсивно. Это происходит, когда закупорка произошла внезапно. Если закупорка медленно прогрессирует с течением времени, то симптомы появляются постепенно. В этих случаях пациенты могут ошибочно принять эти ощущения за изжогу и расстройство пищеварения.
Если человек имеет симптомы, возникающие при физической нагрузке и проходящие при отдыхе, даже если они возникают постепенно, то необходимо обсудить это с врачом, особенно если симптомы прогрессируют с течением времени.
Однако люди не должны ждать, чтобы обратиться за медицинской помощью из-за боли в груди. Они должны немедленно обратиться за медицинской помощью, особенно если появляются другие признаки сердечного приступа.
Боль или дискомфорт в других областях
Ощущения, которые человек может иметь в груди, могут распространяться в другие области тела, включая:
- спину
- челюсть
- шею
- живот
- руку или плечо
Одышка
Человек может иметь трудности с дыханием до или во время сердечного приступа. Одышка может возникать вследствие повышения давления в сердце или как симптом закупорки кровеносных сосудов.
Головокружение
Некоторые могут чувствовать слабость и головокружение. Это может быть связано с плохим кровообращением или быть прямым результатом симптомов закупорки.
Холодный пот
Ощущение холодного пота или липкости может также возникать во время сердечных приступов. Холодный пот может быть похож на пот, который возникает во время гриппа или другого вирусного заболевания
Люди должны обратить внимание на другие симптомы, которые возникают наряду с холодным потом
Если они похожи на сердечный приступ, важно срочно обратиться за медицинской помощью
Желудочные симптомы
Некоторые люди могут ощущать желудочно-кишечные симптомы,
- тошноту
- рвоту
- расстройство желудка
- боль или жжение
Эти желудочные симптомы могут привести к тому, что люди ошибочно принимают сердечный приступ за изжогу.
Усталость
Необъяснимая усталость — еще один потенциальный симптом сердечного приступа или надвигающегося сердечного приступа. Люди часто сообщают, что чувствуют себя более уставшими, чем обычно, поскольку блокировки могут прогрессировать.
Тревога
Во время сердечного приступа люди также могут отмечать чувство паники или тревоги. Люди могут путать панические атаки и сердечные приступы, учитывая сходство симптомов.
Причины инфаркта миокарда
Этиология ИМ — внезапное возникновение препятствия току крови в ветвях венечной артерии (сосудах, питающих сердце). Чаще всего таким препятствием становится атеросклеротическая бляшка с тромбом.
Атеросклероз в стенках артерий представляет собой формирование своеобразных «наростов» — бляшек, состоящих из жировой, фиброзной ткани, кальция, и которые по мере прогрессирования суживают просвет сосуда вплоть до 90% и более. В момент повышения артериального давления, физических усилий, психоэмоционального стресса возможен разрыв атеросклеротической бляшки, реакцией на который возникает тромбоз.
Реже причиной становится длительный, продолжительный спазм коронарной артерии при отсутствии значимого атеросклероза, либо осложнение других заболеваний: врожденные аномалии развития, травмы коронарных артерий, васкулиты, эмболия, склонность к гиперкоагуляции (повышенной свертываемости крови), сифилис.
Существует ряд факторов риска, многократно увеличивающих вероятность инфаркта миокарда.
Выделяют немодифицируемые, то есть те, на которые невозможно повлиять:
- мужской пол (до 50-55 лет, далее заболеваемость выравнивается),
- возраст,
- генетическая обусловленность (ИБС и другие проявления атеросклероза у кровных родственников);и
низкая физическая активность (гиподинамия),
ожирение или повышенная масса тела,
курение (активное или пассивное),
артериальная гипертония,
сахарный диабет и метаболический синдром,
дислипидемия.
Клиническая картина нетипичных случаев
К сожалению, иногда инфаркт сердечной мышцы развивается нестандартно, усложняя его диагностику и раннее обнаружение.
К примеру, некоторые пациенты могут сталкиваться со следующими скрытыми симптомами проблемы сужения коронарных артерий:
- ощущениями боли в области нижней челюсти, левой руки или даже ноги, левого бока;
- возникновением болей в подложечной области, с добавлением тошноты, вздутия живота, рвоты;
- некоторым пациентам может просто не хватать воздуха, при отсутствии иной симптоматики.
Несколько реже при рассматриваемых приступах могут встречаться симптомы, сходные с проявлениями совсем иных недугов:
- приступ, астматического типа с развитием бронхоспазма, отека легких, сильнейшей одышки и пр.;
- приступ, сходный с обострением панкреатита – с возникновением тошноты, обильной рвоты, общей слабости, появлением боли в животе;
- приступ неврологического типа, с развитием невроза, панической атаки, с расстройствами сознания, зрения, с появлением головокружений, головных болей.
Описанная клиническая картина также должна заставить пациента срочно вызвать бригаду скорой помощи – самостоятельное лечение в таких случаях запрещено!
Дифференциальная диагностика
В ряде случаев, острый инфаркт миокарда необходимо дифференцировать с другими заболеваниями, так как интенсивная боль в грудной клетке может быть обусловлена различными патологическими процессами в органах грудной, брюшной полостях и других системах человеческого организма.
- ИБС;
- Гипертрофическая кардиомиопатия;
- Острый перикардит;
- Острый миокардит;
- Тромбоэмболия легочной артерии;
- Расслаивающая аневризма аорты.
2. Заболевания легких и плевры:
- Острая плевро-пневмония;
- Спонтанный пневмоторакс.
3. Заболевания пищевода и ЖКТ:
- Эзофагиты;
- Дивертикулез пищевода:
- Грыжа пищеводного отверстия диафрагмы;
- Язвенная болезнь желудка;
- Острый холецисто-панкреатит.
4. Заболевания опорно-двигательного аппарата:
- Остеохондроз шейно-грудного отдела позвоночника;
- Плечевой плексит;
- Миозит;
- Межреберная невралгия (опоясывающий лишай).
Таким образом, основными критериями дифференциальной диагностики инфаркта миокарда являются:
А — наличие типичного стенокардитического болевого приступа или наличие дискомфорта в грудной клетке;
Б — характерные изменения на ЭКГ;
В — увеличение кардиоспецифических маркеров некроза сердечной мышцы. Необходимо динамическое мониторирование выше указанных детерминант для оценки эффективности проводимого лечения и профилактики возможных осложнений, для регламентирования тактики реабилитационного периода и прогноза жизни пациентов перенесших ИМ.
Инфаркт миокарда. А.М. Шилов
Опубликовал
Осложнения
Ранние:
- острая сердечная недостаточность (отёк лёгких, шок)
- кардиогенный шок
- нарушения ритма и проводимости. вплоть до фибрилляции желудочков; Довольно частое осложнение.
- тромбоэмболические осложнения
- разрыв миокарда с развитием тампонады сердца. Вероятность данного осложнения при современной терапии составляет около 1 %.
- перикардит
- рецидив ангинозной боли
- артериальная гипотензия (в том числе медикаментозная);
- артериальная гипотензия, аллергические, аритмические, геморрагические осложнения при введении стрептокиназы
- нарушения дыхания при введении наркотических анальгетиков;
Поздние:
- постинфарктный синдром (синдром Дресслера)
- тромбоэмболические осложнения
- хроническая сердечная недостаточность
- аневризма сердца
Лечение инфаркта миокарда
Инфаркт миокарда — неотложное заболевание в кардиологии и служит показанием для безотлагательной госпитализации в реанимацию.
Задачей номер один для докторов является максимально быстрое восстановление кровотока в тромбированном сосуде. Добиваются этого по-разному. Приоритетным и наиболее эффективным является хирургическое вмешательство — ангиопластика со стентированием пораженного участка артерии или аортокоронарное шунтирование. Параллельно используют медикаменты, тормозящие развитие тромба — дезагреганты (аспирин, клопидогрел) и антикоагулянты (гепарин), а в случае невозможности немедленной операции тромболитики — препараты, растворяющие тромб (альтеплаза, проурокиназа).
Купирование болевого синдрома осуществляется наркотическими анальгетиками, нейролептиками, внутривенными инфузиями нитроглицерина.
Уменьшить размер зоны некроза позволяет снижение потребления кислорода миокардом использованием бета-блокаторов (метопролол, бисопролол, атенолол), ингибиторов АПФ (эналаприл, лизиноприл, рамиприл), оксигенотерапия.
При аритмиях применяют антиаритмики (магнезия, лидокаин, амиодарон), атропин при брадикардии. Анксиолитики, седативные средства назначают с целью обеспечения психоэмоционального покоя больного.
Крайне важное значение имеют строгий постельный режим на ранних сроках лечения и дробное питание, ограниченное по объему и калорийности
Симптомы
Для сохранения своего здоровья, а порой и жизни, очень важно доподлинно изучить симптомы инфаркта миокарда. Именно они часто помогают вовремя распознать болезнь и предотвратить необратимые последствия приступа
Треть случаев – это переход из предынфарктного состояния, при котором можно отметить следующие признаки инфаркта:
- приступ стенокардии;
- холодный пот;
- боль в животе;
- тошнота;
- панические атаки;
- побледнение;
- затруднение дыхания;
- головная боль;
- обморок.
Остальные симптомы, проявляющиеся внезапно, имеют несколько вариантов развития:
Ангинозный вариант. Это наиболее часто встречающийся острый инфаркт миокарда. Характеризуется сильнейшей стенокардией, длящейся более 20 минут, и приравнивается к тяжёлому состоянию, из которого пациента очень сложно вывести. Своё название патология получила в связи с болями в области горла схожими с проявлениями ангины.
Астматический вариант. Это атипичная форма инфаркта миокарда, которая встречается у 5-10% больных, в основном женщин в возрасте от 50 лет и пожилых мужчин. Половина случаев сопровождается болями за грудиной и удушьем, а при начинает стремительно развиваться сердечная астма
Основным симптомом, на которые стоит обращать внимание в первую очередь, считается одышка, связанная с отёком лёгких и недостаточность левого желудочка, вследствие которых может случиться обширный инфаркт миокарда. Не стоит игнорировать первые признаки астматической формы инфаркта. Она проявляется следующими образов:беспокойство, попытка «найти себе место»;
повышенная частота дыхания;
смена короткого вдоха длинным выдохом;
побледнение;
посинение губ;
холодный пот;
появление сильных хрипов;
сильный кашель с возможными кровянистыми или розоватыми отделениями
Она проявляется следующими образов:беспокойство, попытка «найти себе место»;
повышенная частота дыхания;
смена короткого вдоха длинным выдохом;
побледнение;
посинение губ;
холодный пот;
появление сильных хрипов;
сильный кашель с возможными кровянистыми или розоватыми отделениями.
Гастралгический вариант. Наблюдается не более чем у 3% больных и напоминает резкий удар острым колющим предметом, ощущаемым во всём животе, и напоминающим приступ язвенной болезни желудка либо острого панкреатита. Основные признаки:боли в брюшной полости;
вздутие живота;
тошнота, рвота;
диарея;
икота;
отрыжка воздухом;
боль в эпигастрии.
При лечении проявлении признаков гастралгического варианта инфаркта миокарда стоит учитывать что боль может появиться вследствие физического и эмоционального истощения и двигаться по нарастающей
Также болевые ощущения сопровождаются страхом смерти, поэтому заострять внимание больного на этом не следует
-
Церебральный вариант. Характеризуется отсутствием болезненных ощущений в сердце. Основные признаки предынсультного состояния больного:
- мучительные головные боли;
- головокружение;
- невнятная, замедленная речь;
- тошнота;
- паралич ног и рук.
- Безболевой вариант инфаркта. Чаще всего в этом случае симптомы инфаркта миокарда в виде болевых ощущений отсутствуют. Может сопровождаться едва ощутимыми нетипичными болями в области груди, ухудшением сна, повышенным потоотделением и выявляется только при профилактическом осмотре посредством электрокардиографа.
- Малосимптомный вариант. Это наиболее опасная разновидность острого инфаркта миокарда (ОИМ), которую практически невозможно определить без полного обследования. Можно отметить упадок сил, но такой симптом может говорить и об элементарной усталости.
- Аритмический вариант. Первые признаки инфаркта миокарда этой формы – нарушение ритма сердцебиения и понижение артериального давления. Этот вид ОИМ зачастую заканчивается смертью, так как в большинстве случаев сопровождается кардиогенным шоком. Причём выявить эту форма действительно сложно, так как даже после проведения ЭКГ острый инфаркт обнаруживается не всегда.
- Отёчный вариант. От этой формы ОИМ чаще всего страдают пациенты с сердечной недостаточностью. Возникает резкая повсеместная отёчность, появляется одышка, увеличивается размер печени.
Интрамуральный инфаркт миокарда
При этой разновидности инфаркта существенно не изменяется вектор возбуждения миокарда, излившийся из некротизированных клеток калий не достигает эндокарда или эпикарда и не формирует токов повреждения, способных отобразиться на ЭКГ ленте смещением сегмента S-T.
Следовательно, из известных нам ЭКГ признаков инфаркта миокарда остался только один – отрицательный зубец T. Это и есть признак интрамурального инфаркта.
Отличительной особенностью этого отрицательного зубца T от аналогичных изменений при ишемии является сохранение негативности 12-14 дней. Затем зубец T постепенно поднимается к изолинии или становится положительным. Поэтому электрокардиографически интрамуральный инфаркт миокарда можно установить только в динамике, осуществляя ЭКГ контроль в течение 12-14 дней.
|
ЭКГ признаки |
Мелкоочаговые инфаркты |
Крупноочаговые инфаркты |
||
|
Субэндокардиальный |
Интрамуральный |
Субэпикардиальный |
Трансмуральный |
|
|
1. Зубец R |
не изменен |
не изменен |
уменьшен в амплитуде в отведениях над областью инфаркта |
отсутствует в отведениях над областью инфаркта |
|
2. Патологический зубец Q |
нет |
нет |
имеется в отведениях над областью инфаркта |
имеется в отведениях над областью инфаркта |
|
3 Подъем сегмента ST выше изолинии |
нет |
нет |
в отведениях, расположенных над областью инфаркта |
в отведениях, расположенных над областью инфаркта |
|
4 Депрессия сегмента S-T |
более 0,2 mV в отведениях, расположенных над областью инфаркта |
нет |
в отведениях, противоположных области инфаркта |
в отведениях, противоположных области инфаркта |
|
5 Отрицательный зубец T |
не имеет диагностического значения |
сохраняется 12-14 дней в отведениях, расположенных над областью инфаркта |
появляется в подострой стадии в отведениях над областью инфаркта |
появляется в подострой стадии в отведениях над областью инфаркта |
Локализация. Стадии.Описание курса Дополнительно
Прогноз
Прогноз для жизни серьёзный, риск смерти остаётся высоким в течение нескольких месяцев. Исход заболевания напрямую зависит от сроков обращения и своевременности восстановления проходимости инфарктобуславливающей коронарной артерии. К факторам риска ранней смерти (в течение 30-ти дней) после перенесенного острого инфаркта миокарда относятся:
• лечение острейшей фазы инфаркта вне отделения кардиореанимации;
• возникновение острой левожелудочковой недостаточности и кардиогенного шока;
• возникновение желудочковых аритмий и рецидива острого инфаркта миокарда в течение госпитального периода;
• пожилой возраст.
Симптомы инфаркта миокарда
Основным проявлением инфаркта является очень интенсивная, жгучая, пекущая, сжимающая, давящая, раздирающая или «кинжальная» боль за грудиной. Возможно распространение боли в левую руку, лопаточную область, плечо, шею, нижнюю челюсть.
Продолжительность эпизода всегда больше получаса, малейшее физическое напряжение вызывает усиление боли. Важным признаком является отсутствие обезболивающего действия нитратов. Также больные могут испытывать резкую слабость, нехватку воздуха, учащенное сердцебиение, потливость, тошноту. Большинство чувствует тревогу, обреченность, страх смерти.
Помимо типичного варианта, выделяют еще несколько атипичных, способных маскироваться под иные заболевания внутренних органов. Среди таких абдоминальный (боль в эпигастрии, тошнота, рвота), астматический (надсадный сухой кашель, удушье), церебральный (головная боль, нарушение координации движений), аритмический, стертый вариант (ухудшение сна, эмоционального фона, чувство необъяснимого дискомфорта в груди, потливость). Возможно и отсутствие симптомов — «немой» инфаркт, на долю которого приходится до 20% всех ИМ.
Атипичные формы инфаркта миокарда
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Такая клиническая картина затрудняет диагностику инфаркта миокарда. Различают следующие атипичные формы инфаркта миокарда:
- Абдоминальная форма — симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита.
- Астматическая форма — симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы.
- Безболевая ишемия миокарда наблюдается редко. Возможна слабость. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета).
- Церебральная форма — симптомы инфаркта представлены головокружениями, нарушениями сознания, неврологическими симптомами; нарушение понимания, происходящего вокруг.
- Коллаптоидная форма — начинается с развития коллапса; в клинике доминируют резкая внезапная артериальная гипотензия, головокружение, появление холодного пота, потемнение в глазах. Расценивается как проявление кардиогенного шока.
- Аритмическая форма — начинается с пароксизма нарушения ритма сердца;
- Периферическая — отличается локализацией боли не в загрудинной или прекардиальной области, а в области горла, в левой руке, конце левого мизинца, в шейно-грудном отделе позвоночника, нижней челюсти.
- Отёчная — у больного появляются одышка, слабость, сравнительно быстро отеки и даже асцит, увеличивается печень — т. е. развивается острая правожелудочковая недостаточность.
- Комбинированная — сочетает различные проявления нескольких атипичных форм.