Анатомия позвоночника человека — информация:
Содержание:
Классификация грыж по месту локализации
Фиброзное кольцо часто разрывается в пояснично-крестцовом отделе. Реже – в районе шеи, очень редко – в грудной клетке.
Грыжа пояснично-крестцового отдела
Межпозвонковые диски внизу спины не только смягчают удары позвонков друг о друга, но и помогают поддерживать верхнюю часть тела. Также они обеспечивают возможность двигаться в широком диапазоне (во всех направлениях).
Основные причины выпячивания в пояснично-крестцовом отделе – сильная нагрузка, дегенерация диска. Частый симптом при этом – тупая боль в пояснице, которую сопровождает скованность суставов. При движении дискомфорт усиливается, возникает после долгого стояния или сидения, ходьбы на небольшое расстояние. Наклоны вперед, смех, чихание или другое внезапное действие могут усилить симптом.
Боль бывает такой мучительной, что человек неспособен нормально выпрямить позвоночник и даже двигаться. Разрыв фиброзного кольца вызывает радикулит, дискомфорт в ногах вдоль седалищного нерва по задней части ноги.
Другие симптомы межпозвонковой грыжи в поясничном отделе:
- Боль в ногах – бывает сильнее дискомфорта в пояснице. (Но, если она распространяется по ноге вдоль седалищного нерва, это радикулит).
- Жгучая, острая, электрическая или пронизывающая боль.
- Дискомфорт возникает в разных местах, что зависит от расположения выпячивания. Он ощущается в нижней части спины, ягодицах, бедрах, голени и даже стопе и пальцах ног.
- Боль обычно затрагивает одну сторону тела.
- Неврологические симптомы – онемение, покалывание в ноге, стопе, пальцах.
- Проблемы при подъеме стопы при движении.
Если грыжа позвоночника вызвана спазмами мышц нижней части спины, ее можно облегчить, если:
- 1-2 дня провести в постели, подложив подушку под колено;
- прикладывать тепло или лед;
- сидеть, опираясь на удобную спинку.
 Фиброзное кольцо часто разрывается именно в пояснично-крестцовом отделе
Фиброзное кольцо часто разрывается именно в пояснично-крестцовом отделе
Грыжа грудного отдела
Средняя часть спины – самый неподвижный отдел позвоночника, поэтому грыжи появляются тут редко. Основные причины их возникновения – деформация диска, травма, трещины, изменение формы позвонков. Иногда между диском и спинным мозгом образовывается рубцовая ткань, способная спровоцировать дефект фиброзного кольца.
Распространенные симптомы грудной грыжи:
- боль в верхней, средней части спины;
- «сжатие» сердца, покалывание, прострелы в груди;
- головные боли, когда человек сидит или лежит в определенной позе;
- онемение, мурашки или жжение в ногах;
- проблемы с ходьбой, больно двигать нижней конечностью;
- слабость в руках или ногах;
- проблемы с мочеиспусканием или дефекацией.
Грыжа шейного отдела
Основные причины грыжи шейного отдела – деформация диска, сколиоз, остеохондроз. Боль при ней бывает слабовыраженной, ноющей или острой.
Симптомы грыжи шейного отдела:
- Боль отдает в правое или левое плечо, между лопатками. Она распространяется по руке, способна дойти до кисти, пальцев.
- Онемение, покалывание в плече, руке, кистях.
- Слабость рук, кистей.
- Определенные положения или движения шеи усиливают боль.
- Скованность в шее, ее трудно наклонить или повернуть в сторону.
Диагностика
Для постановки точного диагноза специалисту требуется получить все данные о пациенте: историю его болезней, наличие аллергии на определенные препараты, индивидуальные особенности организма и прочее. Для этого врач собирает анамнез и проводит предварительный осмотр. Во время осмотра проводится пальпация, с помощью которой медицинский работник прощупывает позвонки больного и проблемные участки тела.
Узлы могут отчетливо просматриваться из-за отека тканей или искривления позвоночника. Специалист также назначает сдачу лабораторных анализов, которые помогут определить этиологический фактор. К основным методам лабораторной диагностики относится общий анализ крови и мочи. Дополнительно врач может назначить рентгенографию, компьютерную или магнитно-резонансную томографию. Инструментальные методы анализа позволяют получить трехмерное изображение скелетного аппарата, степень патологического процесса и точное месторасположение узлов.
Лечение грыжи Шморля грудного отдела позвоночника предполагает соблюдение определенной схемы, которая включает в себя медикаментозное, физиотерапевтическое и хирургическое лечение. К последнему варианту прибегают только в случае необходимости оперативного вмешательства.
Медикаментозное лечение
Медикаментозное лечение относится к группе консервативных методов, так как пациент может исправить ситуацию с помощью употребления определенных лекарственных средств. В случае грыжи Шморля первоочередной задачей медикаментозной терапии является купирование болевого синдрома.
Для этого назначаются такие препараты:
- Мовалис, Мелоксикам или Ревмоксикам – данная группа средств является нестероидными противовоспалительными и противоревматическими препаратами, которые активно применяются для купирования болевого синдрома вследствие артритов, болезни Бехтерева, межпозвоночных грыж и других патологий;
- Нейрорубин, Мильгамма, Нейробион – средства относят к комплексам витаминов группы В, которые принимаются при люмбаго, защемлениях нервных корешков и невралгиях;
- Мидокалм и Толперил – препараты, которые принимаются при мышечной спастичности (ярко выраженной болезненности, мышечных спазмов и ограничении в движениях).
Физиотерапевтические процедуры
Физиотерапевтические процедуры лучше всего помогают избавиться от патологического процесса. Их лечебное действие связано с глубокой проработкой мышечного корсета спины и воздействия непосредственно на деформацию позвоночного столба.
К основным физиотерапевтическим методам относят:
- мануальный массаж – метод, при котором глубоко прорабатывают все мышцы спины, улучшая микроциркуляцию крови и обмен веществ в костной ткани;
- акупунктура – воздействие на биологически активные точки с помощью тоненьких иголок способствует притоку крови к позвоночному столбу и улучшению метаболизму;
- электрофорез – введение местных анестетиков с помощью электрического тока способствует купированию болевого синдрома и улучшению состояния;
- физические упражнения и гимнастика – правильно подобранный комплекс тренировок и регулярность избавят пациента от дискомфорта и болевых ощущений.
Вместо гимнастики, врачи советуют заниматься плаванием и аквааэробикой, потому как именно эти виды спорта тренируют мышцы спины.
Хирургическое лечение
Хирургическое лечение назначается в том случае, когда консервативные методы терапии не оказывают должного воздействия. В таком случае специалист решает, какое способ оперативного вмешательства будет задействован: малоинвазивный или радикальный.
Выбор происходит с учетом возраста пациента, степени запущенности патологии, наличия сопутствующих болезней и других факторов. Вся операция проводится под общим наркозом, когда пациент не находится в сознании. Поэтому врачи заранее успокаивают пациентов и рассказывают об условиях операционного вмешательства.
Политика конфиденциальности
Общество с Ограниченной Ответственностью «Аспект здоровья» уважает Ваше право и соблюдает конфиденциальность при заполнении, передачи и хранении ваших конфиденциальных сведений. Размещение заявки на сайте azklinika.ru означает ваше согласие на обработку данных и дальнейшей передачи ваших контактных данных компании ООО «Аспект здоровья».
Под персональными данными подразумевается информация, относящаяся к субъекту персональных данных, в частности, имя, контактные реквизиты (телефон, адрес электронной почты) и иные данные, относимые Федеральным законом от 27 июля 2006 года № 152-ФЗ «О персональных данных» (далее — «Закон») к категории персональных данных. Целью обработки персональных данных является оказание сайтом azklinika.ru информационно-справочных услуг, а также информирование об оказываемых услугах компании ООО «Аспект здоровья».
Отзыв согласия или запрос на прекращение обработки персональных данных можно отправить в электронном виде по адресу: az2007@yandex.ru
Профилактика остеопороза
В профилактику остеопороза входят регулярные занятия физкультурой, отказ от вредных привычек, правильное сбалансированное питание и употребление витаминов.
Рекомендуемая суточная доза кальция и витаминов:
- кальций: 500 мг 1-2 раза в день (во время еды);
- витамин D: 10 мкг (400-800 МЕ) 1-2 раза в день (особенно актуально в зимний период, когда многие люди, особенно в северных широтах испытывают недостаток ультрафиолетового облучения);
Полезно пребывать на солнце, но в разумных пределах и с соблюдением правил безопасности.
Продукты при остеопорозе
Вы можете получить кальций из следующих продуктов:
- молоко и молочные продукты;
- сардины;
- брокколи, капуста;
- инжир;
- продукты из сои;
- семечки подсолнечника, фундук, семена кунжута и мака;
- какао, молочный шоколад.
Для профилактики остеопороза нужно не только включить в свой рацион пищу, богатую кальцием, но и снизить употребление продуктов, которые ограничивают всасывание этого микроэлемента (избыток сахара, кофе, шпинат и миндаль).
Клинические проявления
В зависимости от локализации патологии, может наблюдаться:
- смещение шейных позвонков;
- смещение позвонков поясничного отдела;
- смещение позвонков грудного отдела. (редко)
Симптомы смещения позвонков напрямую зависят от того, в каком отделе оно произошло.
Так, возникновение проблемы в шейном отделе характеризуется:
- ;
- появлением насморка;
- болевыми ощущениями в ушах и шее;
- нарушениями сна;
- хронической усталостью.
При смещении в грудном отделе симптоматика включает в себя:
- болевые ощущения в груди;
- болевые ощущения по ходу межрёберных нервов;
- боли в верхних конечностях;
- ощущение слабости и сонливости.
При наличии смещения в поясничном отделе, наблюдаются следующие клинические проявления:
- болевая симптоматика в пояснице и нижних конечностях;
- изменение походки и хромота (в запущенных случаях);
- невозможность долго стоять, сидеть, ходить.
Виды остеопороза
В зависимости от причин, выделяются первичный остеопороз и вторичный остеопороз.
Виды первичного остеопороза:
- идиопатический остеопороз взрослых (причины появления не выяснены);
- постменопаузальный остеопороз (тип 1);
- идеопатический ювенильный остеопороз;
- сенильный остеопороз (тип 2, у пожилых людей).
Вторичный остеопороз появляется вследствие различных причин, таких как эндокринные нарушения, воспалительные заболевания суставов, болезни крови и др.
Остеопороз может ограничиваться одной костью (локальный остеопороз, очаговый остеопороз), охватывать несколько находящихся рядом костей (остеопороз регионарный) или всю костную систему (системный остеопороз или диффузный остеопороз). Также выделяют пятнистый остеопороз.
1
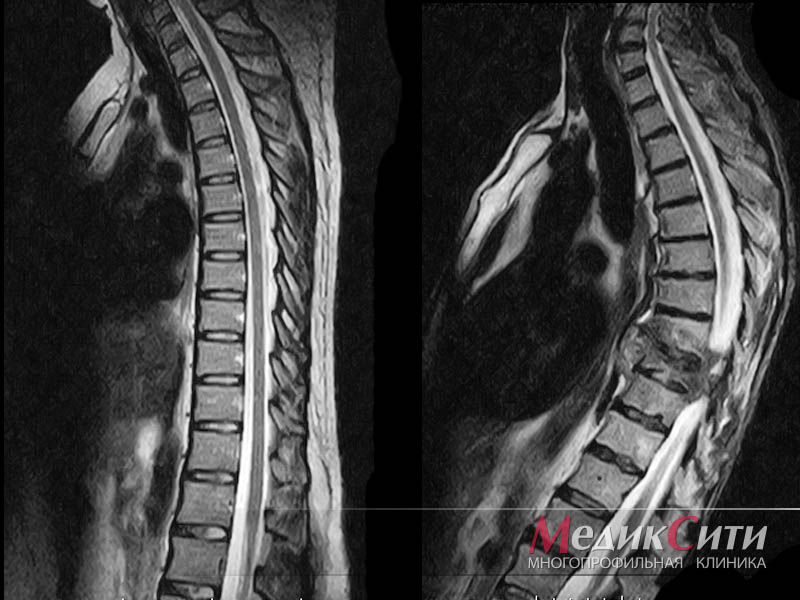
МРТ позвоночника
2
Диагностика остеопороза
3
Консультация ревматолога
Классификация остеопороза по степени тяжести
Выделяют следующие стадии остеопороза:
- остеопороз 1 степени. Не имеет видимых проявлений, характеризуется некритичным уменьшением плотности костной ткани, что можно обнаружить только при специальной диагностике.
- Остеопороз 2 степени. Характеризуется значимым уменьшением костной плотности, что приводит к повышенному риску переломов. При рентгенографии позвоночника выявляют единичные деформации позвонков в различных отделах (чаще всего в грудном) позвоночника, повышенную вертикальную исчерченность губчатого вещества позвонков. При остеопорозе 2 степени может присутствовать боль в межлопаточной области и/или поясничном отделе позвоночника. Ночью, во время сна могут возникать судороги в икроножных мышцах.
- Остеопороз 3 степени. Отмечается выраженное снижение костной плотности. При рентгенографии выявляют значительные деформации в позвоночнике, позвонки могут приобретать более сплющенную, вогнутую форму («рыбьи позвонки»), снижается их высота, что приводит к уменьшению роста пациента, образованию у него горба. Человек как правило ощущает боль в позвоночнике, чаще всего страдает пояснично-крестцовый отдел. Существует угроза перелома позвонков, а также шейки бедра и костей запястья.
- Остеопороз 4 степени. Крайне выраженная деминерализация костной ткани. На рентгенограмме кости выглядят чрезмерно прозрачными из-за сильной потери костной массы. Увеличивается количество клиновидных позвонков. В результате снижения высоты позвонков рост человека может уменьшиться на 10 см и более. Увеличивается вероятность перелома даже от небольшого давления на кость. Человеку становится тяжело ходить и обслуживать себя.
Эффективность лечения остеопороза зависит от того, на какой стадии заболевания был поставлен диагноз.
Топографическая классификация грыж по локализации
Еще одна классификация разделяет грыжи позвоночника, в зависимости от того, куда они выступают.
Внутри-спинномозговое выпячивание
Грыжа выпадает в позвоночный канал, затрагивая спинной мозг. В этом районе находится много нервных волокон, сдавливание которых может привести к различным проблемам внутренних органов, вплоть до паралича.
По направлению выпадения выделяют такие виды внутри-спинномозговых грыж:
- Заднесрединная – ядро выпадает в заднюю часть и сдавливает срединный мозг по центру канала. Это опасно, поскольку сюда приходится самая большая нагрузка. Тут проходит нервы, которые иннервируют работу внутренних органов. Передавливание нервов может отдавать в любую часть тела. В тяжелых случаях межпозвонковая грыжа вызывает парез.
- Срединная или медиальная – ядро выпадает по центру позвоночного канала, способно передавить спинной мозг. В тяжелых случаях необходима операция, иначе может нарушиться функция тазовых органов.
- Околосерединная (парамедианная) – межпозвонковая грыжа возникает возле серединной линии, может передавить нервные волокна и спровоцировать паралич ног. Также парамедианная грыжа вызывает стеноз позвоночного канала, парапез (ослабление мышечной силы конечностей).
-
Заднебоковая – выходит через заднюю половину фиброзного кольца сбоку от средней линии. Она бывает:
- Фораминиальная – находится в фораминальном отверстии позвоночника, откуда выходит спинномозговой корешок из канала. Это болезненный тип грыжи. Если возникает в поясничном отделе, может ощущаться слабость в стопе, когда нельзя стать на носок или пятку.
- Экстрафораминальная – находится вне пределов форамидального отверстия, сбоку от корней дуг позвонка. Дискомфорт возникает, когда большой секвестр окутывает со всех сторон нервный корешок. Боль держится постоянно, интенсивность не снижается, хирургическое вмешательство быстро исправляет ситуацию.
- Боковая – ядро отрывается от диска и оказывается в латеральном кармане, самом узком месте у входа нерва в просвет позвоночного канала. Если образование там остается, боль держится постоянно, отдает в ногу, анальгетики не помогают. Нужна операция.
Внутри-спинномозговая грыжа выпадает в позвоночный канал, затрагивая спинной мозг
Заднее выпячивание
При задней (дорзальной) грыже выпячивание характеризуется выпадением в заднюю часть позвоночного канала. В тяжелых случаях вызывает не только боль, но и паралич конечностей, проблемы с мочеиспусканием, дефекацией. Такая грыжа часто требует хирургического лечения.
Переднее выпячивание
Передняя (вентральная) – это самый безопасный вид межпозвонковой грыжи, поскольку выпадает она кпереди от тела позвонка. Также есть переднебоковые виды, расположенные за чертой передней полуокружности позвонков. На эту часть приходится наименьшая нагрузка, поэтому ее возникновение неопасно, редко вызывает боль. Передние грыжи обнаруживаются случайно во время рентгена.
Диффузное выпячивание
Характеризуется поражением всего фиброзного кольца, которое равномерно растягивается под давлением ядра. Самой опасной считается заднее диффузное образование. Оно способно перекрыть позвоночный канал, сдавить спинной мозг, нервные корешки. На определенном этапе кольцо может разорваться, ядро – оторваться. Обычно диффузная грыжа располагается в поясничном отделе, но нередко фиксируется и в других частях позвоночника.
Деформация подкожного жира
Причины
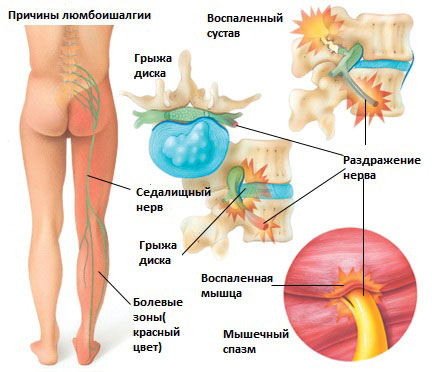
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Переломы шейных позвонков
Это распространённая травма. Особенно среди спортсменов. В случае перелома шейных позвонков всегда требуется операция. Действовать нужно как можно быстрее, так как страдает спинной мозг, а это влечёт за собой серьёзные проблемы (возможны потеря чувствительности и утрата двигательной функции).
Отдельно необходимо выделить повреждения верхнешейного отдела позвоночника. К ним относятся повреждения двух первых позвонков. Они отличны по структуре от остальных и требуют особого подхода в лечении. Для того чтобы отломки срослись правильно, применяют специальное устройство – Гало-аппарат, позволяющий зафиксировать отломки в нужном положении.
Шейные позвонки —
Соответственно меньшей (по сравнению с нижележащими отделами позвоночного столба) нагрузке, падающей на шейные позвонки, их тела имеют меньшую величину. Поперечные отростки характеризуются присутствием отверстий поперечного отростка, foramina processus transversalia, которые получаются вследствие сращения поперечных отростков с рудиментом ребра, processus costarius.
Получающийся из совокупности этих отверстий канал защищает проходящие в них позвоночную артерию и вену. На концах поперечных отростков отмеченное сращение проявляется в виде двух бугорков — tubercula anterius et posterius. Передний бугорок VI позвонка сильно развит и называется tuberculum caroticum — сонный бугорок (к нему можно прижать сонную артерию для остановки кровотечения). Остистые отростки на концах раздвоены, за исключением VI и VII позвонков. У последнего остистый отросток отличается большой величиной, поэтому VII шейный позвонок называется vertebra prominens (выступающий), его легко прощупать у живого, чем пользуются для счета позвонков с диагностической целью.
I и II шейные позвонки имеют особую форму, обусловленную их участием в подвижном сочленении с черепом. У I позвонка — атланта, atlas, большая часть тела в процессе развития отходит ко II позвонку и прирастает к нему, образуя зуб, dens. Вследствие этого от тела атланта остается только передняя дуга, зато увеличивается позвоночное отверстие, заполняемое впереди зубом. Передняя (arcus anterior) и задняя (arcus posterior) дуги атланта соединены между собой боковыми массами, massae laterales. Верхняя и нижняя поверхности каждой из них служат для сочленения с соседними костями: верхняя, вогнутая, fovea articularis superior, — для сочленения с соответственным мыщелком затылочной кости, нижняя, уплощенная, fovea articularis inferior, — с суставной поверхностью II шейного позвонка.
На наружных поверхностях передней и задней дуг имеются бугорки, tubercula anterius et posterius.
II шейный позвонок — axis (axis, лат. — ось, следовательно, осевой), резко отличается от всех других позвонков наличием зубовидного отростка, или зуба, dens, гомологичного телу атланта.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Шейных позвонках или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Шейных позвонках на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «Ш»:
| Шея |
| Шишковидное тело |
| Шейное сплетение |
| Широчайшая мышца спины |