Кровь в стуле, на белье и туалетной бумаге
Содержание:
- Фармакокинетика
- Как и почему появляется тромб при геморрое?
- Диагностика
- Профилактика и лечение геморроя
- Диагностика
- Осложненные формы
- Причины возникновения заболевания
- Постгеморрагическая анемия
- Лечение геморроя
- Немного фактов
- Могут ли избавить от геморроя таблетки, свечи или другие препараты, которые сейчас широко рекламируются?
- Примочки
- Виды тромбоза прямокишечных узлов
- Растительные отвары для приема внутрь
- Травмирование родинки: последствия
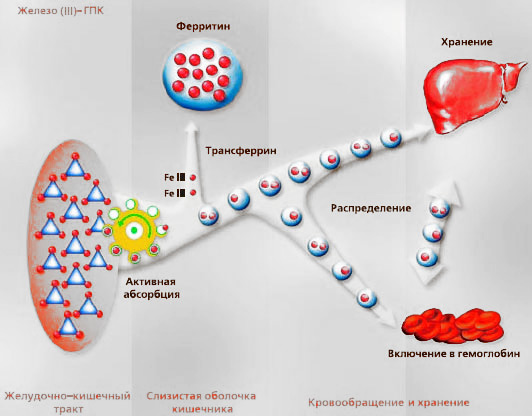
Фармакокинетика
Кровоостанавливающий препарат местного применения на основе альгината натрия. Натальсид обладает также способностью оказывать ранозаживляющее, регенерирующее и противовоспалительное действие. Используется средство, подробная инструкция по применению для которого прилагается к каждой упаковке, в рамках назначения терапии при геморрое, образовании анальных трещин различного характера, при проктосигмоидите.
Выпускаемый в форме свечей лекарственный препарат позволяет сделать лечение максимально интенсивным. Местное воздействие подразумевает быстрое всасывание средства, дает возможность устранить воспалительный процесс в области сфинктера и его сочленения с кишечником. Натуральный полисахарид, альгинат натрия, хорошо усваивается организмом, и представляет собой продукт переработки добываемого в море натурального сырья, водоросли ламинарии. Содержащаяся в составе действующего вещества компоненты включают гиалуроновую кислоту, обеспечивающую регулирование клеточного деления, и обновления тканей. В процессе лечения слизистая оболочка регенерирует быстрее, наращивая количество нормальных клеток. Таким образом ускоряется процесс заживления ран, обеспечивается повышение скорости выздоровления.
Натальсид содержит и другие вещества, способные повлиять на способности к заживлению образовавшихся ран и трещин. Альгиновая кислота в его составе создает дополнительную обволакивающую оболочку, способную защитить слизистую оболочку от дополнительных повреждений, снизить болевые ощущения в процессе лечения. При попадании в кишечник, вещество сильно увеличивается в объеме, способствует снятию симптоматики, сопряженной со спазмированием области сфинктера. Происходящие в кишечнике химические процессы формируют соли, снижающие выраженность кишечной перистальтики. Стул нормализуется, при соблюдении рекомендаций, которые дает инструкция, и схеме приема, подобранной с учетом особенности состояния больного.
Использование Натальсида позволяет получить выраженное кровоостанавливающее действие, сопряженное с уменьшением отрезка времени, которое требуется для создания фибринового сгустка, образующего естественный покров в области повреждения сосудистой стенки. Для полного купирования воспаления у пациентов требуется не более 14 суток, выраженное улучшение достигается спустя всего 7 дней терапии. При употреблении Натальсида удается достичь и еще одного выраженного действия — обеспечить выработку иммуноглобулина, позволяющего стимулировать иммунные процессы на местном уровне, благодаря чему речь идет о формировании естественной защитной среды против патогенной микрофлоры, способной провоцировать развитие опасных состояний, в том числе заражение крови.
Как и почему появляется тромб при геморрое?
Тромбоз геморроидального узла – часто встречающееся осложнение геморроя. Это сосудистое заболевание, похожее на варикозную болезнь. Связано оно с нарушением кровообращения в аноректальной области, формированием кровяного сгустка (тромба) в сплетениях прямой кишки. В результате длительного нарушения оттока крови (приток при этом сохраняется) происходит застой и образуется тромб.
Кровь поступает в геморроидальные узлы по артериям активно (так как артерии имеют мышечный слой и пульсируют вместе с сердцем). А собирается кровь из геморроидальных узлов по венам пассивно. У вен нет функции насоса или помпы.
Поэтому когда человек долго сидит, занимается тяжелой физической нагрузкой, злоупотребляет алкоголем и т.д., происходят проблемы с оттоком. Постоянные нарушения приводят к застоям. В результате в наружных геморроидальных узлах (иногда во внутренних) формируются тромбы.
При осложнении геморроя тромбозом слизистая и перианальная кожа истончаются, в некоторых случаях некротизируются, и тромб прорывается наружу. Сначала появляется сгусток, после чего выделяется алая кровь.
Есть и другой вариант разрешения тромбоза – это его рассасывание. В этом случае крови может не быть вовсе, но рассасываться тромб может длительное время.
Пациент может заметить как помарки на туалетной бумаге, так и интенсивное кровотечение. Как только заметили кровь, сразу обращайтесь к врачу-проктологу!
Кто входит в группу риска:
- люди, ведущие сидячий образ жизни (офисные работники);
- спортсмены (велосипедисты, пауэрлифтеры, бодибилдеры, тяжелоатлеты, шахматисты);
- бортпроводники, пилоты (из-за длительных перелетов);
- беременные женщины;
- люди, страдающие запорами или длительной диареей;
- люди с наследственной предрасположенностью;
- страдающие ожирением.
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
Профилактика и лечение геморроя
Лучший способ предотвратить геморрой – сделать стул мягким, легко проходящим через анальный канал. Независимо от размера или опухоли геморроя, лечение не требуется, если симптомы отсутствуют. Профилактика, пожалуй, самое эффективное лечение. Диета и адекватная гидратация очень важны для поддержания нормальной дефекации. Симптомы геморроя могут возникать при отхождении твердого стула и запорах, а также при диарее и частом испражнении. Людям с запорами может потребоваться диета с высоким содержанием клетчатки, достаточное количество жидкости и смягчители стула. Людям со слишком частым опорожнением кишечника могут потребоваться противодиарейные препараты и корректировка диеты. Эти профилактические меры уменьшают напряжение, необходимое для опорожнения кишечника, тем самым снижая давление в кровеносных сосудах и предотвращая отек. Внутренний геморрой всегда остается выпуклым или выпавшим и подвержен риску тромбоза или удушения в случае спазма анальных мышц.
Геморрой 1 степени лечат симптоматически. Возможен спазм анальных мышц. Могут помочь теплые сидячие ванны, сидение в теплой ванне в течение 20 минут два или три раза в день. Избегание острой пищи также может предотвратить анальный зуд. Могут быть полезны лекарства, отпускаемые без рецепта.
Чтобы предотвратить геморрой и уменьшить его симптомы, следуйте этим советам:
Ешьте продукты с высоким содержанием клетчатки. Налегайте на фрукты, овощи и цельнозерновые продуктя. Это смягчит стул и увеличит его объем, что поможет избежать напряжения, которое вызывает геморрой. Добавляйте клетчатку в свой рацион медленно, чтобы избежать проблем с газами.
Пейте много жидкости. Желательно, от шести до восьми стаканов воды и других жидкостей (не считая алкоголя) в день, чтобы стул оставался мягким.
Подумайте о пищевых добавках с клетчаткой. Большинство людей не получают достаточного количества клетчатки (от 20 до 30 граммов в сутки) в своем рационе. Исследования показали, что добавки с клетчаткой, отпускаемые без рецепта, такие как псиллиум (метамуцил) или метилцеллюлоза (цитруцел), улучшают общие симптомы и кровотечение при геморрое.
Не напрягайтесь. Напряжение и задержка дыхания при попытке дефекации создают повышенное давление в венах нижней части прямой кишки.
Идите в туалет, как только почувствуете позыв. Если позывы пройдут, ваш стул может высохнуть, и ему будет труднее пройти.
Выполняйте упражнения. Сохраняйте активный образ жизни, чтобы предотвратить запоры и снизить давление на вены, возникающее при длительном стоянии или сидении. Упражнения также могут помочь вам сбросить лишний вес, который может способствовать развитию геморроя.
Избегайте длительного сидения. Слишком долгое сидение, особенно на унитазе, усиливает давление на вены в анусе.
Принимайте сидячую ванну. Ванна с теплой водой позволяет уменьшить зуд, раздражение и спазм мышцы сфинктера. В аптеках продаются небольшие пластиковые ванночки, которые надеваются на сиденье унитаза, или вы можете сесть в обычную теплую ванну. Большинство экспертов рекомендуют 20-минутную сидячую ванну после каждого опорожнения кишечника (что сложно представить в реальной жизни) или хотя бы два или три раза в неделю
Постарайтесь после этого осторожно промокнуть анальную область; не трите и не протирайте сильно. Вы также можете использовать фен, чтобы высушить эту область.
Ищите средства для местного облегчения геморроя
Безрецептурные кремы от геморроя, содержащие местный анестетик, могут временно облегчить боль. Салфетки из гамамелиса успокаивают и не оказывают вредного воздействия. Небольшой пакет со льдом, приложенный к анальной области на несколько минут, также может помочь предотвратить боль. Наконец, сидение на подушке, а не на твердой поверхности помогает уменьшить отек уже имеющихся геморроидальных узлов и предотвращает образование новых.
Диагностика
Диагностировать ректальный пролапс и степень выпадения кишки проктолог может даже не основании осмотра и анализа симптоматики. Выпавший участок органа имеет конусообразную, цилиндрическую или шарообразную форму, окрашен в ярко-красный или синюшный оттенок. Слизистая оболочка отличается выраженной отечностью, кровоточит при контакте. На ранних стадиях можно вправить кишку и восстановить нормальное состояние тканей. Если на момент осмотра пролапс не наблюдается, пациенту предлагают натужиться, чтобы спровоцировать выпадение.
В ходе пальцевого исследования врач определяет тонус сфинктера, дифференцирует заболевание от геморроя и анальных полипов. После этого для точной постановки диагноза, выявления осложнений и точной стадии болезни проводят инструментальную диагностику, которая включает:
- колоноскопию – для выявления причин, по которым появилась патология;
- ирригоскопию – чтобы обнаружить функциональные изменения в толстой кишке;
- дефектографию (проктографию) – для определения степени пролпаса;
- аноректальную манометрию – с целью оценки функций мышц;
- эндоскопическое обследование (ректороманоскопию) – для выявления инвагинации, наличия язв;
- эндоскопическую биопсию с исследованием тканей – назначается при обнаружении солитарной язвы для исключения онкологии прямой кишки;
- гинекологический осмотр – для женщин.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Причины возникновения заболевания
Прежде чем перечислять причины тромбоза геморроидального узла стоит обсудить факторы, которые приводят к развитию геморроя, т. к. тромбоз развивается на фоне данного заболевания, являясь его осложнением.
Факторы, приводящие к развитию геморроя:
- Запоры, которые сопровождаются отеком выпавших узлов (с одной стороны, он обусловлен повышенным внутрибрюшным давлением, а с другой — спазмом анального сфинктера, который не дает венозной крови возможности нормально оттекать);
- Поносы, которые также обуславливают повышение давления внутри брюшной полости и воспаление анальной зоны;
- Локальное воздействие низких температур, замедляющее ток крови;
- Избыточное употребление алкоголя, который вызывает расширение сосудов, и острой пищи, провоцирующей химическое раздражение слизистой;
- Вынашивание ребенка и процесс родов — в начале матка давит на прямую кишку, а затем максимально повышается внутрибрюшное давление;
- Длительная работа в вертикальном положении и подъем тяжелых предметов, что предрасполагает к застою крови в венах и снижению эластичности их стенок;
- Работа в сидячем положении, при которой наблюдается эффект термоса — температура между сидением и телом постепенно возрастает, еще больше усугубляя венозную недостаточность;
- Спортивные перегрузки выше резервов организма;
- Отягощенная наследственность — исходная слабость сосудистой стенки.
В уже выпавшем геморроидальном узле тромбоз развивается в результате:
- Полного отсутствия лечения;
- Неправильного лечения или его прерывания;
- Сопутствующего заболевания системы свертывания (сгущение крови, увеличение числа тромбоцитов, факторов свертывания);
- Погрешности диеты (частое употребление алкоголя, жирной и жареной пищи). Такие нарушения приводят не только к усилению кровообращения в органах малого таза, но и вызывают сильные болевые ощущения во время акта дефекации, что обуславливает следующую причину;
- Длительный спазм сфинктера анального отверстия, который приводит к постоянному притоку и застою крови. Это является идеальным условием для формирования тромба в геморроидальных узлах.
Постгеморрагическая анемия
У пациентов, постоянно теряющих кровь, возникает постгеморрагическая анемия, которая сопровождается понижением уровня гемоглобина. На первый план при этом выходят симптомы острой сосудистой недостаточности. Человека беспокоят:
-
одышка при незначительной нагрузке;
-
учащенное сердцебиение;
-
обмороки.
При этом различные ткани организма в той или иной степени испытывают кислородное голодание, а сердце вынуждено усиленно работать, чтобы компенсировать недостаток кислорода, тем самым увеличивая собственную в нем потребность, что может стать причиной декомпенсации сердечно-сосудистых заболеваний и других проблем.
Для профилактики постгеморрагической анемии при геморрое необходимо периодически принимать флеботонизирующие препараты, использовать кровоостанавливающие свечи, а также своевременно решить вопрос о хирургическом или малоинвазивном лечении.
Лечение геморроя
Снятие боли при геморрое без непосредственного лечения – лишь временная мера. Если не устранить причину болезни, боль не раз вернётся, а само заболевание будет прогрессировать
Потому параллельно с обезболиванием важно начинать лечение.
Главная причина возникновения геморроя – низкая эластичность вен в прямой кишке. Чтобы вернуть им эластичность, необходим курс венотоников. Например, лекарственный препарат Флебодиа 600 или другие. Эти препараты также применяются при заболеваниях вен ног, варикозной болезни. Однако, сегодня многие препараты выпускаются специально для лечения геморроя. В частности, лекарственный препарат Флебодиа 600 имеет оптимальную дозировку и упаковку, рассчитанную на курс лечения острой формы геморроя. 18 таблеток в упаковке полностью хватает для 7-дневного курса лечения.
Детально о том, как принимать Флебодиа 600, Вам расскажет лечащий врач. Препарат принимают во время еды. В первые четыре дня – три раза в день по 1 таблетке, а затем три дня – по 1 таблетке два раза в день. Этот 7- дневный курс рассчитан на купирование острой формы болезни. После купирования острых проявлений симптомов геморроя, рекомендуется продолжить прием лекарственного препарата Флебодиа 600 по 1 таблетке один раз в день на протяжении одного-двух месяцев.
Важно отметить, что прием венотоников не только помогает укрепить стенки сосудов, но и способствует скорейшему снятию боли.
Немного фактов
Первые упоминания о геморрое уходят корнями глубоко в историю. Считается, что Наполеону пришлось проиграть сражение под Ватерлоо из-за геморроидального приступа. Геморрой считался всегда болезнью царей и знати, поскольку многим из них приходилось вести сидячий образ жизни.
Первые упоминания в медицине датируются еще трудами Гиппократа, а в Древнем Египте пытались проводить хирургические операции для удаления выпавших геморроидальных узлов.
Анатомическое строение узлов и их состав были обнаружены патологоанатомами в восемнадцатом веке. В это время лечение заболевания проводилось только с помощью пиявок, кровопускания и слабительных средств, хирургические процедуры были крайне опасными и не применялись. Только в двадцатом веке лечение геморроя выделилось в отдельную обособленную ветвь, и в 1930 году была описана техника хирургического лечения болезни — геморроидэктомии.
Геморрой является исключительно человеческой болезнью, узлы развиваются вследствие наполнения и разрастания кавернозных телец в прямой кишке. Несмотря на то, что у высших позвоночных животных есть такие же сосуды, развитие геморроидального заболевания у них полностью исключено. Вероятнее всего это связано с тем, что человек ходит прямо, на двух ногах.
Считается, что возникновение геморроя может быть обусловлено двумя причинами: патологические изменения сосудов и механические повреждения прямой кишки.
Сосудистый характер заболевания может вызываться патологией кровоснабжения кавернозных сосудов, что приводит к увеличению самих кавернозных телец, образующих впоследствии геморроидальные узлы. Обычно это происходит из-за сидячего образа жизни, нерационального питания, запоров и беременности.
Механические причины могут быть связаны с травматическими повреждениями поверхности заднего прохода, а также растяжением и дистрофическими патологиями продольной мышцы прямой кишки.
Чаще всего течение заболевания хроническое, вначале с редкими обострениями, которые сопровождаются ощущением инородного тела в заднем проходе, болезненностью и зудом. С течением времени острые периоды могут становиться все чаще, возможно появление кровянистых выделений и кровотечений из заднепроходного отверстия.
В случае несвоевременного лечения заболевания может доставлять серьезные сложности и дискомфортные ощущения.
Могут ли избавить от геморроя таблетки, свечи или другие препараты, которые сейчас широко рекламируются?
На первой стадии возможно консервативное лечение с помощью препаратов, но оно длительное, с соблюдением рекомендаций по питанию. Основное лечение геморроя — только хирургическое. Это может быть классическая операция или малоинвазивные современные методы, но не консервативные способы. Варикозно расширенные геморроидальные вены от их применения никуда не исчезнут.
Флеботоники могут справиться с тромбозом узла, уменьшить наружный узел, но он останется связан с внутренним геморроем. При физической нагрузке или воздействии других провоцирующих факторов узел опять появится, а возможно, и не один. Свечи, как правило, снимают симптомы, позволяют уменьшить зуд и жжение, так как содержат местные анестетики, но также коренным образом не влияют на саму проблему.
Примочки
Достаточно эффективной и простой примочкой является даже ватный тампон, вымоченный в холодной воде. Для данного вида лечения возможно применение следующих средств:
Отвар листьев земляники
Этим средством можно лечить как наружный, так и внутренний геморрой (в случае последнего ватный тампон с отваром осторожно вводится в анальное отверстие).
Свекла или морковь, натертые на мелкой терке, заворачиваются в бинт и прикладываются к месту воспаления.
Рябиновые ягоды расталкиваются до кашицеобразного состояния, а затем заворачиваются в марлю и прикладываются к заднепроходному отверстию.
Можно смазать выпадающие геморроидальные узлы медом, прополисом или соком чистотела.. Эти средства способствуют снятию воспаления, заживлению ран и остановке кровотечения
Эти средства способствуют снятию воспаления, заживлению ран и остановке кровотечения.
Виды тромбоза прямокишечных узлов
Аналогично классификации геморроя в тромбозе прямокишечных кавернозных синусов выделяют: тромбоз наружного геморроидального узла и внутреннего.
Отличия заключаются лишь в том, где расположен выпавший узел. Если при обычном осмотре в области анального отверстия, врач сразу видит ярко красный узел, то можно говорить о наружном виде. Если патологическое образование определяется только при пальцеректальном исследовании, то это внутренний тип заболевания.
Клиническая картина тромбоза прямокишечного кавернозного узла.
Сам по себе геморрой редко протекает бессимптомно. Следует отметить, что при рано начатом лечении тромбоз узла не развивается
Поэтому геморрой важно диагностировать в самом начале и сразу же начать терапию
Растительные отвары для приема внутрь
Прием отваров внутрь способствует укреплению стенок сосудов и улучшению их тонуса, влияя, таким образом, на причину заболевания. Наиболее эффективными являются отвары на основе следующих трав:1. Настой почечуйной травы, которая также получила в народе название «геморройная трава». На одну столовую ложку сырья используется 500 мл кипятка (такого количества средства хватает на сутки). Настой употребляют в течение дня в три приема. Лекарство обладает не только тонизирующим действием, но и способствует остановке кровотечения из геморроидальных вен.2. Смесь тысячелистника и крапивы употребляется в небольшом количестве: 1 столовую ложку смеси трав подогревают в 1 стакане воды на водяной бане. Употребляют полученное лекарство 5 раз в день по 15 мл для того, чтобы остановить кровоточивость геморроидальных вен.3. Листья лесной малины настаиваются очень быстро – 2 ст.л. листьев заливается стаканом кипятка. Через полчаса средство уже готово к употреблению.4. Ботва моркови заваривается из расчета 40 г зелени на литр воды. Употреблять внутрь курсами – по три стакана в день в течение двух недель.5. Сок свежей красной свеклы. Употреблять внутрь по четверти стакана, запивая водой. Все вышеперечисленные лекарства употребляются за 30 минут до еды.
Травмирование родинки: последствия
В первую очередь следует оговориться, что развитие меланомы не всегда связано с повреждением пигментированных невусов и вовсе не обязательно станет следствием такого процесса. При этом медики доказали, что для родинок, которые изначально относят к категории меланомоопасных, любое травмирование их поверхности может привести к ускорению развития ракового процесса. Это одна из главных причин, по которым следует оберегать любые невусы от агрессивных повреждающих воздействий.
Кроме злокачественной трансформации, можно обозначить еще несколько неприятных и опасных последствий, которые может нести за собой оторванная или содранная родинка:
-
Сильное кровотечение. Тело невуса питает множество кровеносных сосудов и капилляров, которые насыщают клетки образования кислородом и питательными веществами. Некоторые родинки, такие как ангиомы и гемангиомы, полностью состоят из клубка кровеносных каналов. Именно в связи с этим, при повреждении родинки может развиться сильнейшее кровотечение, остановить которое чаще всего удается только при помощи профессиональной медицинской помощи. После видимого заживления, родинка часто кровоточит длительное время, что является остаточным последствием травмы.
-
Присоединение инфекции. Открытая рана, которая образуется на месте поврежденного невуса, формирует быстрый доступ инфекционных агентов к раневой поверхности и соответственно ко всему организму пациента. В результате может развиться не только местный инфекционный процесс, но и генерализованное патологическое состояние, сопровождающееся нагноением первичного участка контаминации.
-
Воспалительный процесс. Часто после механического травмирования невуса, пациенты отмечают припухлость зоны вокруг родинки и некоторую гиперемию кожных покровов. Это в совокупности с болезненностью при надавливании может говорить о развитии воспаления. Подобная реакция иногда сопровождается спазмированием сосудов, что проявляется появлением белого пятна вокруг содранной родинки. При отсутствии профессиональной медицинской помощи подобный процесс также может привести к нагноению раны.
-
Формирование шрамов и рубцов. Этот аспект особенно волнует представительниц прекрасного пола, ведь ситуация, когда женщина массивным аксессуаром или маникюром поцарапала родинку на лице – не редкость. Последствием такого неаккуратного отношения к невусу может стать нежелательный эстетический дефект, который формируется на фоне чрезмерного образования соединительной ткани. В дальнейшем такие шрамы и рубцы могут быть удалены только посредством аппаратных косметологических методик.
Для того чтобы избежать всех этих неприятных явлений рекомендуется бережно и внимательно относиться к имеющимся родинкам и удалить дефект расположенный в зоне повышенного риска травмирования, заранее.