Полное описание гонартроза 1 степени коленного сустава: симптомы и лечение
Содержание:
Повреждения хряща травматического генеза.
Во время травмы коленного сустава связочный аппарат и мениски в силу своей растяжимости могут не пострадать. А вот наоборот твердые структуры, такие как хрящ, могут разрушиться. Хрящевая ткань является очень трудной в восстановлении, и поэтому при возникновении дефектов прибегают к пластическим операциям. Дефекты хряща площадью до 1-1,5см2 в не нагружаемых поверхностях сустава и с хорошим хрящевым бортиков вокруг чаще всего подвергаются туннелизации или микрофрактурированию. Свободные фрагменты удаляются, дефект зачищается до кости (освежается) и по всей его площади формируются каналы для возможного поступления крови из костного мозга. Данная методика обеспечивает регенеративный васкулярный ответ, способствуя заполнению дефекта фиброзно-хрящевым рубцом.
Дефекты в нагружаемых зонах могут рассматриваться показанием для мозаичной хондропластики. С помощью специального инструментария с донорских мест забираются цилиндрические столбики высотой около 2см и диаметром 6-8мм, состоящие из здорового хряща и подлежащей кости. Данные столбики помещаются на место дефекта после соответствующей подготовки и как мозаика заполняют необходимое пространство. Возможности методики ограничены размерами самого дефекта и количеством донорского материала. Наилучшие результаты отмечаются при величине дефекта не более 3см2.
Альтернативной методикой, которая может закрыть большие дефекты, считается имплантация коллагеновой матрицы. Дефект также освежается и в нем выполняются каналы для выхода на поверхность крови и элементов костного мозга. Для их удержания на поверхности дефекта и нужна данная матрица, которая может быть приклеена специальным медицинским клеем или пришита по периметру к здоровому хрящу. Пропитанная элементами костного мозга матрица будет основой для заполнения пространства фиброзно-хрящевым рубцом.
Методики хондропластики в основном подразумевают открытое оперативное лечение, т.е. с выполнением разреза. Тогда как туннелизация небольших дефектов производится артроскопически.
После завершения столь сложных операций требуется проведение грамотного реабилитационного периода восстановления. Длительность ограничения осевой нагрузки на конечность и ходьба с костылями составляет до 12 недель. В этот период назначается пассивная разработка движений под контролем реабилитолога, комплекс физиотерапевтических программ, медикаментозная терапия для стимуляции регенерации тканей. Дополнительно для поддержания жизнеспособности трансплантата рекомендуются внутрисуставные инъекции PRP, SVF, BMAC. Для защиты хряща в дальнейшем применяются инъекции препаратов гиалуроновой кислоты.
Подготовленные каналы для донорских столбиков
Установленные в дефект столбики.
Косметический шов после мозаичной хондропластики.
Как развивается болезнь
Болезнь протекает длительно и с преобладанием дегенеративно-дистрофических процессов в организме пациента. Патология может развиваться годами, прежде чем пациент ощутит реальный дискомфорт. Обычно гонартроз не проявляется явным воспалительным характером, но периодически возникают приступы обострения, проявляющиеся болью и скованностью.
Гонартроз среди всех видов артроза встречается часто, примерно в 1 случае из 5. По статистике, половина болезней коленного сустава связана с развитием артроза. Большинство пациентов в народе называют артрозом «отложение солей», но данное явление никак не связано с дистрофическими процессами в коленных суставах. Единственная болезнь, связанная с отложением солей мочевой кислоты, называется подагрический артрит, проявляется сильным воспалительным процессом и возникает на фоне сильного нарушения обменных процессов.
Механизм развития гонартроза совсем иной. Патология связана с нарушением кровообращения в пораженном суставе. В таких условиях хрящевая пластина не получает питательные вещества в должном количестве, что негативно влияет на качественный состав синовиальной жидкости. В результате она теряет частично свойство синтезировать глюкозамин и коллаген, что негативно влияет на выработку смазывающего вещества. Когда общее количество синовиальной жидкости уменьшается, то межсуставная щель утолщается, и нарастают остеофиты.
Данный процесс развивается постепенно. Терминальная стадия связана с полным разрушением хряща и оголением головки кости. Когда это происходит, требуется оперативное вмешательство для замены суставной сумки. Также человек получает инвалидность
Чтобы этого не произошло, важно обнаружить гонартроз на начальной стадии развития и предупредить дальнейшие осложнения
Патогенез болезни связан с такими этапами развития:
- Метаболизм в хрящевой ткани связан с осмотическим давлением. Если происходит сдавливание, то смазка выделяется, а при разгрузке впитывается. За счет движения происходит активное питание хряща. Если эти процессы протекают в норме, то проблемы не возникают, пока не появятся отягощающие факторы осложнений. Если же возникает неполное восстановление, связанное с повышенными нагрузками, то происходит нарушение метаболических процессов. Там, где возникает наибольшее давление, хрящ начинает интенсивно истончаться.
- Далее происходит нарушение структуры коллагеновых волокон, что приводит к нарушению амортизирующих свойств и размягчению гиалинового хряща. Также нарушаются обменные процессы в хондроцитах, что чревато утратой прочности и устойчивости хрящевой пластины.
- Затем возникает усиленный рост остеофитов из костной ткани, которые пытаются заместить утраченную хрящевую ткань, из-за чего возникает тугоподвижность в колене. Затем происходит раздражение синовиальной оболочки, что вызывает выраженный воспалительный процесс. На фоне данного явления развивается ограничение подвижности.
Важно отметить группы риска по возникновению патологии. Чаще всего артроз коленного сустава развивается у пожилых лиц, в особенности у женщин в период менопаузы, у профессиональных спортсменов и лиц, работающих на вредном производстве
Наиболее к артрозу склонны грузчики, строители, художники, учителя.
Лечение артроза
Основные средства лечения артроза – медикаментозное лечение, использование физиотерапии и хирургическое лечение.
Медикаментозное лечение
Использование лекарственных препаратов помогает улучшить кровообращение в поврежденных суставах, восстановить свойства хряща, обладает обезболивающим и противовоспалительным действием.
Нестероидные противовоспалительные препараты
При артрозе может появиться отек сустава, сустав начинает болеть и объем движения снижается. При приеме противовоспалительных препаратов (НПВП) боль снижается, останавливается цепная воспалительная реакция и ускоряется процесс восстановления хряща.
Чаще всего используются следующие препараты: диклофенак, нимесулид, индометацин, парацетамол. Их можно применять в виде таблеток, ректальных свечей и порошка. Но помните, что самолечение недопустимо, подбор и дозу лечебного препарата от артроза осуществляет врач-ревматолог.
Обезболивающие препараты центрального действия
Препараты опиоидного ряда снижают болевой порог чувствительности у пациента. Прием подобных препаратов возможен строго по рецепту и только под контролем врача!
Препараты-хондопротекторы
Препараты-хондопротекторы являются структурными элементами самого хряща, поэтому активно восстанавливают эту ткань и препятствуют ее дальнейшему разрушению. Лечение эффективно на начальных стадиях заболевания. Когда сустав уже полностью разрушен, вернуть первоначальную форму деформированных костей или нарастить новый хрящ, не представляется возможным.
Однако на 1- 2 стадиях артроза хондропротекторы могут принести пациенту значительное облегчение. Комбинированные препараты, в составе которых входит и глюкозамин, и хондроитин сульфат, по сравнению с однокомпонентным препаратом, дают лучший результат.
Хондроитин сульфат и глюкозамин сульфат
Данные лекарства способствуют процессу замедления воспалительной реакции в тканях, помогают уменьшить повреждение хряща и снизить болевой синдром. Чаще всего эти 2 препарата используют в лечении вместе, так как они обладают аккумулирующим действием, но принимать их надо в течение 3- 6 месяцев.
Гиалуроновая кислота
Обеспечивает вязкость и эластичность синовиальной жидкости. Помогает хорошему скольжению суставов. Поэтому врачи часто назначают инъекции с гиалуроновой кислотой в пораженный сустав.
Физиотерапевтические методы лечения
Среди физиотерапевтических методов лечения могут применяться:
- УВЧ-терапия;
- магнитотерапия;
- лазерное облучение низкой интенсивности;
- электрофорез с лекарственными препаратами;
- фонофорез (использование ультразвука для введения лекарственного средства в очаг воспаления).
1
Хирургическое лечение артроза
2
Хирургическое лечение артроза
3
Хирургическое лечение артроза
Хирургическое лечение
Хирургическое лечение применяется с целью восстановления и улучшения подвижности суставов, а также для того, чтобы удалить часть хряща или поврежденные мениски.
К хирургическому лечению артроза прибегают уже в крайних случаях, когда лечение медикаментами не дает результатов, при появлении сильной боли, частичной или полной неподвижности в суставах.
Во время артроскопической операции возможно удаление части пораженного артрозом хряща, его шлифовка для придания гладкой поверхности, удаление фрагментов и наростов хряща, срезание части поврежденных связок.
Протезирование коленного сустава
С помощью этой операции происходит замена суставных поверхностей коленного сустава на металлические или комбинированные протезы. Подготовленные пластины повторяют поверхность суставного хряща. Такие протезы изготавливаются из специальных сплавов, у пациентов они не вызывают реакцию отторжения, не окисляются и не травмируют окружающие ткани.
Хирургия тазобедренного сустава при артрозе
При данной операции производится частичное удаление хрящевой и костной ткани тазовой и бедренной кости. Обычно, головка бедренной кости и суставная поверхность тазовой кости удаляются и замещаются протезом из металла или металлокерамики.
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Диагностика заболевания
Как мы уже выяснили, ранние стадии гонартроза никак не проявляются
Поэтому очень важно проходить профилактические осмотры, особенно если у вас есть риск развития этого заболевания. Сегодня в арсенале специалистов есть широкий спектр диагностических процедур, которые помогают получить максимум информации о здоровье суставов и выявить патологию
Для диагностики остеоартроза коленного сустава назначается рентгенография колена или МРТ коленного сустава, которые дают возможность оценить состояние хрящевой и костной ткани. Если же в результате исследований выявлено повреждение хряща, деформацию сустава – ортопед ставит диагноз ДОА коленного сустава.
Что говорит тибетская медицина о гонартрозе?
Тибетская медицина относит гонартроз к болезням холода, связанным с дисбалансом системы Бад-кан, или Слизь. Она занимает обширное место в организме. Ее заболевания, как правило, охватывают сразу несколько систем. В случае гонартроза это может быть пищеварительная система, печень, почки, иммунная, эндокринная и лимфатическая системы.
С точки зрения тибетской медицины гонартроз – это проявление болезни, которая имеет глубокие корни в организме. Точно так же как то, что мы называем грибом – лишь плодовое тело, а сам гриб – это обширная система нитей грибницы, которая находится под землей. Поэтому врач тибетской медицины лечит не только суставы, а весь организм, чтобы устранить причину и корень болезни – дисбаланс системы Бад-кан.
Диагностика заболевания
При появлении характерных признаков болезни необходимо записаться на прием к травматологу-ортопеду. Этот специалист должен выслушать жалобы и провести визуальный осмотр колена. Первичная диагностика заключается в пальпаторном исследовании. Затем лечащий врач ставит предварительный диагноз и отправляет больного на сдачу анализов и проведение инструментальной диагностики.
Какие анализы назначают при гонартрозе 1 ст:
- Общий анализ крови с исследованием СОЭ (скорость оседания крови).
- Определение уровней фибриногена, мочевины и прочих биохимических исследований крови.
- Общий анализ мочи.
- Ревмопробы – с целью исключения аутоиммунных нарушений в организме, вызывающих реактивный артрит.
- Биохимический анализ крови с определением уровня мочевой кислоты.
Чтобы подтвердить наличие артроза, необходимо сделать рентген или компьютерную томографию. На начальных стадиях рентгенография может оказаться неэффективной. Альтернативный и наиболее безопасный вариант – тщательная ультразвуковая диагностика на новом аппарате. Компьютерная томография в данном случае является самым точным методом исследования, но назначение КТ сопряжено с риском облучения относительно большими дозами радиации.
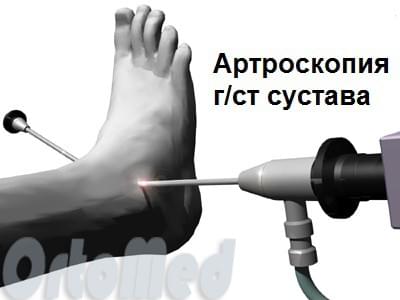
Реже назначают МРТ, чтобы детально исследовать мягкие ткани. Обычно на начальной стадии не требуется проведение артроскопии. На основе полученных результатов исследования ставят окончательный диагноз.
Вопросы врачу об артрозе коленного сустава
1. Чем отличается гонартроз от гонита?
Гонит – это воспаление коленного сустава, а гонартроз – дегенеративно-дистрофический процесс. Он может сопровождаться воспалением, но оно имеет вторичный характер и почти не влияет на развитие заболевания.
2. Не вредна ли ходьба при гонартрозе?
Не вредна и даже полезна. Прыжки, бег, приседания, перенос тяжестей лучше исключить. Но это не относится к ходьбе, которую тибетская медицина считает одним из лучших видов профилактики болезней системы Бад-кан. Такую же пользу приносит плаванье. Длительность ходьбы и величину физических нагрузок лучше согласовать с лечащим врачом.
3. Какой диеты лучше придерживаться при гонартрозе?
Все болезни холода предполагают коррекцию питания в сторону согревающих продуктов. Это особенно актуально, когда они развиваются на фоне избыточного веса. Рыба, соединительные ткани животного происхождения обычно рекомендуются при невоспалительных болезнях суставов. Подробные, индивидуальные рекомендации дает лечащий врач.
4. Помогают ли инъекции в колено?
Виды гонартроза
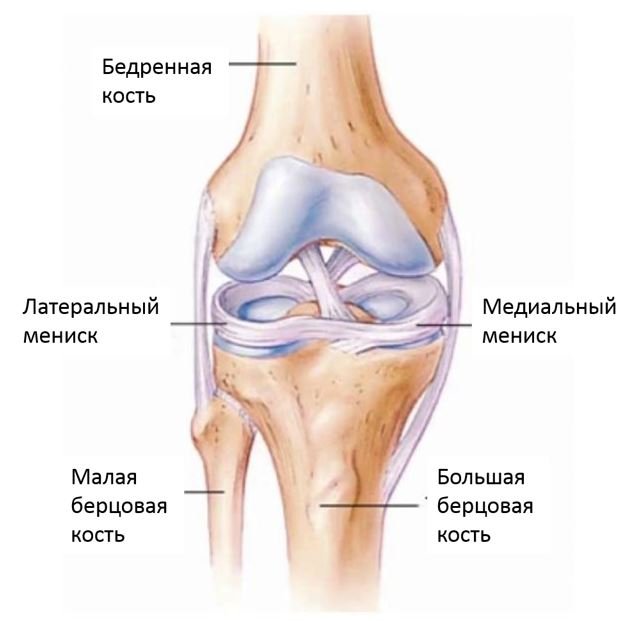
Коленный сустав образуют три кости:
- Бедренная кость (лат. femur)
- Коленная чашечка (лат. patella)
- Большеберцовая кость (лат. tibia)
Износ суставного хряща происходит между трущимися поверхностями костей. Трение между бедренной костью и большеберцовой костью происходит в двух местах: на внутренней (медиальной) и наружной (боковой) части. Локализация артроза быть отражена в заключении врача.
- Медиальный гонартроз: износу подверглась внутренняя часть суставного хряща.
- Латеральный гонартроз: износу подверглась наружная часть суставного хряща
Артроз — самое распространенное в мире заболевание у взрослых. По данным Института Коха, гонартроз — наиболее распространенная локализация дегенеративного процесса в суставах. На втором месте находится артроз тазобедренных суставов.1,2 Возраст — это значимый фактор риска. Так, более половины женщин в возрасте старше 60 лет имеют гонартроз.1
Особенности гонартроза 1 и 2 степени
С учетом развития заболевание у врачей принято разделять на два вида: идиопатическую, когда болезнь возникает самостоятельно, и вторичную – заболевание появляется на фоне травмы или уже существующей патологии.
К особенностям гонартроза 1 2 степени коленного сустава относят быструю утомляемость ног и небольшой дискомфорт при ходьбе. Иногда можно заметить изменения в работе сустава.
На данной стадии пока не выявляется деформация костной ткани, но на снимке прослеживается сужение суставной щели. Чаще всего заболевание носит двухсторонний характер и проявляется у людей старшего поколения.
При первой степени появляется отечность ног, дискомфорт при высоких физических нагрузках.
Лечение препаратами гонартроза 1 степени коленного сустава
На начальном этапе лекарственные средства не являются препаратами первого выбора. Улучшают состояние пациента при помощи специальных процедур. Лечится пациент методами физиотерапии, с помощью специальных упражнений и других эффективных методов консервативной терапии.
Обезболивающие медикаменты на этом этапе используют редко, требуется разработка конечности в составе комплексной терапии, чтобы не развивалась тугоподвижность. Методы консервативного лечения направлены на улучшение местного кровообращения, увеличение подвижности в суставах и устранение хронической боли, скованности, если они проявились.
Какие медикаменты используют в лечебной практике:
- Хондропротекторы. С помощью хондропротекторов при длительном курсовом использовании достигается эффект замедления развития дегенерации хрящей в суставе. На данном этапе это основное медикаментозное лечение, направленное на замедление развития деструкции колен. Эти лекарства подходят для длительного применения. Применять хондропротекторы нужно в течение нескольких месяцев (минимальная длина курса), чтобы действующие вещества (хондроитина сульфат и глюкозамина гидрохлорид) успели накопиться в синовиальной жидкости. Повторяют курсовой прием несколько раз в году. Формы выпуска – уколы, таблетки, капсулы. Примеры медикаментов – Дона, Мукосат, Алфлутоп.
- Препараты кальция и витамина Д3. Дополнительный прием таких добавок у лиц из группы риска снижает шанс перелома в области бедренной кости, который является маркером развития остеопороза. Артрозы нередко являются одним из факторов нарушения кальциево-фосфорного обмена, поэтому профилактика с помощью приема кальция также осуществляется. В особенности она актуальна для лиц с гонартрозом, старше 40-50 лет. Кальций не может хорошо усваиваться без витамина Д3. Этот компонент позволяет усваивать важный минерал в 2-3 раза лучше. В зависимости от показаний, дополнительную коррекцию проводят с помощью диеты или добавок. Примеры средств – Кальций Д3 Никомед, Аквадетрим, Кальцемин, Вигантол.
- Нестероидные противовоспалительные средства. Если у больного будут появляться сильные боли, что не характерно для начальной формы гонартроза, а симптомы дискомфорта будут длиться дольше, чем один день, то необходимо прийти на медицинскую консультацию к врачу с целью назначения симптоматической терапии. У НПВС высокая эффективность в плане устранения боли. В течение часа принятая таблетка обезболивающего препарата способна полностью убрать дискомфорт и отеки в области пораженного сустава. При появлении таких симптомов также требуется дообследование.
- Если при использовании НПВС свыше нескольких недель симптомы обострения не проходят даже в состоянии покоя, обязательно назначают анализы на определение артрита. Нужно знать, что вызывает патологическое состояние. Если дискомфорт серьезно мучит пациента, то ему в качестве экстренной помощи могут назначить внутрисуставную гормональную блокаду с последующим введением ГКС пролонгированного действия. Глюкокортикостероиды эффективно устраняют воспаление средней и тяжелой степени, с которым не справляется НПВС. Рекомендуемые препараты – Дексаметазон или Дипроспан, которые вводят в полость сустава, чтобы избежать системных побочных эффектов. Выполняют внутрисуставные блокады под контролем опытного специалиста.
Помимо инъекционных и таблетированных средств, на поверхность тела и коленей наносят наружные медикаменты. Такие препараты способствуют устранению хронической и слабой боли, связанной с чувством скованности. Помогают мази или гели любой направленности с противовоспалительным и обезболивающим эффектом. Можно воспользоваться народными средствами, если разрешает лечащий врач.
Кинезитерапия при гонартрозе 3 степени
При данном заболевании пациент обычно ощущает сильные боли. Поэтому упражнения для больных с таким диагнозом могут быть вовсе противопоказаны, но окончательное решение может принять только доктор.
Да и вообще, заниматься необходимо под руководством врача или инструктора. Лучше это делать именно в нашем Центре кинезитерапии. Начинать надо медленно. Со временем мышцы окрепнут, станут гибче, а для этого нужно время.
Если с самого начала вы поспешите и переусердствуете, то существует опасность травматизма. Поэтому сначала постарайтесь выполнять простые упражнения и лишь потом увеличивайте нагрузку.
Кинезитерапия предусматривает массу программ в рамках лечения гонартроза коленного сустава 3 степени, все многообразие которых предлагает наш центр. К тому же, филиалы Центра кинезитерапии есть в Зеленограде, Твери, Дубне и Клине.
Помните, легче предотвратить заболевание, чем его вылечить. В качестве профилактики рекомендуется:
- — заняться танцами;
- — постоянно быть в хорошей физической форме;
- — составить грамотный рацион питания;
- — внимательно следить за весом тела;
- — при травмировании немедленно обращаться к доктору;
- — с тридцати пяти лет проходить лечение хондропротекторами;
- — пить как можно больше воды.
Разрыв мениска коленного сустава.
Мениск – это хрящеподобная прокладка полулунной формы внутри коленного сустава. Функцией его является амортизация нагрузок, стабилизация сустава, чувствительная функция. Мениски располагаются на поверхности большеберцовой кости с наружной стороны сустава (латеральный мениск) и с внутренней стороны (медиальный мениск).
является самой частой травмой коленного сустава. Его разрывы могут происходить при ротационных движениях в коленном суставе или при резком сгибании и резком выпрямлении ноги.
Виды разрывов достаточно разнообразны. Мениск может расслоиться, порваться вдоль или поперек, а также может быть комбинация повреждений. Оторванная часть мениска может смещаться при движениях и блокировать коленный сустав. Постоянное перемещение фрагмента мениска вызывает щелчки в суставе и хруст, сопровождаясь простреливающей болью. При стабильных разрывах без смещения фрагмента боль в суставе постоянная ноющая, усиливающаяся при физических нагрузках.
Заподозрить разрыв мениска можно на основании жалоб пациента, анамнеза травмы и проведении клинического осмотра, выявив положительные симптомы и тесты при осмотре коленного сустава. Однако, подтвердить диагноз следует данными магнитно-резонансной томографии. Показания к операции выставляются с учетом МРТ исследования, где визуализируется характер и вид повреждения мениска, локализация разрыва.
В последнее время основным методом оперативного лечения разрывов мениска является артроскопия. Открытые операции слишком травматичны и не приносят желаемого результата. Во время артроскопической операции выполняются 2-3 прокола по 5мм в области коленного сустава. В полость сустава вводится камера и мини-инструменты для обработки мениска. В зависимости от характера повреждения поврежденная часть мениска резецируется (частично иссекается) или по возможности сшивается.
В послеоперационном периоде пациент может сразу наступать на ногу при резекции мениска или назначается ходьба с костылями без опоры на ногу при шве мениска. Сроки ограничения нагрузки назначаются непосредственно после вмешательства и зависят от выполненной операции, характера повреждения мениска, активности пациента, его возраста и возможных сопутствующих повреждений в суставе.
Разрыв передней крестообразной связки.
Связки придают стабильность коленному суставу и удерживают его в правильном положении во время движений. Наиболее часто повреждаемой связкой, требующей оперативного вмешательства, является передняя крестообразная связка (ПКС). Данная связка представляет собой прочный тяж соединительной ткани, который направляется от передней поверхности голени к задней поверхности межмыщелковой вырезки наружного мыщелка бедра. ПКС обеспечивает передне-заднюю, ротационную стабильность, является важным элементом проприоцепции в чувствительной цепи (проприоцепция – способность воспринимать положение и перемещение в пространстве собственного тела или его отдельных сегментов).
Клиническими проявлениями разрыва ПКС являются: боль, ограничение движений в коленном суставе, отек, гемартроз (кровь в суставе), покраснение области сустава. При небольших повреждениях данные проявления минимальны, отек и гемартроз могут не развиваться. При осмотре врач проверяет состоятельность связочного аппарата, выполняя некоторые тесты на стабильность сустава.
Выделяются несколько степеней разрыва ПКС, исходя из количества поврежденных волокон и величины смещения голени:
- I степень – частичный разрыв, при котором повреждается незначительная часть волокон, а общая анатомия ПКС сохраняется. Такую степень повреждения еще называют растяжением, но данный термин не совсем корректен, так как связка не растягивается, а происходит неполный разрыв ее волокон.
- II степень – повреждение около 50% волокон, но анатомическая целостность еще сохраняется, при этом длина связки увеличивается. Нестабильность 1+.
- III степень – полный разрыв, нарушение целостности всех волокон, что приводит к нарушению анатомии ПКС и нарушению функций сустава. Нестабильность от 2+ до 3+.
Для инструментальной диагностики используется рентгенография с целью исключить возможную костную патологию, а для непосредственной визуализации связочного повреждения применяется МРТ. Сравнивая клинические проявления с результатами исследований принимается решение о необходимости операции.
Операция выполняется с помощью артроскопии. Восстановление собственной разорванной связки в настоящее время малоприменимо. Однако работы по сохранению своей ПКС набирают обороты. В большей степени распространена пластика передней крестообразной связки из сухожилий пациента различных локализаций нижней конечности (сухожилия «гусиной лапки», сухожилие длинной малоберцовой мышцы, собственная связка надколенника, сухожилие 4-хглавой мышцы бедра).
В послеоперационном периоде рекомендуется ходьба с костылями без опоры на ногу в течение 2-3 недель, фиксация коленного сустава в туторе (ортез, который не дает согнуть колено), компрессионные чулки, занятия с реабилитологом, курс антибиотиков, обезболивающие и противовосталительные препараты.
Степени деформирующего артроза коленного сустава
В зависимости от объема поражения коленного сустава, выделяют несколько степеней дефартроза.
ДОА коленного сустава 1 степени
Первая стадии гонартроза подразумевает небольшие нарушения в хрящевой ткани без изменений костной ткани. На этом этапе пациент уже ощущает дискомфорт при физических нагрузках. На рентгене уже можно увидеть незначительно сужение суставной щели.
ДОА коленного сустава 2 степени
По мере прогрессирования заболевания хрящ колена разрушается сильнее. А это значит, что симптомы становятся более выраженными, боль в колене усиливается, появляется хруст, скованность в суставе нарастает.
ДОА коленного сустава 3 степени
Третья стадия – пик заболевания. При 3 степени деформирующего артроза нарушения видны невооруженным глазом – колено деформируется, изменяет свою форму. Хрящевая ткань при этом практически полностью разрушена, а боль в колене беспокоит пациента как во время движения, так и в состоянии покоя. Человеку сложно передвигаться без дополнительной опоры.