Гиперлипопротеинемия ii типа
Содержание:
- Биохимические методы исследования
- Симптомы Гиперлипопротеинемия III типа:
- Что такое дислипидемия
- Лечение гиперлипидемии
- Online-консультации врачей
- Управление
- Лечение Гиперлипопротеинемии IV типа:
- Online-консультации врачей
- Online-консультации врачей
- Симптомы
- Гистохимические методы определения липопротеидов в тканях
- Классификация дислипидемии по Фредриксону
- Лечение Гиперхолестеринемии:
- Диагностика Гиперлипопротеинемии IV типа:
Биохимические методы исследования
Биохим, определение Л. проводится гл. обр. в плазме или сыворотке крови, значительно реже в кале (с целью диагностики стеатореи) и моче (при липурии). Определение Л
в плазме крови особенно важно при заболеваниях, сопровождающихся повышением их концентрации в крови (гиперлипидемиях). К ним относятся некоторые заболевания печени (острые и хрон, гепатиты, цирроз и др.), липоидный нефроз (нефротическая гиперлипидемия), сахарный диабет, атеросклероз, панкреатиты, гипотиреоз
Широко применяется определение Л. (холестерина и триглицеридов) в крови при фенотипировании первичных и вторичных гиперлипопротеинемий с целью диагностики и рационального диетического и медикаментозного лечения. Снижение содержания Л. в крови (гиполипидемия) наблюдается реже — при длительном голодании или резко ограниченном потреблении жиров и при гипертиреозе.
При исследовании Л. в крови необходимо строго придерживаться следующих общих принципов: 1) взятие крови производится натощак спустя 10—12 час. после последнего приема пищи; 2) плазма (сыворотка) крови, используемая для анализа, не должна быть гемолизированной; 3) для экстрагирования Л. применяются органические растворители высокой степени очистки; 4) стандарты или референтные препараты Л. сопоставляют с международными стандартами и хранят в замороженном состоянии.
Существует несколько методов определения общих Л. в плазме (сыворотке) крови. Широкое применение нашли гравиметрические методы, основанные на экстрагировании Л. из плазмы крови смесью органических растворителей, с последующим их выпариванием и взвешиванием липидного остатка. Эти методы, однако, не отличаются высокой точностью.
Ряд методов основан на окислении общих Л. хромовой кислотой с последующим титриметрическим или колориметрическим количественным определением (см. Колориметрия, Титриметрический анализ). Широко применяется метод, основанный на цветной реакции, к-рую дают продукты распада Л. с сульфофосфованилиновым реактивом. Метод определения общих Л. в сыворотке крови с сульфофосфованилиновым реактивом принят у нас в стране в качестве унифицированного; содержание Л. в сыворотке крови здорового человека, определенное этим методом, в среднем составляет 350—800 мг%.
Концентрацию общих Л. в сыворотке крови определяют также методом Свана в модификации Л. К. Баумана (окрашенные судаковым черным Л. количественно извлекаются из сыворотки крови и определяются фотометрически) и турбидиметрическим методом (метод Хуэрго), в основу к-рого положено измерение оптической плотности жировой эмульсии, образуемой при взаимодействии серной к-ты с n-диоксановым экстрактом Л. сыворотки крови. Методом Хуэрго в сыворотке крови здорового человека определяется 500 — 700 мг% общих Л.
Для определения триглицеридов наиболее часто применяют методы, в основе которых лежит гидролитическое расщепление триглицеридов. Образовавшийся в результате гидролиза глицерин окисляют до формальдегида и последний определяют колориметрически. Наибольшей точностью из таких методов обладает метод Карлсона, часто применяемый в модификации Игнатовской (H. Ignatowsca).
Для определения холестерина используют методы, основанные на цветной реакции Либерманна— Бурхарда (см. Либерманна-Бурхарда реакция), причем наибольшей точностью из них обладает метод Абелля (см. Абелля метод). Кроме того, для определения холестерина и триглицеридов в крови начинают применять высокоспецифические энзиматические методы с использованием готовых наборов реактивов. Наконец, для определения этих Л. используют автоанализаторы — отечественный прибор АБМ-1, автоанализатор АА-2 фирмы «Техникой» и др. (см. Автоанализаторы).
Методы определения фосфолипидов основаны на экстрагировании или осаждении фосфолипидов из плазмы (сыворотки) крови, минерализации фосфолипидного фосфора, проведении цветной реакции на фосфор и колориметрическом измерении интенсивности окраски (см. Блура метод).
Для определения неэтерифицированных жирных к-т используют титриметрические и колориметрические методы. Из последних наиболее часто применяют методы, основанные на том, что жирные к-ты образуют с медью соли, которые в свою очередь образуют цветные комплексы с диэтил дитиокарбаматом натрия и другими соединениями.
Для разделения Л. используют методы тонкослойной хроматографии, часто с последующим анализом жирных к-т с помощью газожидкостной хроматографии (см. Хроматография).
Симптомы Гиперлипопротеинемия III типа:
Заболевание проявляется в детском возрасте. Характерными признаками являются желтовато-коричневые отложения липидов в коже ладонных линий, сухожильные и туберозные ксантомы, ожирение. Часто наблюдаются жировая инфильтрация печени, гиперурикемия. У многих больных отмечается патологическая толерантность к углеводам, развивается сахарный диабет. Часто обнаруживают различные проявления атеросклероза: ишемическую болезнь сердца, поражение сосудов нижних конечностей.
Гиперлипопротеинемия III типа проявляется у взрослых разнообразными ксантомами, склонностью к ожирению и высоким риском раннего атеросклероза.
Что такое дислипидемия
Нарушение липидного спектра приводит к дислипидемии
Дислипидемией называется неправильное, патологическое соотношение концентраций различных видов липидов в крови человека. Количество и качество липидов — чувствительный и специфичный показатель состояния печени, кишечника, сосудов.
Метод, позволяющий выявить дислипидемию, — это липидограмма, в которой обычно учитываются показатели: общего холестерина сыворотки (ОХС), липопротеинов высокой, низкой, очень низкой плотности (ЛПВП, ЛПНП, ЛПОНП) и триглицеридов (ТГ). Также рассчитывается коэффициент атерогенности (КА), объективно показывающий риск атеросклероза у больного.
Липиды (холестерин) попадают в организм с пищей, расщепляются до мелких частиц пищеварительными ферментами, всасываются через слизистую оболочку кишечника, доставляются в печень, где включаются в синтез жирных кислот, обменные процессы триглицеридов, фосфолипидов, встраиваются в мембраны клеток, запасаются в тканях для энергетического обеспечения организма.
Фосфолипиды — структурные компоненты клеточной мембраны
Положительные свойства липидов:
- Структурная функция: построение клеточных мембран, оболочек нервных волокон.
- Синтетическая функция: липиды — основа стероидных гормонов и некоторых витаминов.
- Транспортная функция: жиры в сумме с белками создают молекулы липопротеинов, необходимых для переноса различных молекул.
- Энергетическая функция: процесс липолиза даёт в два раза больше энергии, чем процесс расщепления углеводов.
- Липиды необходимы для всасывания и усвоения жирорастворимых веществ, например, витаминов А, D, E.
- Липиды нужны для создания запасов в организме, защиты органов (например, почек) от смещения, механических воздействий.
- Эстетическое значение: отложение липидов в подкожной клетчатке для эластичности кожи, отсутствия морщин.
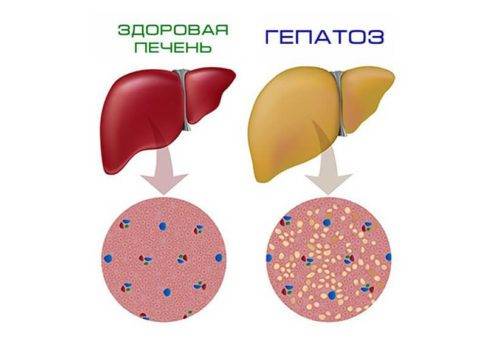
«Ожирение» печени при дислипидемии
Отрицательные свойства липидов:
- Излишнее скопление их вокруг и даже внутри органов, например, в печени, под эндокардом и в миокарде сердца, нарушает нормальные функции органов.
- Скопление некоторых видов липидов в стенке сосудов приводит к возникновению атеросклеротических бляшек.
Лечение гиперлипидемии
Некоторые люди могут снизить уровень холестерина путем внесения некоторых изменений в образ жизни, например, улучшив питание и больше занимаясь физической активностью. Другим может понадобиться лекарственные средства. То, что врач порекомендует, будет во многом зависеть от результатов лабораторного анализа, истории болезни и любых других факторов риска, которые могут повлиять на сердечно-сосудистое здоровье.
Изменения в образе жизни.
Многие люди могут самостоятельно снизить уровень холестерина, внеся некоторые изменения в образ жизни:
Диета: поскольку считается, что некоторое количество холестерина поступает из пищи, медицинские работники рекомендуют людям с гиперлипемией сократить употребление определенных продуктов животного происхождения, тропических растительных масел (таких как пальмовое масло), сыра и других продуктов с высоким содержанием насыщенных или транс-жиров. Вы должны придерживаться продуктов с низким содержанием жиров и ненасыщенных жиров, таких как фрукты, овощи, нежирные белки (например, рыба) и орехи
Однако большая часть холестерина в крови вырабатывается печенью, а не пищей, поэтому важно внести и другие изменения в свой образ жизни.
Активность: Физическая активность может помочь снизить уровень холестерина в крови. Кардиологии рекомендует выполнять по крайней мере 40 минут аэробных упражнений средней или высокой интенсивности 3-4 раза в неделю, и некоторые исследования показывают, что упражнения всего лишь по 10 минут за раз могут помочь снизить уровень общего холестерина
Это может включать ходьбу во время обеденного перерыва, катание на велосипеде или участие в групповых упражнениях — все, что заставляет двигаться.
Потеря веса: Избыточный вес или ожирение могут способствовать повышению уровня холестерина в крови. Переход к здоровому индексу массы тела (ИМТ) может улучшить состояние тела для более эффективного выделения и переработки липопротеинов и предотвращения их накопления в кровотоке. К счастью, лучший способ похудеть — здоровое питание и частые физические упражнения, которые также помогут снизить уровень холестерина.
Отказ от курения. Отказ от курения не обязательно снизит риск гиперлипидемии, но может снизить риски других серьезных проблем со здоровьем, например, инфаркта или инсульта.
Препараты для снижения уровня холестерина.
Если не получается снизить уровень холестерина в результате изменения образа жизни, врач может назначить препараты. Эти препараты часто должны приниматься в течение длительного времени и использоваться только по указанию врача. Наиболее распространенные лекарства, используемые для лечения гиперлипидемии:
- Статины: Препараты из группы статинов являются наиболее важными препаратами, используемыми для снижения холестерина ЛПНП и снижения сердечно-сосудистого риска. Эти препараты снижают уровень ЛПНП, уменьшая количество холестерина, выделяемого печенью. Кроме того, они имеют другие важные свойства, которые снижают риск сердечно-сосудистых заболеваний, независимо от их способности снижать уровень холестерина. Фактически, статины являются единственным классом препаратов, которые продемонстрировали в клинических исследованиях эффективность, снижая сердечно-сосудистый риск.
- Секвестранты желчных кислот: Препараты удаляют желчные кислоты из организма. Когда печень пытается восполнить недостаток желчи, она потребляет часть холестерина из крови.
- Ниацин (никотиновая кислота): Некоторые рецептурные формы этого витамина B повышают уровень ЛПВП, а также снижают уровень ЛПНП и триглицеридов. Однако недавние исследования показывают, что ниацин не может существенно снизить сердечный риск в сочетании со статинами, и, кроме того, фармацевтический ниацин может вызывать серьезные побочные эффекты. Большинство врачей больше не назначают его людям, которые принимают статины.
- Фибраты. Эти препараты в основном снижают количество триглицеридов в крови.
- Ингибиторы PCSK9: Препарат для инъекций, этот тип лекарств является относительно новым вариантом, доступным для лечения людей с семейной гиперхолестеринемией, которая вызывает высокий уровень ЛПНП.
В целом, эти препараты обычно назначают только лицам, которые уже имели или имеют повышенный риск сердечного приступа или инсульта, очень высокие уровни ЛПНП (190+ мг/дл) или определенные факторы риска, такие как диабет в комбинации с уровнем ЛПНП выше 70 мг/дл.
Online-консультации врачей
| Консультация доктора-УЗИ |
| Консультация ортопеда-травматолога |
| Консультация семейного доктора |
| Консультация гинеколога |
| Консультация проктолога |
| Консультация диетолога-нутрициониста |
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация кардиолога |
| Консультация стоматолога |
| Консультация психиатра |
| Консультация нейрохирурга |
| Консультация нарколога |
| Консультация педиатра-аллерголога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Управление
Лечение гиперлипидемии включает поддержание нормальной массы тела, повышение физической активности и снижение потребления рафинированных углеводов и простых сахаров. Лекарства, отпускаемые по рецепту, могут использоваться для лечения некоторых людей со значительными факторами риска , такими как сердечно-сосудистые заболевания , уровень холестерина ЛПНП выше 190 мг / дл или диабет. Обычная медикаментозная терапия — статины .
Ингибиторы HMG-CoA редуктазы
Конкурентные ингибиторы HMG-CoA редуктазы , такие как ловастатин, аторвастатин, флувастатин, правастатин, симвастатин, розувастатин и питавастатин, подавляют синтез мевалоната , молекулы-предшественника холестерина. Этот класс лекарств особенно эффективен для снижения повышенного холестерина ЛПНП. Основные побочные эффекты включают повышение уровня трансаминаз и миопатию .
Производные фибриновой кислоты
Производные фибриновой кислоты, такие как гемфиброзил и фенофибрат , действуют за счет увеличения липолиза в жировой ткани за счет активации рецептора-α, активируемого пролифератором пероксисом. У некоторых людей они снижают уровень ЛПОНП — липопротеинов очень низкой плотности — и ЛПНП. Основные побочные эффекты включают сыпь, расстройство желудочно-кишечного тракта, миопатию или повышение уровня трансаминаз.
Ниацин
Ниацин, или витамин B 3, имеет механизм действия, который плохо изучен, однако было показано, что он снижает холестерин ЛПНП и триглицериды, а также увеличивает холестерин ЛПВП. Наиболее частым побочным эффектом является гиперемия, вызванная расширением сосудов кожи . Этот эффект опосредуется простагландинами и может быть уменьшен одновременным приемом аспирина .
Смолы, связывающие желчные кислоты
Желчные кислоты , связывающие смолы , такие как колестипол , холестирамин , и колесевелам , функции путем связывания желчных кислот, увеличивая их экскрецию. Они полезны для снижения холестерина ЛПНП. Наиболее частые побочные эффекты включают вздутие живота и диарею.
Ингибиторы абсорбции стерола
Ингибиторы кишечной абсорбции стеролов , такие как эзетимиб , действуют, уменьшая абсорбцию холестерина в желудочно-кишечном тракте, воздействуя на NPC1L1 , транспортный белок в стенке желудочно-кишечного тракта . Это приводит к снижению холестерина ЛПНП.
Лечение Гиперлипопротеинемии IV типа:
Лечение сводится к патогенетической коррекции метаболических и клинических синдромов.
Для больных с первичными и вторичными гиперлипопротеинемиями и нормальной массой тела рекомендуется 4-кратный прием пищи, при ожирении 5-6-кратный, т. к. редкие приемы пищи способствуют нарастанию массы тела, снижению толерантности к глюкозе, возникновению гиперхолестеринемии и гипертриглицеридемии. Основная калорийность рациона должна приходиться на первую половину дня. например, при 5-разовом питании 1-й завтрак должен составлять 25% суточный калорийности, 2-й завтрак, обед, полдник и ужин соответственно 15, 35, 10 и 15%. Проводится также общеукрепляющая терапия, при ожирении необходима достаточная физическая нагрузка.
При I типе гиперлипопротеинемии гепарин и другие средства гиполипидемического действия не оказывают эффекта. В педиатрической практике предпочтительнее применять препараты более мягкого действия: холестирамин, клофибрат и др. В ряде случаев для более легкой адаптации больного к диете на короткий срок назначают анорексигенные средства.
Эффективные методы лечения алипопротеинемий и гиполипопротеинемий не разработаны.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация проктолога |
| Консультация гомеопата |
| Консультация гинеколога |
| Консультация неонатолога |
| Консультация ортопеда-травматолога |
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация аллерголога |
| Консультация андролога-уролога |
| Консультация вертебролога |
| Консультация онколога-маммолога |
| Консультация уролога |
| Консультация специалиста по лазерной косметологии |
| Консультация кардиолога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Online-консультации врачей
| Консультация гастроэнтеролога |
| Консультация специалиста по лечению за рубежом |
| Консультация педиатра-аллерголога |
| Консультация общих вопросов |
| Консультация психоневролога |
| Консультация пластического хирурга |
| Консультация эндоскописта |
| Консультация сексолога |
| Консультация пульмонолога |
| Консультация стоматолога |
| Консультация детского невролога |
| Консультация генетика |
| Консультация гинеколога |
| Консультация психолога |
| Консультация трихолога (лечение волос и кожи головы) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы
Клиники как таковой повышение концентрации жиров в крови не имеет ровно до того момента, как начинается спровоцированное нарушением заболевание.
Вариантов тут может быть множество: от стенокардии или аритмии, до сахарного диабета, панкреатита и, наиболее часто, атеросклероза сосудов нижних конечностей, головного мозга, кардиальных структур (коронарных артерий).
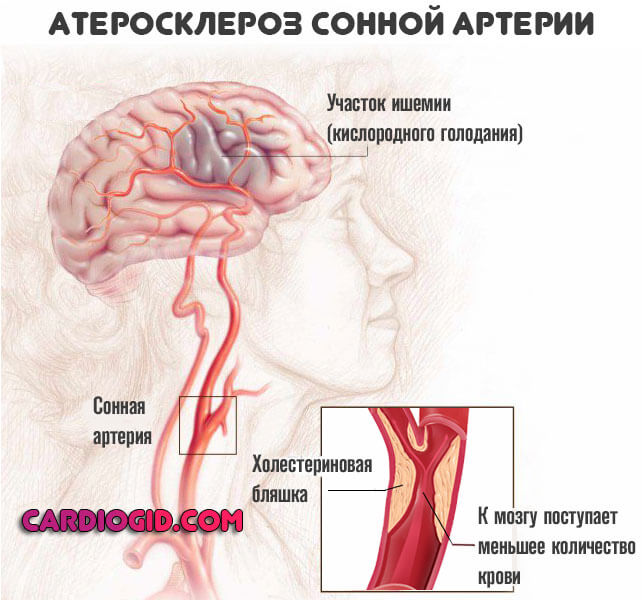
Выделить единый комплекс признаков невозможно, потому как форм и последствий течения обменного отклонения слишком много. Говоря строго, это не симптомы гиперлипидемии, речь о клинике тех осложнений, которые она спровоцировала.
На развитие патологического процесса порой уходит не год и даже не один их десяток. Зависит от запаса прочности организма, сопротивляемости и способности к саморегуляции.
Мужчины подвержены заболеванию больше женщин, потому как у последних роль расщепителя жиров и регулятора обменных процессов играет эстроген, который в организме представителя сильного пола имеет ничтожную концентрацию.
Гистохимические методы определения липопротеидов в тканях
Л. входят в состав клеточных мембран, мембран митохондрий, ядра, микро-сом, пластинчатого комплекса (аппарата Гольджи). Гистохим, методы определения Л. в тканях основаны на экстрагировании липидов из липидно-белкового комплекса Л., поэтому методы определения Л. идентичны методам определения липидов в тканях (см .Липиды). Однако в связи с гем, что липиды в Л. прочно связаны с белком, ткани нуждаются в предварительной обработке. Так, именно при окраске мазков крови на липиды было обнаружено, что при обработке мазков органическими к-тами (уксусной, лимонной, щавелевой, муравьиной) с последующим окрашиванием созревающим р-ром судана черного В в 70% спирте усиливается окраска митохондрий в лимфоцитах, начинают окрашиваться тромбоциты. Многие структуры, содержащие Л., начинают окрашиваться также после длительного промывания срезов или после сушки их в горячем воздухе, а также после нагревания до кипения в спиртовом р-ре судана черного В.
Число методов определения Л. в тканях (связанных липидов) очень невелико. Наиболее распространен метод Беренбаума с применением судана черного В, растворенного в ацетоне, при окрашивании к-рым связанные липиды хроматина, ядрышек, гранул нейтрофильных лейкоцитов приобретают черный цвет. Для научно-исследовательской работы при определении Л. в замороженных срезах рекомендуют бенз(а)пирен — кофеиновый метод Берга. Среди методов электронной гистохимии также существует очень небольшое число методов для определения Л. При этом часто приходится прибегать к параллельному исследованию с помощью световой микроскопии. При фиксации тканей для электронно-микроскопического исследования в р-ре четырехокись осмия — йодид цинка интенсивно контрастируются такие компоненты клетки, как пластинчатый комплекс, лизосомы, гранулярная эндоплазматическая сеть, митохондрии. Считают, что эту реакцию дают Л., входящие в состав мембран клеточных органелл.
Классификация дислипидемии по Фредриксону
Классификация по Фредриксону предполагает определение типа заболевания в зависимости от вида повышенного липида:
- Первый тип подразумевает наследственную гиперхиломикронемию. При этом в крови будут повышены только крупные липопротеиды. Надо сказать, что это единственный тип дислипидемии, чья способность вызывать атеросклероз еще не доказана.
- Тип «2а» является гиперхолестеринемией, обусловленной наследственными факторами, а кроме того, влиянием внешней среды. На фоне этого типа в крови у человека повышены липопротеиды, имеющие низкую плотность.
- Тип «2b» является комбинированной гиперлипидемией. На ее фоне в крови повышаются липопротеиды низкой плотности, а также триглицериды. Эта классификация дислипидемий очень популярна.
- Третий тип характеризуется наследственной липопротеидемией. При этом в крови повышаются липопротеиды малой плотности.
- Четвертый тип предполагает эндогенную гиперлипидемию, когда в крови повышаются липопротеиды крайне низкой плотности.
- Пятый тип характеризуется наследственной гипертриглицеридемией, когда в крови повышаются липопротеиды крайне низкой плотности наряду с хиломикронами.
Далее узнаем, какие причины могут повлиять на развитие такого явления, как дислипидемия.
Что это такое, мы пояснили выше.
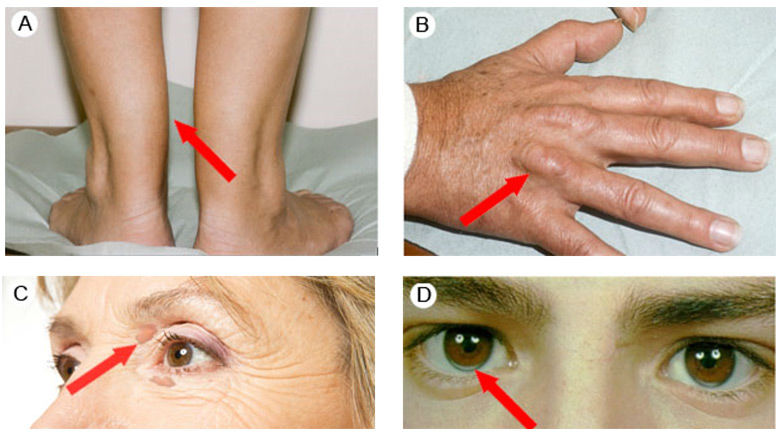
Лечение Гиперхолестеринемии:
По результатам завершенных клинических исследований, остаточный сердечно-сосудистый риск при лечении статинами составляет 60-70%. Следовательно, необходим поиск новых подходов, направленных на дальнейшее снижение смертности при фармакотерапии атеросклероза. На научных сессиях Американской кардиологической ассоциации (Чикаго, ноябрь 2006 г.) и заседаниях Американского колледжа кардиологии (Новый Орлеан, март 2007 г.) активно обсуждались вопросы снижения целевых уровней липидов для больных очень высокого риска и стратегии по повышению уровня ХС ЛПВП. Особый интерес вызвал доклад, посвященный основным результатам рандомизированного исследования METEOR (Measuring Effects on Intima Media Thickness: an Evaluation Of Rosuvastatin). Это классическое регрессионное исследование проводилось на популяции больных, имеющих гиперхолестеринемию с низким риском осложнений атеросклероза. Обоснованием для его проведения были следующие положения: определяемая ультразвуковым методом ТИМ является достоверным маркером атеросклеротического поражения сосудов, относящимся к кардиоваскулярным факторам риска и предикторам сердечно-сосудистых событий; влияние статинов на прогрессирование ТИМ изучено в рамках вторичной профилактики у пациентов высокого риска с повышенным уровнем ХС ЛПНП; необходимы дальнейшие исследования для оценки эффективности применения статинов у пациентов низкого риска с субклиническим атеросклерозом.
Согласно дизайну исследования METEOR, 702 пациента принимали розувастатин по 40 мг/сут, 282 — плацебо. Через 2 года наблюдения исследование завершили 530 и 208 больных соответственно. Первичной конечной точкой исследования было изменение максимальной ТИМ в 12 сегментах сонных артерий. Средний возраст больных (60% мужчины) составлял 57 лет, курили 16-22% пациентов, артериальная гипертензия выявлена у 20% участников исследования. Средний исходный уровень ХС ЛПНП – 155 мг/дл (3,96 ммоль/л). Среднее снижение уровня ХС ЛПНП за 2 года терапии в группе розувастатина составило 49%, повышение уровня ХС ЛПВП – 8%, снижение уровня ТГ — 15,7%. На фоне приема розувастатина был достигнут достаточно низкий средний уровень ХС ЛПНП – 78 мг/дл (2,01 ммоль/л). Максимальный показатель ТИМ в группе розувастатина уменьшился на 0,0014 мм, а в группе плацебо возрос на 0,0131 мм (р <0,001). Лечение розувастатином хорошо переносилось, частота серьезных и несерьезных побочных реакций в группах плацебо и розувастатина не различалась. Таким образом, у больных среднего возраста с низким риском ИБС (<10% по Фремингемской шкале 10-летнего риска) и доказанным субклиническим атеросклерозом терапия розувастатином в течение 2 лет предупреждала увеличение ТИМ. На фоне приема плацебо наблюдалось статистически значимое прогрессирование атеросклероза. В группе больных, получавших розувастатин, прогрессирование атеросклероза отсутствовало и, напротив, отмечалась тенденция к его регрессу (статистически недостоверная); статистически значимый регресс прослеживался только в отношении максимальной ТИМ сегментов общей сонной артерии.
Большой интерес специалистов вызвали результаты вторичного анализа данных исследования ASTEROID, в котором оценивалась гиполипидемическая терапия у 1455 пациентов. Показано, что шансы на регрессию коронарного атеросклероза, по данным внутрикоронарного ультразвукового исследования, существенно возрастают, если уровень ХС ЛПНП на фоне терапии статинами снижается в течение 2 лет не менее чем на 37% с одновременным повышением уровня ХС ЛПВП на 7-8%. Чаще всего обратное развитие атеросклероза наблюдалось у пациентов, у которых удавалось достичь (и поддерживать!) содержание ХС ЛПНП не более 87 мг/дл (<2,3 ммоль/л). Средние показатели липидного спектра у пациентов со значительной регрессией коронарного атеросклероза (n=370) были следующими: общий ХС – 4,02 ммоль/л, ТГ – 1,46 ммоль/л, ХС ЛПВП – 1,15 ммоль/л, ХС ЛПНП – 2,08 ммоль/л. Данные современных регрессионных исследований (ASTEROID, REVERSAL, METEOR) позволяют говорить о возможности проведения эффективного и безопасного «курсового» лечения статинами. Они также свидетельствуют о том, что чем меньше уровень ХС ЛПНП, тем это лучше, по крайней мере, для лиц с документированным коронарным атеросклерозом и высоким риском его осложнений. В нынешнем научном сезоне впервые сделан акцент на том, что при выборе статинов следует учитывать не только уровень ХС ЛПНП, но и влияние такого лечения на состояние обратного транспорта ХС (повышение уровня ХС ЛПВП).
Диагностика Гиперлипопротеинемии IV типа:
Характеризуется увеличением содержания в плазме крови липопротеинов очень низкой плотности (пре-бета-липопротеинов) при нормальном или уменьшенном содержании липопротеинов низкой плотности и отсутствии хиломикронов. Количество триглицеридов в сыворотке крови повышено при неизмененном содержании холестерина. Коэффициент холестерин: триглицериды меньше 1,0. Плазма крови в пробирке прозрачная или мутная, сливкообразный слой при стоянии в холодильнике не образуется.
При исследовании глазного дна могут быть выявлены жировые отложения в сетчатке. В случае резкого повышения триглицеридов в крови липиды могут откладываться в коже в виде эруптивных ксантом.